

Indice dei contenuti
Quindi, l’innesto osseo per gli impianti è davvero necessario? L’innesto osseo non è sempre necessario per gli impianti dentali, ma è comunemente utilizzato quando il paziente manca di volume o qualità ossea sufficiente. Gli impianti necessitano di osso stabile e denso per un ancoraggio adeguato e un successo a lungo termine. Nei casi in cui l’osso si è riassorbito a causa della perdita di denti, traumi o malattie, l’innesto aiuta a ricostruire la struttura ossea. Tuttavia, alcuni pazienti con osso adeguato possono procedere direttamente con gli impianti. La decisione dipende dall’anatomia individuale, dalla salute e dal tipo di impianto, rendendo essenziale una valutazione approfondita prima della pianificazione del trattamento.
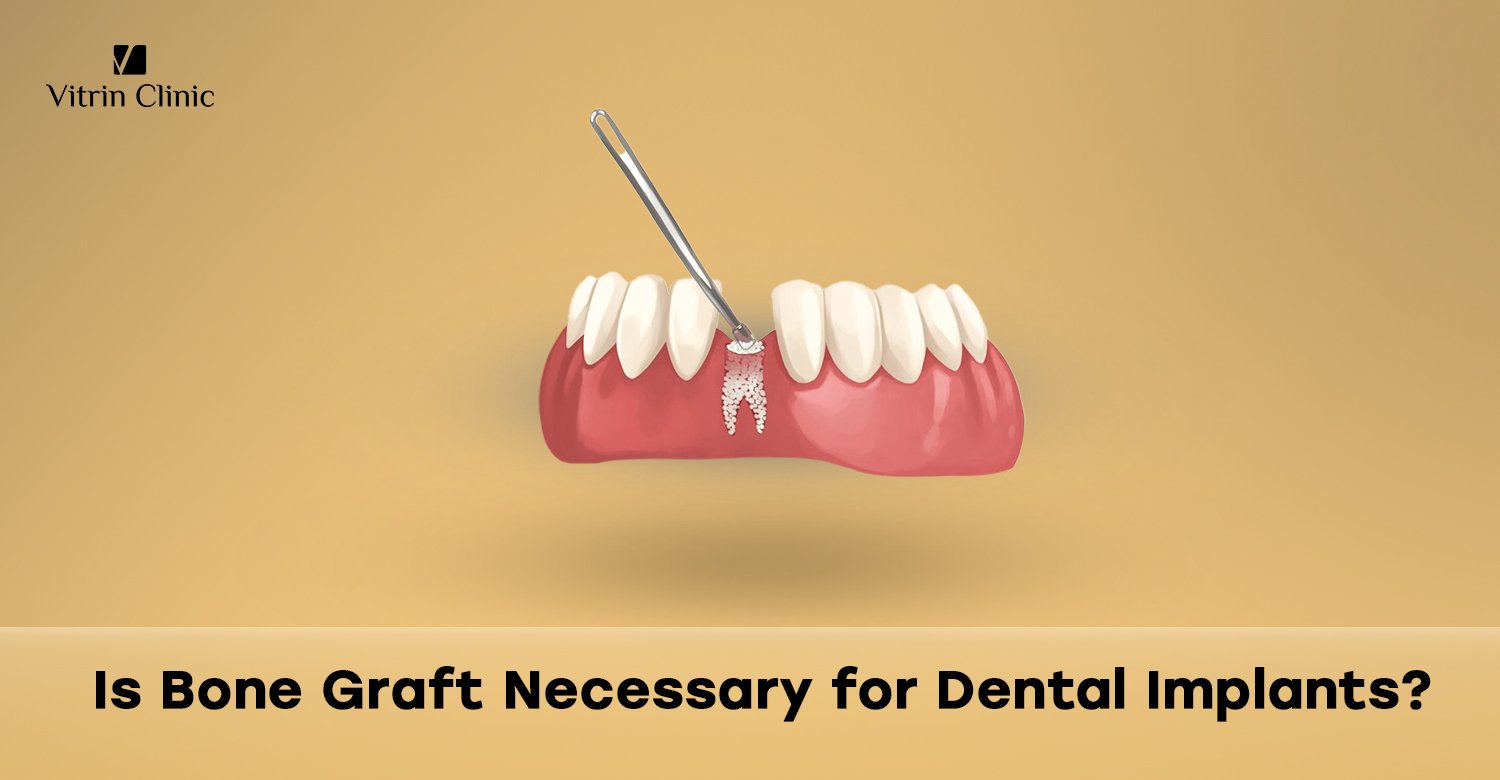
L’innesto osseo è una procedura chirurgica che sostituisce o aumenta l’osso mancante nella mascella per fornire una base solida per gli impianti dentali. Il materiale dell’innesto, che può provenire dal paziente, da un donatore, da una fonte animale o di origine sintetica, incoraggia la crescita di nuovo osso agendo come impalcatura. Questo promuove la rigenerazione del tessuto osseo necessario per supportare gli impianti. Gli innesti ossei migliorano la stabilità dell’impianto, ottimizzano i risultati estetici e possono essere personalizzati in base alle dimensioni e alla posizione del difetto.
L’innesto osseo funziona riempiendo i difetti ossei o le aree con volume insufficiente utilizzando materiale di innesto che stimola la rigenerazione ossea. L’innesto agisce come un’impalcatura per le cellule naturali del corpo per far crescere nuovo osso intorno al sito dell’impianto. Nel tempo, l’innesto si integra con l’osso esistente attraverso un processo chiamato osteointegrazione. Questo rafforza la mascella e crea una base stabile per l’impianto dentale, aumentando le sue possibilità di successo. I tempi di guarigione variano ma in genere vanno da alcuni mesi per consentire la formazione completa dell’osso prima del posizionamento dell’impianto.
Durante l’integrazione ossea, il materiale dell’innesto viene gradualmente sostituito da nuovo tessuto osseo. Gli osteoblasti, le cellule che formano l’osso, migrano nell’impalcatura dell’innesto e iniziano a depositare matrici mineralizzate. I vasi sanguigni crescono nell’area, nutrendo l’osso in sviluppo. Questo processo rafforza il sito dell’innesto e lo collega saldamente alla mascella esistente. Una corretta integrazione è fondamentale per la stabilità dell’impianto, consentendo all’impianto di funzionare come una radice dentale naturale. Fattori come il tipo di innesto, la salute del paziente e la tecnica chirurgica influenzano la velocità e il successo dell’integrazione.
L’osso per l’innesto può essere prelevato da diversi siti donatori all’interno del corpo, principalmente dalle ossa del paziente stesso (autoinnesti). Fonti intraorali comuni includono la sinfisi mandibolare (area del mento) e il ramo mandibolare (parte posteriore della mascella). Siti extraorali come la cresta iliaca (osso dell’anca) o la tibia (osso della tibia) vengono utilizzati per innesti più grandi. Questi siti forniscono osso corticale (denso) o cancelloso (spugnoso), a seconda della necessità clinica. Gli autoinnesti sono preferiti per le loro proprietà osteogeniche ma richiedono un secondo sito chirurgico, aumentando la complessità.
Alcuni pazienti sperimentano perdita ossea nella mascella a causa dell’estrazione dentale, della malattia parodontale, di traumi o dell’uso a lungo termine di protesi. Senza un volume e una densità ossea sufficienti, gli impianti non possono essere ancorati in modo sicuro, portando al fallimento dell’impianto. L’innesto osseo ricostruisce questo volume perso per fornire una base stabile. Nei casi di perdita ossea significativa, l’innesto è essenziale per ripristinare la struttura della mascella, migliorare l’estetica e supportare la funzione dell’impianto. Fattori specifici del paziente come la salute, l’età e la qualità ossea influenzano anche la necessità di innesto.
La perdita della mascella si verifica principalmente a causa dell’estrazione dentale senza sostituzione, che porta al riassorbimento osseo perché l’osso non riceve più stimolazione dalle forze masticatorie. La malattia parodontale può causare infiammazione e distruzione dell’osso che supporta i denti. Traumi, infezioni e alcune condizioni mediche come l’osteoporosi contribuiscono anche alla perdita ossea. Inoltre, l’uso a lungo termine di protesi rimovibili può accelerare il riassorbimento. La perdita di volume osseo compromette la stabilità degli impianti dentali e la struttura facciale, rendendo necessario l’innesto osseo in molti casi.
Un volume osseo sufficiente è fondamentale per il successo dell’impianto. In generale, gli impianti necessitano di almeno 10 mm di altezza ossea verticale e 6 mm di larghezza orizzontale per un posizionamento standard, sebbene i requisiti varino in base al design dell’impianto. L’osso deve essere abbastanza denso da supportare l’impianto sotto carichi funzionali. Un volume osseo inadeguato aumenta il rischio di mobilità e fallimento dell’impianto. Quando l’osso disponibile è insufficiente, viene eseguito un innesto osseo per aumentare l’area e ottenere le dimensioni necessarie per una fissazione sicura dell’impianto.
I materiali per l’innesto osseo includono autoinnesti (osso del paziente), allotrapianti (osso donatore da un altro umano), xenotrapianti (osso derivato da animali, spesso bovino) e materiali sintetici come fosfati di calcio e vetro bioattivo. Gli autoinnesti forniscono cellule vive che promuovono attivamente la crescita ossea. Gli allotrapianti e gli xenotrapianti agiscono principalmente come impalcature per supportare la formazione di nuovo osso. Gli innesti sintetici offrono consistenza, sicurezza ed evitano rischi di trasmissione di malattie. La scelta dipende dalle dimensioni del difetto, dalla salute del paziente e dagli obiettivi clinici.
Sì, i materiali sintetici per innesto osseo sono generalmente sicuri e ampiamente utilizzati. Realizzati con sostanze biocompatibili come idrossiapatite o beta-fosfato tricalcico, questi materiali evitano il rischio di trasmissione di malattie associato agli innesti biologici. Forniscono un’impalcatura per la crescita ossea e si riassorbono gradualmente man mano che si forma osso naturale. Gli innesti sintetici sono particolarmente utili per i pazienti che non vogliono o non possono sottoporsi a interventi di prelievo osseo. Tuttavia, il loro successo dipende dalla corretta selezione del caso e può essere potenziato se combinati con fattori di crescita.
Gli innesti ossei derivati da animali (xenotrapianti), comunemente ottenuti da osso bovino, fungono da impalcature efficaci per la crescita di nuovo osso. Vengono processati per rimuovere i componenti organici, riducendo le reazioni immunitarie. Sebbene gli xenotrapianti manchino di cellule vive presenti negli autoinnesti, sono ampiamente disponibili ed evitano interventi chirurgici aggiuntivi. Gli innesti da donatore umano (allotrapianti) offrono una corrispondenza biologica più stretta e possono offrire una migliore integrazione ma comportano un lieve rischio di trasmissione di malattie nonostante la sterilizzazione. Entrambi i tipi hanno alti tassi di successo se selezionati e preparati correttamente.
L’innesto osseo diventa necessario quando il volume o la densità della mascella è insufficiente per supportare in modo sicuro un impianto dentale. Questo è comune nei pazienti che hanno subito perdita ossea a causa di estrazione dentale, malattia parodontale, trauma o uso a lungo termine di protesi. Senza osso adeguato, gli impianti rischiano il fallimento a causa di scarsa stabilità. Gli innesti ossei ripristinano la base strutturale necessaria per l’ancoraggio dell’impianto, garantendo migliori risultati a lungo termine. La decisione di innestare dipende dalla valutazione clinica, dai risultati delle immagini e dalle esigenze specifiche del sito dell’impianto.
I dentisti valutano la quantità e la qualità dell’osso della mascella attraverso un esame clinico e studi di imaging dettagliati. Valutano l’altezza, la larghezza e la densità ossea nel sito proposto per l’impianto. Se l’osso è troppo sottile, morbido o insufficiente in volume, può essere raccomandato un innesto. Vengono considerati anche altri fattori come la storia medica e la salute orale generale. L’obiettivo è garantire che l’impianto abbia un supporto stabile per resistere alle forze masticatorie, riducendo il rischio di fallimento.
I test di imaging comuni includono radiografie panoramiche, radiografie periapicali e scansioni di tomografia computerizzata a fascio conico (CBCT). Le radiografie panoramiche forniscono una panoramica della mascella ma mancano di dettagli. Le immagini periapicali si concentrano su aree dentali specifiche. Le scansioni CBCT offrono una vista 3D del volume e della densità ossea, consentendo misurazioni precise di larghezza, altezza e qualità. Questa imaging avanzata è lo standard oro per la pianificazione degli impianti e la valutazione dell’innesto osseo, fornendo dati dettagliati per guidare le decisioni di trattamento.
Sì, le scansioni TC 3D (CBCT) sono altamente efficaci nel prevedere la necessità di innesto osseo. Forniscono una vista tridimensionale completa della mascella, consentendo ai dentisti di valutare il volume osseo e rilevare carenze invisibili sulle radiografie regolari. Le scansioni CBCT aiutano a mappare strutture anatomiche come nervi e seni, che è fondamentale evitare durante l’innesto e il posizionamento dell’impianto. Questa imaging precisa aiuta a creare piani di trattamento personalizzati, migliorando i risultati e riducendo i rischi chirurgici.
L’innesto osseo è più comunemente necessario nella mascella superiore, specialmente nella regione posteriore vicino a molari e premolari. Quest’area è soggetta a perdita ossea dopo l’estrazione dentale e alla pneumatizzazione del seno (allargamento della cavità del seno), che riduce l’altezza ossea. Anche la mascella inferiore, in particolare la regione anteriore, può richiedere innesto se si è verificata perdita ossea. L’area specifica e l’estensione dell’innesto dipendono dal volume osseo, dalla qualità e dalla posizione pianificata dell’impianto.
La mascella superiore è più suscettibile alla perdita ossea a causa della sua anatomia e della presenza dei seni mascellari, grandi cavità piene d’aria sopra i molari e i premolari. Dopo la perdita di denti, il pavimento del seno può espandersi verso il basso (pneumatizzazione), riducendo l’altezza ossea disponibile. Inoltre, la mascella superiore ha tipicamente osso meno denso rispetto alla mascella inferiore, rendendola più vulnerabile al riassorbimento. Questi fattori spesso richiedono procedure di sollevamento del seno o innesti ossei prima del posizionamento dell’impianto.
Sì, i molari spesso richiedono tecniche di innesto specializzate a causa della loro posizione vicino al seno e della necessità di resistere a forze masticatorie più elevate. Nella mascella superiore, gli innesti di sollevamento del seno sono comuni per aumentare l’altezza ossea verticale. Le regioni molari richiedono anche materiali di innesto che forniscano supporto forte e integrazione rapida per garantire la stabilità dell’impianto. Nella mascella inferiore, gli innesti devono tenere conto dell’osso corticale più spesso e della vicinanza dei nervi. L’innesto personalizzato migliora il successo dell’impianto in questi siti complessi.
Gli impianti posizionati in osso insufficiente rischiano instabilità e fallimento. Senza abbastanza osso per ancorare l’impianto, l’osteointegrazione – la fusione critica di osso e impianto – potrebbe non avvenire correttamente. Questo può portare a mobilità dell’impianto, dolore, infezione ed eventuale perdita. Un supporto osseo scarso compromette anche la capacità dell’impianto di resistere alle forze masticatorie, aumentando il rischio di frattura. Saltare l’innesto quando necessario spesso porta a complicazioni costose e alla necessità di interventi di revisione.
Sì, un supporto osseo inadeguato è una delle principali cause di fallimento dell’impianto. Gli impianti richiedono una base ossea solida e densa per rimanere stabili. Se l’osso è troppo sottile o morbido, l’impianto potrebbe non integrarsi correttamente, causando allentamento precoce o fallimento tardivo a causa della perdita ossea intorno all’impianto. L’innesto osseo affronta questi problemi aumentando le aree ossee deficitarie, migliorando la stabilità e la longevità dell’impianto.
L’insufficienza ossea riduce la superficie disponibile per l’integrazione dell’impianto, indebolendo il supporto meccanico. Questo compromette la capacità dell’impianto di resistere agli stress funzionali, aumentando il micromovimento durante la guarigione. Un movimento eccessivo interrompe la rigenerazione ossea, portando alla formazione di tessuto fibroso invece di osso solido. Il risultato è scarsa stabilità, allentamento dell’impianto e possibile fallimento. L’innesto osseo migliora la stabilità aumentando il volume e la densità ossea, garantendo un ambiente sicuro per il successo dell’impianto.
Gli impianti dentali possono utilizzare diversi tipi di innesti ossei per ripristinare il volume della mascella. I principali tipi includono autogeni (autoinnesti), allotrapianti, xenotrapianti e materiali di innesto sintetici. Gli autoinnesti utilizzano l’osso del paziente, fornendo cellule vive per la rigenerazione. Gli allotrapianti provengono da donatori umani, mentre gli xenotrapianti derivano da animali, spesso fonti bovine. Gli innesti sintetici sono realizzati con materiali biocompatibili come il fosfato di calcio. Ogni tipo ha vantaggi e limitazioni unici, e la scelta dipende dalle dimensioni del difetto, dalle preferenze del paziente e dagli obiettivi clinici.
Gli innesti ossei autogeni sono considerati lo standard oro nella rigenerazione ossea grazie alle loro proprietà osteogeniche, osteoinduttive e osteoconduttive. L’uso dell’osso del paziente fornisce cellule vive e fattori di crescita che promuovono attivamente la formazione di nuovo osso. Questo porta a tassi di integrazione più elevati e guarigione più rapida rispetto ad altri tipi di innesto. Gli autoinnesti hanno anche minori rischi di rigetto poiché provengono dal paziente. Tuttavia, il prelievo osseo richiede un sito chirurgico aggiuntivo, che può aumentare il tempo di recupero e le potenziali complicazioni.
I chirurghi prelevano comunemente osso autogeno da siti intraorali come la sinfisi mandibolare (mento) e il ramo mandibolare (parte posteriore della mascella). Queste aree forniscono osso corticale e cancelloso adatto a difetti da piccoli a moderati. Per innesti più grandi, possono essere utilizzati siti extraorali come la cresta iliaca (osso dell’anca) o la tibia (osso della tibia). La scelta dipende dalla quantità di osso necessaria, dall’anatomia del paziente e dagli obiettivi chirurgici. Il prelievo intraorale offre morbilità ridotta e recupero più rapido rispetto alle fonti extraorali.
Sebbene gli autoinnesti abbiano alti tassi di successo, comportano rischi come dolore al sito donatore, gonfiore, infezione e possibile lesione nervosa. L’intervento aggiuntivo allunga il tempo della procedura e il recupero. Esiste anche il rischio di volume o qualità ossea insufficiente dal sito donatore, limitando le dimensioni dell’innesto. Una pianificazione attenta e l’abilità chirurgica sono essenziali per minimizzare le complicazioni. Nonostante questi rischi, molti pazienti e chirurghi preferiscono gli autoinnesti per il loro superiore potenziale rigenerativo.
Gli allotrapianti, ottenuti da donatori umani, sono raccomandati quando il prelievo di autoinnesto non è fattibile o quando i pazienti preferiscono evitare interventi chirurgici aggiuntivi. Sono anche utilizzati per difetti ossei moderati che richiedono un’impalcatura affidabile per la crescita ossea. Gli allotrapianti riducono il tempo chirurgico e la morbilità, fornendo un’alternativa conveniente con tassi di successo accettabili. I dentisti spesso combinano allotrapianti con fattori di crescita o autoinnesti per migliorare i risultati. Gli allotrapianti correttamente processati minimizzano il rischio di trasmissione di malattie e rigetto immunitario.
I materiali ossei donatori subiscono un rigoroso processo, inclusa sterilizzazione, liofilizzazione e demineralizzazione, per eliminare patogeni e proteine immunoreattive. Questi passaggi riducono il rischio di trasmissione di malattie e rigetto preservando le proprietà di impalcatura dell’innesto. Le banche dei tessuti seguono rigorosi standard di controllo qualità regolati dalle autorità sanitarie per garantire la sicurezza. Nonostante il processo, gli allotrapianti mantengono la loro capacità di supportare la formazione di nuovo osso fornendo un’impalcatura osteoconduttiva.
Gli allotrapianti fungono principalmente da impalcature osteoconduttive, supportando la crescita di nuovo osso ma mancando delle cellule vive presenti negli autoinnesti. Sebbene si integrino bene con l’osso ospite, il loro rimodellamento e la guarigione tendono a essere più lenti e meno robusti. Gli studi clinici mostrano buoni tassi di successo con gli allotrapianti, specialmente se combinati con fattori di crescita o autoinnesti. La scelta dipende dalle esigenze del paziente, dalle dimensioni dell’innesto e dagli obiettivi chirurgici, bilanciando convenienza con attività biologica.
Gli xenotrapianti, spesso derivati da osso bovino, sono ampiamente utilizzati per la loro disponibilità e somiglianza strutturale con l’osso umano. Forniscono un’impalcatura naturale che mantiene l’architettura e il volume dell’osso durante la guarigione. Gli xenotrapianti eliminano la necessità di un intervento chirurgico al sito donatore, riducendo la morbilità del paziente. Sono particolarmente utili nei casi che richiedono un riassorbimento lento e una conservazione del volume a lungo termine, come i sollevamenti del seno. Tuttavia, mancano di cellule vive e fattori osteoinduttivi, rendendo l’integrazione più lenta rispetto agli autoinnesti.
Gli innesti ossei bovini si integrano tipicamente in diversi mesi o anni, a seconda delle dimensioni del difetto e della salute del paziente. Il loro lento tasso di riassorbimento mantiene il volume ma significa che la formazione di nuovo osso avviene gradualmente. Questa presenza prolungata può fornire un supporto duraturo per gli impianti ma richiede un’attenta selezione del caso. Il monitoraggio del progresso della guarigione garantisce che l’innesto venga sostituito correttamente da osso naturale prima del caricamento dell’impianto.
Sì, alcuni pazienti possono avere preoccupazioni religiose o culturali riguardo agli xenotrapianti derivati da animali come mucche o maiali. Ad esempio, alcune religioni proibiscono l’uso di prodotti bovini o suini. È importante che i dentisti discutano apertamente queste preoccupazioni e offrano materiali di innesto alternativi. Gli innesti sintetici o derivati da umani possono essere sostituti adatti per i pazienti con tali preferenze.
I sostituti ossei sintetici sono materiali artificiali progettati per imitare le proprietà fisiche e chimiche dell’osso naturale. I tipi comuni includono ceramiche di fosfato di calcio, idrossiapatite e vetro bioattivo. Forniscono un’impalcatura sicura e consistente che supporta la crescita ossea senza rischio di trasmissione di malattie. Sebbene gli innesti sintetici manchino di cellule vive e fattori di crescita, i progressi hanno migliorato le loro proprietà osteoconduttive. Sono particolarmente utili per i pazienti che non vogliono o non possono sottoporsi a interventi di prelievo osseo.
Gli innesti ossei sintetici utilizzano tipicamente composti di fosfato di calcio come idrossiapatite e beta-fosfato tricalcico per la loro biocompatibilità e somiglianza con il minerale osseo naturale. Il vetro bioattivo è un altro materiale che promuove la rigenerazione ossea stimolando l’attività cellulare. Questi materiali si riassorbono gradualmente man mano che l’osso naturale li sostituisce, mantenendo lo spazio per la formazione ossea. Le loro proprietà fisiche possono essere personalizzate per soddisfare esigenze cliniche specifiche.
Sebbene gli innesti sintetici manchino di cellule osteogeniche, sono osteoconduttivi, il che significa che forniscono un’impalcatura che supporta la migrazione e l’attaccamento delle cellule che formano l’osso del paziente. Alcuni materiali sintetici vengono combinati con fattori di crescita per migliorare l’osteoinduzione, stimolando la rigenerazione ossea. La ricerca sui biomateriali intelligenti mira a migliorare la loro attività biologica, rendendo gli innesti sintetici sempre più efficaci nel promuovere la guarigione ossea naturale.
La procedura di innesto osseo coinvolge diversi passaggi attentamente pianificati per ripristinare il volume osseo e supportare gli impianti dentali. Inizia con una consultazione dettagliata e una valutazione per determinare la necessità di innesto. Dopo la pianificazione, il chirurgo prepara il sito dell’innesto, preleva o seleziona il materiale di innesto appropriato e lo posiziona nell’area deficiente. L’innesto viene quindi fissato e protetto per promuovere la guarigione. Le cure postoperatorie garantiscono un’integrazione di successo prima del posizionamento dell’impianto. L’intero processo varia a seconda del tipo di innesto, delle dimensioni del difetto e della salute del paziente.
Durante la consultazione iniziale, il dentista rivede la tua storia dentale e medica ed esegue un esame clinico. Test di imaging come radiografie o scansioni TC 3D valutano il volume e la qualità ossea. Il dentista discute le opzioni di trattamento, spiegando se è necessario un innesto osseo e quali materiali di innesto sono adatti al tuo caso. Vengono considerati i problemi del paziente, le allergie e le preferenze. Questo appuntamento getta le basi per un piano di trattamento personalizzato mirato a risultati di successo con gli impianti.
Il processo di valutazione richiede tipicamente da uno a due appuntamenti. Gli esami iniziali e l’imaging possono essere completati in una singola visita, spesso della durata di 30-60 minuti. L’imaging dettagliato come le scansioni CBCT può richiedere una programmazione aggiuntiva. Dopo aver raccolto tutte le informazioni necessarie, il dentista rivede i risultati e discute il piano di trattamento, di solito durante una visita di follow-up. Nel complesso, la fase di valutazione si estende su alcuni giorni per garantire una valutazione approfondita e un processo decisionale informato.
La storia medica è cruciale per identificare condizioni che possono influenzare la guarigione o aumentare i rischi chirurgici. Dettagli importanti includono malattie croniche come diabete, disturbi autoimmuni, problemi di coagulazione del sangue e farmaci come anticoagulanti o steroidi. Il fumo e il consumo di alcol influiscono anche sul successo dell’innesto. Vengono riviste allergie e interventi chirurgici precedenti nell’area dell’innesto. Queste informazioni aiutano il dentista a personalizzare la procedura, gestire i rischi e ottimizzare i risultati di guarigione.
I chirurghi iniziano intorpidendo l’area con anestesia locale o sedazione per il comfort del paziente. Il tessuto gengivale viene inciso con cura e sollevato per esporre il sito osseo deficiente. L’area viene pulita per rimuovere eventuali infezioni o detriti. Se necessario, i siti riceventi vengono modellati o decorticati per migliorare l’integrazione dell’innesto. Il materiale di innesto viene quindi modellato e posizionato nel sito preparato. Infine, il tessuto molle viene suturato per proteggere l’innesto durante la guarigione.
L’anestesia generale è raramente necessaria per l’innesto osseo dentale di routine. La maggior parte delle procedure viene eseguita sotto anestesia locale combinata con sedazione, mantenendo i pazienti confortevoli e senza dolore. L’anestesia generale può essere considerata per innesti estesi, pazienti ansiosi o quando sono coinvolti più siti chirurgici. La scelta dipende dalla complessità della procedura, dalle preferenze del paziente e dalla storia medica.
Rigidi protocolli di sterilizzazione garantiscono un ambiente chirurgico pulito e riducono il rischio di infezione. Gli strumenti vengono sterilizzati utilizzando autoclavi e, dove possibile, vengono utilizzati materiali monouso. Il sito chirurgico viene disinfettato con soluzioni antisettiche prima dell’incisione. I chirurghi indossano guanti sterili, mascherine e camici. Teli sterili isolano l’area e una tecnica chirurgica meticolosa minimizza la contaminazione. Una corretta sterilizzazione è vitale per il successo dell’innesto e la sicurezza del paziente.
Le tecniche di posizionamento dell’innesto osseo variano a seconda del tipo di innesto e del sito. Il materiale di innesto viene accuratamente compattato nel difetto, garantendo un contatto ravvicinato con l’osso nativo per promuovere l’integrazione. Per gli innesti particolati, possono essere posizionate membrane o barriere di collagene sopra l’innesto per stabilizzarlo e proteggerlo. Negli innesti a blocco, viti o perni fissano il pezzo osseo in posizione. Un’adattamento e una stabilizzazione precise sono cruciali per una guarigione di successo e la rigenerazione ossea.
Il materiale di innesto viene fissato utilizzando vari metodi. Gli innesti particolati sono spesso coperti con membrane riassorbibili o non riassorbibili che tengono il materiale in posizione. Gli innesti a blocco vengono stabilizzati con viti o perni in titanio per prevenire il movimento. La sutura del tessuto gengivale stretta sopra l’innesto protegge ulteriormente il sito. Una fissazione adeguata garantisce che l’innesto rimanga immobile durante la guarigione, essenziale per la formazione di nuovo osso.
Sì, i chirurghi utilizzano frequentemente membrane riassorbibili o non riassorbibili per coprire il sito dell’innesto. Queste membrane agiscono come barriere, impedendo al tessuto molle di invadere l’innesto e consentendo alle cellule ossee di popolare l’area. Aiutano a mantenere lo spazio, proteggono l’innesto da forze esterne e promuovono una guarigione ottimale. La scelta della membrana dipende dal tipo di innesto, dal sito e dalle preferenze del chirurgo.
La durata dell’intervento di innesto osseo dipende dalla complessità e dalle dimensioni dell’innesto ma in genere va da 30 minuti a due ore. Gli innesti più piccoli per difetti minori richiedono meno tempo, mentre gli innesti a blocco grandi o l’innesto di più siti possono richiedere più tempo. Una tecnica chirurgica efficiente e una pianificazione attenta possono ridurre al minimo il tempo operatorio e il disagio del paziente.
Sì, le dimensioni e il tipo di innesto osseo influenzano significativamente la durata dell’intervento. Gli innesti particolati piccoli o le augmentazioni minori sono più rapidi da eseguire. Gli innesti più grandi, come gli innesti ossei a blocco o i sollevamenti del seno, richiedono una manipolazione più precisa, fissazione e una preparazione più lunga del sito di guarigione, aumentando il tempo chirurgico. Inoltre, il prelievo di osso autogeno da siti extraorali prolunga la durata della procedura.
In alcuni casi, più siti di innesto possono essere trattati durante una singola sessione chirurgica, riducendo il numero di procedure e il tempo complessivo di trattamento. Tuttavia, questo dipende dalla salute del paziente, dalle dimensioni dell’innesto e dalla valutazione del chirurgo. Un innesto esteso può essere suddiviso in fasi per garantire una guarigione ottimale e ridurre i rischi chirurgici. La decisione è personalizzata per le esigenze di ciascun paziente.
Il recupero dall’innesto osseo coinvolge un periodo di guarigione in cui l’innesto si integra con l’osso naturale. Aspettati un po’ di gonfiore, lieve disagio e possibile lividi durante i primi giorni. Seguire le istruzioni post-operatorie del dentista è essenziale per promuovere la guarigione ed evitare complicazioni. I controlli regolari monitorano il progresso dell’innesto e il tempo di guarigione varia in base al tipo di innesto, alla posizione e alla salute individuale. Con cure adeguate, la maggior parte dei pazienti sperimenta un’integrazione di successo, aprendo la strada al posizionamento dell’impianto.
La guarigione dell’innesto osseo richiede tipicamente da 3 a 6 mesi. Gli innesti più piccoli possono guarire più rapidamente, mentre gli innesti più grandi o complessi richiedono tempi prolungati per integrarsi completamente. La velocità di guarigione dipende da fattori come il materiale dell’innesto, la salute del paziente, l’età e l’igiene orale. L’osso deve rimodellarsi e diventare abbastanza forte da supportare gli impianti dentali, cosa confermata attraverso imaging di follow-up e valutazioni cliniche prima di procedere.
Il tempo di guarigione è influenzato dal tipo di innesto utilizzato, dall’età del paziente, dallo stato di fumatore e dalla salute generale. Condizioni come diabete o disturbi immunitari possono rallentare la guarigione. Una corretta igiene orale, nutrizione ed evitare traumi al sito dell’innesto sono fondamentali. Anche la tecnica chirurgica e le dimensioni dell’innesto influenzano la velocità di recupero. I pazienti che seguono le istruzioni post-operatorie generalmente sperimentano una guarigione più fluida e rapida.
I segni di guarigione corretta includono dolore minimo, gonfiore ridotto dopo la prima settimana e assenza di sintomi di infezione come pus o cattivo odore. Il sito chirurgico dovrebbe chiudersi gradualmente senza arrossamento o sanguinamento eccessivo. Le radiografie di follow-up mostrano tipicamente l’integrazione dell’innesto e la formazione di nuovo osso. Qualsiasi disagio persistente, gonfiore o segni di infezione dovrebbe spingere a una consultazione immediata con il dentista.
Il dolore dopo l’intervento di innesto osseo è solitamente da lieve a moderato e gestibile con farmaci da banco come ibuprofene o paracetamolo. In alcuni casi, i dentisti possono prescrivere antidolorifici più forti per un sollievo a breve termine. Gli impacchi freddi applicati sul viso possono ridurre il gonfiore e il disagio. Il dolore diminuisce tipicamente in modo significativo entro pochi giorni e un efficace controllo del dolore aiuta a migliorare il recupero complessivo.
Il dolore post-chirurgico dura solitamente da 3 a 7 giorni, raggiungendo il picco entro le prime 48 ore. La maggior parte dei pazienti trova che il disagio diminuisce gradualmente man mano che il gonfiore si riduce e il processo di guarigione progredisce. Il dolore persistente o che peggiora oltre una settimana può indicare complicazioni e dovrebbe essere valutato prontamente.
I farmaci antidolorifici su prescrizione non sono sempre necessari e sono spesso riservati a innesti più estesi o pazienti con bassa tolleranza al dolore. Molti pazienti gestiscono bene con analgesici da banco e cure domiciliari. I dentisti personalizzano la gestione del dolore in base al caso individuale e alle preferenze del paziente.
Dopo l’intervento di innesto osseo, si raccomanda una dieta morbida o liquida per evitare di esercitare pressione sul sito chirurgico. Gli alimenti dovrebbero essere facili da masticare e deglutire, evitando articoli duri, croccanti o piccanti che potrebbero irritare o spostare l’innesto. Rimanere idratati e mantenere una nutrizione equilibrata supporta la guarigione. Gradualmente, i pazienti possono reintrodurre cibi normali man mano che il comfort lo consente.
Le normali abitudini alimentari possono solitamente essere riprese entro 2-4 settimane dall’intervento, a seconda del progresso della guarigione e del consiglio del chirurgo. I pazienti dovrebbero avanzare gradualmente la loro dieta, iniziando con cibi morbidi ed evitando di masticare vicino al sito dell’innesto fino a completa guarigione. Un monitoraggio attento garantisce che non ci siano interruzioni all’innesto.
Evitare cibi duri, croccanti, appiccicosi, piccanti o acidi durante la guarigione, poiché possono irritare il sito chirurgico o causare spostamento dell’innesto. Cibi come noci, patatine, carni dure e spezie piccanti dovrebbero essere evitati. Anche alcol e fumo compromettono la guarigione e dovrebbero essere ridotti al minimo o interrotti completamente durante il recupero.
Una corretta igiene orale è essenziale per prevenire infezioni e promuovere l’integrazione dell’innesto. Sciacqui delicati con collutorio antimicrobico prescritto o acqua salata aiutano a mantenere l’area pulita. La spazzolatura dovrebbe evitare il contatto diretto con il sito dell’innesto inizialmente per prevenire traumi. Seguire tutte le istruzioni di cura post-operatorie fornite dal dentista per ottimizzare la guarigione.
I pazienti dovrebbero mantenere una buona igiene orale spazzolando i denti lontano dal sito dell’innesto e usando il filo interdentale con cura in altre aree. L’uso di risciacqui antimicrobici come indicato aiuta a ridurre i batteri. Evitare risciacqui o sputi vigorosi per la prima settimana per prevenire l’interruzione dell’innesto. I controlli dentistici regolari consentono ai professionisti di monitorare la guarigione e fornire indicazioni.
La spazzolatura vicino al sito dell’innesto può solitamente riprendere delicatamente dopo 1-2 settimane, a seconda del progresso della guarigione. Il dentista consiglierà quando è sicuro pulire l’area senza rischiare di disturbare l’innesto. L’uso di uno spazzolino a setole morbide e una tecnica delicata previene l’irritazione mantenendo la pulizia.
Sebbene l’innesto osseo sia generalmente sicuro ed efficace, come qualsiasi intervento chirurgico, comporta alcuni rischi. Possibili complicazioni includono infezione, fallimento dell’innesto, gonfiore e dolore prolungato. Il fallimento può derivare da scarsa guarigione, insufficiente apporto di sangue o interruzione meccanica. Comprendere i potenziali rischi aiuta i pazienti a seguire precauzioni e cercare cure tempestive. I dentisti valutano accuratamente i pazienti prima dell’intervento per ridurre al minimo le complicazioni e personalizzare i trattamenti di conseguenza.
Innesto osseo il fallimento è relativamente raro, si verifica in circa il 5-10% dei casi a seconda del tipo di innesto e dei fattori del paziente. I fallimenti spesso derivano da infezione, scarsa integrazione dell’innesto o stress meccanico sul sito dell’innesto. Fumo, malattie sistemiche e scarsa igiene orale aumentano il rischio di fallimento. Un monitoraggio attento durante la guarigione consente un intervento precoce per affrontare potenziali problemi e migliorare i risultati.
I segni di fallimento dell’innesto includono gonfiore persistente, dolore crescente oltre il tempo di guarigione previsto, deiscenza della ferita (apertura), secrezione di pus e fallimento dell’integrazione ossea visibile sulle radiografie di follow-up. La mobilità del materiale di innesto o l’osso esposto può anche indicare fallimento. I pazienti dovrebbero segnalare immediatamente questi sintomi al dentista per la valutazione.
Sì, gli innesti ossei falliti possono spesso essere ripetuti con successo dopo aver affrontato i problemi sottostanti come infezione o scarsa guarigione. La seconda procedura può coinvolgere una tecnica chirurgica migliorata, materiali di innesto alternativi o una migliore preparazione del paziente. I dentisti valutano ciascun caso individualmente per massimizzare le possibilità di successo nell’innesto ripetuto.
Le infezioni post-chirurgiche possono includere infezioni localizzate del sito o, raramente, infezioni sistemiche più gravi se i batteri si diffondono. Il rischio di infezione aumenta con scarsa igiene orale, fumo o contaminazione durante l’intervento. I sintomi includono gonfiore, arrossamento, pus, febbre e aumento del dolore. Un trattamento tempestivo è essenziale per prevenire la perdita dell’innesto e altre complicazioni.
Le infezioni vengono tipicamente gestite con antibiotici, igiene orale migliorata e talvolta drenaggio chirurgico se si formano ascessi. Il rilevamento precoce consente un trattamento efficace con un impatto minimo sul successo dell’innesto. Infezioni gravi o persistenti possono richiedere la rimozione dell’innesto o interventi aggiuntivi.
Sintomi come gonfiore eccessivo, dolore grave non alleviato dai farmaci, secrezione di pus, febbre, difficoltà a respirare o deglutire e intorpidimento dovrebbero spingere a una valutazione medica immediata. Questi potrebbero indicare un’infezione grave o coinvolgimento nervoso e richiedono cure urgenti.
Le complicazioni a lungo termine sono rare ma possono includere riassorbimento dell’innesto, integrazione incompleta o infiammazione cronica. Alcuni pazienti possono sperimentare sensibilità prolungata o sensazione alterata vicino al sito dell’innesto. I follow-up continui aiutano a identificare e gestire efficacemente eventuali problemi ritardati.
Le reazioni allergiche sono rare ma possibili, in particolare con allotrapianti, xenotrapianti o materiali sintetici. I sintomi includono arrossamento, gonfiore, eruzione cutanea o prurito al sito chirurgico. Lo screening pre-chirurgico e l’uso di materiali biocompatibili riducono al minimo questo rischio.
Condizioni preesistenti come diabete, osteoporosi, malattie autoimmuni o storia di fumo possono influire negativamente sul successo dell’innesto osseo. Queste condizioni compromettono la guarigione e la risposta immunitaria, aumentando i rischi di infezione e fallimento. Una corretta gestione medica e modifiche dello stile di vita migliorano i risultati per i pazienti con queste sfide sanitarie.
I costi dell’innesto osseo in Turchia sono generalmente più convenienti rispetto a molti paesi occidentali. I prezzi variano a seconda del tipo di innesto, della complessità e della posizione della clinica. In media, le procedure di innesto osseo possono variare da $500 a $2.000 USD. Questo prezzo competitivo combinato con cure di alta qualità rende la Turchia una destinazione popolare per i trattamenti dentali, specialmente per i pazienti internazionali che cercano soluzioni economicamente vantaggiose senza compromettere gli standard.
Diversi fattori influenzano il prezzo dell’innesto osseo, inclusi il tipo di materiale di innesto utilizzato, la complessità chirurgica e le dimensioni dell’innesto necessario. Procedure avanzate che coinvolgono più siti di innesto o trattamenti aggiuntivi come i sollevamenti del seno possono aumentare i costi. La reputazione della clinica, l’esperienza del chirurgo e la tecnologia influenzano anche il prezzo. I pazienti dovrebbero considerare questi elementi quando confrontano i preventivi per capire cosa è incluso.
Gli autoinnesti, che coinvolgono il prelievo del proprio osso, tendono a essere più costosi a causa del tempo chirurgico aggiuntivo e della complessità. Gli allotrapianti e gli xenotrapianti costano solitamente meno poiché eliminano l’intervento al sito donatore. I materiali sintetici variano ampiamente nel prezzo a seconda della loro composizione e marca. La scelta del materiale influisce non solo sul costo ma anche sul tempo di recupero e sul successo dell’innesto.
Sì, i casi complessi che richiedono innesti più grandi o multipli, sollevamenti del seno o procedure preparatorie aggiuntive generalmente costano di più. Un intervento più esteso significa tempi operativi più lunghi, materiali aumentati e cure di follow-up. Il chirurgo valuterà la complessità durante la consultazione e fornirà una stima dei costi accurata.
I costi dell’innesto osseo dentale in Turchia sono significativamente inferiori rispetto a Stati Uniti, Regno Unito e molti paesi europei, spesso inferiori del 40-60%. Questa convenienza, combinata con specialisti qualificati e strutture moderne, attira molti turisti dentali. I pazienti possono ricevere cure di alta qualità senza pagare i prezzi premium comunemente addebitati altrove.
La Turchia offre una combinazione unica di prezzi convenienti, professionisti dentali esperti e cliniche all’avanguardia. Inoltre, i pazienti godono di un’eccellente ospitalità e della possibilità di combinare il trattamento con il viaggio. Molte cliniche forniscono pacchetti di cura personalizzati, inclusi alloggio e trasporto, rendendo il processo conveniente per i visitatori internazionali.
Alcuni pazienti possono incontrare costi aggiuntivi come tariffe di consultazione, test di imaging, farmaci o visite di follow-up non inclusi nel preventivo iniziale. È importante chiarire quali servizi sono coperti in anticipo per evitare sorprese. Le cliniche trasparenti forniscono prezzi dettagliati e pacchetti inclusivi per ridurre al minimo le spese nascoste.
La copertura per l’innesto osseo varia ampiamente in base al piano assicurativo e al paese. In molti casi, l’assicurazione dentale non copre completamente l’innesto poiché può essere considerato elettivo o parte di un trattamento cosmetico. I pazienti dovrebbero verificare con il loro assicuratore per capire quale parte, se presente, è rimborsabile.
I pazienti internazionali pagano spesso in anticipo tramite carta di credito, bonifico bancario o tramite finanziamenti offerti dalla clinica. Molti centri dentali in Turchia accettano più valute e forniscono opzioni di pagamento sicure. È consigliabile confermare i metodi di pagamento prima del trattamento per garantire transazioni fluide.
Molte cliniche offrono piani di pagamento flessibili o opzioni di finanziamento per i pazienti che richiedono più procedure o trattamenti costosi. Questi piani possono includere rate mensili con interessi bassi o zero, aiutando i pazienti a gestire i costi nel tempo. Discutere le opzioni di pagamento con il fornitore durante la consultazione.
Il tempismo per il posizionamento dell’impianto dopo l’innesto osseo varia a seconda del tipo di innesto, delle dimensioni e della capacità di guarigione individuale. Tipicamente, i dentisti raccomandano di attendere tra 3 e 6 mesi per consentire all’innesto di integrarsi completamente con l’osso esistente. Questo periodo di attesa garantisce che il sito innestato sia abbastanza forte da supportare gli impianti dentali, riducendo il rischio di fallimento dell’impianto e promuovendo il successo a lungo termine.
La maggior parte dei pazienti attende circa 4-6 mesi prima del posizionamento dell’impianto dopo l’innesto osseo. Gli innesti più piccoli potrebbero guarire in appena 3 mesi, mentre gli innesti più grandi o complessi possono richiedere fino a 9 mesi. La valutazione del chirurgo e l’imaging di follow-up determinano il tempismo esatto per garantire una stabilità ossea ottimale prima dell’inserimento dell’impianto.
I fattori che influenzano il periodo di attesa includono il tipo di materiale di innesto, le dimensioni dell’innesto, la salute del paziente e il sito anatomico dell’innesto. Gli autoinnesti generalmente si integrano più rapidamente, mentre gli allotrapianti e i materiali sintetici possono richiedere più tempo. Fumo, condizioni sistemiche e igiene orale influiscono anche sulla velocità di guarigione, influenzando il tempo di attesa raccomandato.
In casi selezionati, il posizionamento simultaneo dell’impianto con l’innesto osseo è possibile, specialmente con difetti minori e volume osseo iniziale sufficiente. Questo approccio riduce il tempo di trattamento ma richiede una pianificazione attenta e competenza chirurgica per garantire la stabilità sia dell’innesto che dell’impianto. Non tutti i pazienti sono candidati per questo metodo.
I dentisti utilizzano valutazione clinica e tecniche di imaging per valutare l’integrazione dell’innesto e la prontezza per gli impianti. Controllano segni di volume osseo stabile, assenza di infiammazione e corretta guarigione dei tessuti molli. Un innesto ben integrato dovrebbe supportare il posizionamento dell’impianto senza complicazioni.
L’imaging radiografico, incluse radiografie panoramiche e scansioni TC, conferma la formazione di nuovo osso e la stabilità dell’innesto. In alcuni casi, il feedback tattile durante l’intervento o le misurazioni della densità ossea possono anche essere utilizzati per valutare la prontezza. Questi test guidano il dentista nel tempismo appropriato del posizionamento dell’impianto.
Sì, le radiografie possono rivelare densità ossea, volume e continuità tra l’innesto e l’osso nativo. Le scansioni TC 3D forniscono immagini dettagliate per valutare la qualità dell’innesto, garantendo che si sia formato osso sufficiente per ancorare in modo sicuro gli impianti dentali prima di procedere con l’intervento.
Se l’innesto non è completamente guarito, il posizionamento dell’impianto può essere ritardato per evitare il fallimento. Il dentista può raccomandare tempo di guarigione aggiuntivo o una seconda procedura di innesto per aumentare il volume osseo. La pazienza durante questa fase migliora il successo a lungo termine dell’impianto.
L’innesto aggiuntivo è talvolta necessario, specialmente nei casi con difetti grandi, infezione o guarigione compromessa. Non è molto comune ma varia in base all’individuo. Un monitoraggio attento aiuta a rilevare precocemente eventuali insufficienze e pianificare trattamenti supplementari se necessario.
Alcuni integratori, come vitamina D, calcio e collagene, possono supportare la guarigione ossea, ma non possono sostituire il tempo di guarigione chirurgica adeguato. I dentisti possono raccomandare l’ottimizzazione nutrizionale e cambiamenti nello stile di vita per promuovere il recupero, ma l’integrazione dell’innesto dipende in ultima analisi da processi biologici che richiedono tempo.
L’innesto osseo ha un alto tasso di successo quando eseguito correttamente, con la maggior parte degli studi che riportano oltre il 90% di successo nella preparazione dei siti per gli impianti dentali. Il successo dipende dalla corretta selezione del paziente, dalla tecnica chirurgica e dalle cure post-operatorie. Gli innesti di successo consentono un posizionamento stabile dell’impianto e una funzione a lungo termine, migliorando sia l’estetica che la salute orale. I progressi nei materiali e nella tecnologia continuano a migliorare i risultati, rendendo l’innesto osseo un passo affidabile nella dentistica implantare.
I tassi di successo a lungo termine degli innesti ossei variano tipicamente dall’85% al 95%, a seconda di fattori come il tipo di innesto, la salute del paziente e la competenza chirurgica. Gli studi mostrano che gli innesti ben integrati mantengono volume e supportano gli impianti per molti anni, spesso superando un decennio. Una guarigione adeguata e cure di follow-up sono cruciali per questi risultati favorevoli, sottolineando l’importanza della compliance del paziente e del monitoraggio professionale.
Gli autoinnesti hanno generalmente i tassi di successo più elevati grazie alle loro proprietà osteogeniche naturali, spesso superiori al 90%. Gli allotrapianti e gli xenotrapianti mostrano anche buoni risultati, sebbene leggermente inferiori, poiché si affidano maggiormente all’osteoconduzione. Gli innesti sintetici funzionano bene per difetti più piccoli ma possono avere successo variabile in casi grandi o complessi. La scelta del tipo di innesto giusto è fondamentale per risultati ottimali.
I fattori che prevedono un maggiore successo dell’innesto osseo includono una buona igiene orale, stato di non fumatore, condizioni sistemiche sane e l’uso di materiali di innesto di alta qualità. Precisione chirurgica, apporto sanguigno adeguato ed evitare infezioni giocano anche ruoli principali. L’aderenza del paziente alle istruzioni di cura post-operatorie influenza significativamente la guarigione e l’integrazione dell’impianto.
I fattori individuali del paziente come la salute generale, le abitudini di vita e la qualità ossea influiscono sul successo dell’innesto osseo. Malattie croniche, scarsa nutrizione e abitudini come il fumo possono ostacolare la guarigione. Al contrario, pazienti più giovani e sani con buona densità ossea tipicamente sperimentano una migliore integrazione e longevità dell’impianto.
L’età può influenzare la guarigione, poiché i pazienti più anziani spesso hanno una rigenerazione ossea più lenta e una densità ossea inferiore. Tuttavia, con cure e valutazioni adeguate, l’innesto e il posizionamento dell’impianto di successo sono realizzabili a quasi tutte le età adulte. L’età da sola non è un disqualificante ma richiede una valutazione attenta.
Il fumo riduce significativamente il flusso sanguigno e compromette la risposta immunitaria, portando a guarigione ritardata e aumento del rischio di fallimento dell’innesto. I fumatori hanno tassi più elevati di infezione e rigenerazione ossea compromessa. Smettere di fumare prima e dopo l’intervento migliora il successo dell’innesto e la prognosi complessiva dell’impianto.
L’esperienza del chirurgo è cruciale per ottenere innesti ossei e risultati implantari di successo. I chirurghi qualificati comprendono le sfumature anatomiche, selezionano materiali di innesto appropriati e gestiscono efficacemente le complicazioni. La loro competenza porta a un posizionamento preciso dell’innesto e riduce al minimo i rischi, garantendo tassi di successo più elevati.
Le cliniche specializzate in implantologia e innesto osseo spesso forniscono risultati migliori grazie a competenza focalizzata, tecnologia avanzata e team multidisciplinari. Tali centri garantiscono cure complete, dalla diagnosi al follow-up post-operatorio, aumentando la fiducia del paziente e il successo.
I pazienti dovrebbero chiedere dell’esperienza del chirurgo con gli innesti ossei, dei tassi di successo, dei tipi di materiali di innesto utilizzati, dei potenziali rischi e delle aspettative di recupero. Chiedere di trattamenti alternativi, costi e cure di follow-up aiuta a garantire un processo decisionale informato e fiducia.
L’innesto osseo non è sempre necessario per gli impianti dentali. I progressi nel design degli impianti e nelle tecniche chirurgiche hanno introdotto alternative che possono bypassare o ridurre la necessità di innesti. Opzioni come impianti corti, impianti zigomatici e trattamenti All-on-4 offrono soluzioni per i pazienti con volume osseo insufficiente. Queste alternative possono ridurre il tempo di trattamento, i costi e il trauma chirurgico. Tuttavia, la loro idoneità dipende dall’anatomia individuale e dalle condizioni cliniche, quindi è essenziale una valutazione approfondita da parte di uno specialista dentale.
Gli impianti corti sono progettati per pazienti con altezza ossea limitata, consentendo il posizionamento dell’impianto senza innesto. Sono tipicamente lunghi 6-8 mm e funzionano bene in aree con volume osseo ridotto, come le mascelle posteriori. Gli impianti corti evitano interventi chirurgici aggiuntivi, risultando in recupero più rapido e meno disagio. Tuttavia, il loro uso è limitato dalla larghezza e densità ossea e richiedono una pianificazione precisa per garantire stabilità e longevità.
Gli impianti corti sono ideali quando l’altezza ossea verticale è insufficiente per impianti standard ma c’è abbastanza larghezza e qualità ossea. Sono comunemente utilizzati per sostituzioni di denti singoli o piccoli ponti nelle regioni molari. I pazienti che vogliono evitare l’innesto o hanno condizioni di salute che complicano l’intervento possono beneficiare di questo approccio. Una selezione attenta del caso è importante per garantire il successo.
Gli studi mostrano che gli impianti corti hanno tassi di sopravvivenza a lungo termine paragonabili agli impianti standard se posizionati correttamente. Con i progressi nella tecnologia della superficie dell’impianto e nel design, la loro stabilità e integrazione sono significativamente migliorate. Tuttavia, possono essere meno adatti per restauri ad arco completo o aree con qualità ossea estremamente scarsa, quindi il follow-up e la manutenzione sono essenziali.
Gli impianti zigomatici si ancorano nell’osso zigomatico denso (zigomo) invece che nella mascella superiore, rendendoli un’opzione potente per i pazienti con grave perdita ossea mascellare. Eliminano la necessità di innesto e consentono il caricamento immediato o precoce degli impianti. Questa tecnica richiede competenza chirurgica specializzata ed è più adatta per casi complessi in cui gli impianti convenzionali non sono fattibili.
I pazienti con grave riassorbimento osseo della mascella superiore, innesti falliti o quelli che cercano una riabilitazione più rapida possono essere candidati per gli impianti zigomatici. Sono spesso utilizzati in ricostruzioni ad arco completo o quando gli impianti tradizionali non possono essere posizionati a causa di osso insufficiente. Una valutazione approfondita è fondamentale per determinare la candidatura e pianificare il trattamento.
Il posizionamento degli impianti zigomatici è una procedura complessa che coinvolge impianti più lunghi e prossimità a strutture anatomiche vitali come la cavità del seno e l’orbita. Richiede abilità chirurgica avanzata ed esperienza. Nonostante la sua complessità, offre un’alternativa meno invasiva a più procedure di innesto e può ridurre significativamente il tempo di trattamento.
La tecnica All-on-4 utilizza quattro impianti angolati strategicamente per supportare una protesi ad arco completo, spesso evitando l’innesto osseo anche nei casi con perdita ossea. Utilizzando efficientemente l’osso esistente, fornisce supporto stabile all’impianto con meno impianti e minore necessità di augmentazione. Questo metodo riduce il tempo di trattamento e il recupero.
Gli impianti All-on-4 vengono posizionati ad angoli che massimizzano il contatto con l’osso disponibile, spesso coinvolgendo regioni più dense come la mascella anteriore. Questa angolazione aiuta a bypassare le aree di perdita ossea ed evitare le cavità del seno, riducendo la necessità di innesto. Il risultato è una protesi fissa il giorno o poco dopo l’intervento.
I pazienti con significativa perdita ossea ma osso sufficiente nella mascella anteriore possono beneficiare di All-on-4. È adatto a coloro che cercano denti fissi ad arco completo con intervento meno invasivo e tempo di trattamento più breve. Tuttavia, i candidati devono avere una buona salute generale ed aspettative realistiche. È necessaria una valutazione completa da parte di un implantologo qualificato.
Selezionare la clinica giusta per l’innesto osseo è cruciale per risultati di successo. I pazienti dovrebbero dare priorità alle cliniche con chirurghi esperti, tecnologia moderna e cure complete. Una clinica affidabile garantisce piani di trattamento personalizzati, comunicazione chiara e rigorosi standard di igiene. Leggere recensioni dei pazienti e cercare raccomandazioni può anche aiutare a identificare centri affidabili. In definitiva, una combinazione di competenza del chirurgo, strutture della clinica e supporto al paziente determina la qualità delle cure che riceverai.
Il tuo chirurgo dovrebbe avere una formazione specializzata in implantologia dentale, chirurgia orale o parodontologia. Certificazioni del consiglio e appartenenze a organizzazioni professionali dimostrano aderenza a standard elevati. L’educazione continua riflette competenze e conoscenze aggiornate. I chirurghi con ampia esperienza nell’innesto osseo sono meglio equipaggiati per gestire casi complessi e ridurre al minimo i rischi, migliorando le tue possibilità di un innesto e impianto di successo.
Le certificazioni del consiglio convalidano la competenza del chirurgo e l’impegno per la sicurezza del paziente e l’etica professionale. Indicano che il chirurgo ha superato esami rigorosi e soddisfa gli standard del settore. Scegliere un chirurgo certificato dal consiglio riduce i rischi e aumenta la fiducia nel tuo trattamento, garantendo di ricevere cure da un professionista qualificato.
Sia i parodontologi che i chirurghi orali sono qualificati per l’innesto osseo. I parodontologi si specializzano nella salute delle gengive e dell’osso di supporto, mentre i chirurghi orali si concentrano sulle procedure chirurgiche. La tua scelta dipende dalla complessità del tuo caso e dall’esperienza del chirurgo. Molte cliniche hanno team multidisciplinari che combinano queste specialità per cure ottimali.
La tecnologia avanzata migliora la diagnosi, la pianificazione del trattamento e la precisione chirurgica. Le cliniche con attrezzature aggiornate spesso offrono risultati migliori e comfort per il paziente. Strumenti chiave includono imaging 3D, scanner digitali e sistemi di chirurgia guidata da computer, che migliorano l’accuratezza e riducono le complicazioni.
L’imaging 3D, come le scansioni TC a fascio conico, fornisce viste dettagliate della struttura ossea e dell’anatomia vitale. Questo consente una valutazione precisa dei siti di innesto e del posizionamento dell’impianto. Le cliniche con imaging 3D garantiscono interventi più sicuri e piani di trattamento personalizzati su misura per la tua anatomia unica.
Gli strumenti digitali aiutano a creare guide chirurgiche accurate e simulazioni. Aiutano a prevedere i risultati, ridurre al minimo gli errori e ottimizzare il posizionamento dell’innesto. L’uso di queste tecnologie porta a risultati più prevedibili e recupero più rapido, rendendoli una risorsa preziosa nelle cliniche dentali moderne.
Chiedi dell’esperienza del chirurgo con gli innesti ossei, dei tipi di materiali di innesto utilizzati e dei tempi di recupero previsti. Informati sui potenziali rischi, sulla gestione delle complicazioni e sui costi. Comprendere i protocolli di follow-up e la disponibilità del supporto garantisce che tu sia completamente informato e preparato.
Una clinica affidabile ha protocolli chiari per gestire complicazioni come infezioni o fallimenti dell’innesto. Forniscono intervento tempestivo, educazione del paziente e supporto per risolvere i problemi. Sapere come una clinica gestisce le complicazioni offre tranquillità e dimostra professionalità.
Le cure di follow-up includono controlli regolari, imaging per monitorare l’integrazione dell’innesto e indicazioni sull’igiene orale. Le cliniche dovrebbero offrire accesso rapido alle cure se sorgono problemi e istruzioni dettagliate per le cure domiciliari. Un follow-up completo garantisce una guarigione di successo e la prontezza per l’impianto.
[sc_fs_multi_faq headline-0=”h3″ question-0=”L’innesto osseo è sempre doloroso?” answer-0=”Un certo disagio è normale, ma il dolore è solitamente gestibile con i farmaci.” image-0=”” headline-1=”h3″ question-1=”Posso mangiare normalmente dopo l’intervento di innesto osseo?” answer-1=”No, inizialmente si raccomanda una dieta morbida per evitare di disturbare l’innesto.” image-1=”” headline-2=”h3″ question-2=”Quanti appuntamenti sono necessari per l’innesto osseo?” answer-2=”Tipicamente 2–4 visite, inclusa consultazione, intervento e follow-up.” image-2=”” headline-3=”h3″ question-3=”La mia assicurazione coprirà le procedure di innesto osseo?” answer-3=”La copertura varia; verifica con il tuo assicuratore e fornitore.” image-3=”” headline-4=”h3″ question-4=”Posso fumare dopo l’intervento di innesto osseo?” answer-4=”Il fumo è fortemente sconsigliato poiché compromette la guarigione.” image-4=”” headline-5=”h3″ question-5=”Quanto tempo prima di poter ottenere i miei impianti dopo l’innesto?” answer-5=”Di solito da 3 a 6 mesi, a seconda del progresso della guarigione.” image-5=”” headline-6=”h3″ question-6=”Quali sono i segni di rigetto dell’innesto osseo?” answer-6=”Dolore, gonfiore, infezione o mobilità dell’innesto.” image-6=”” headline-7=”h3″ question-7=”Gli innesti ossei possono essere eseguiti sotto anestesia locale?” answer-7=”Sì, l’anestesia locale è comunemente utilizzata.” image-7=”” headline-8=”h3″ question-8=”Quanto materiale di innesto osseo è tipicamente necessario?” answer-8=”Dipende dalle dimensioni del difetto; quantità da piccole a moderate sono comuni.” image-8=”” headline-9=”h3″ question-9=”Ci sono limiti di età per le procedure di innesto osseo?” answer-9=”Di solito eseguite negli adulti; la crescita dei bambini può influenzare i tempi.” image-9=”” headline-10=”h3″ question-10=”Il diabete può influenzare la guarigione dell’innesto osseo?” answer-10=”Sì, il diabete mal controllato può rallentare la guarigione.” image-10=”” headline-11=”h3″ question-11=”Quanto spesso gli innesti ossei devono essere ripetuti?” answer-11=”Raramente, a meno che l’innesto iniziale non fallisca o sia necessario più osso.” image-11=”” headline-12=”h3″ question-12=”Cosa succede se non ottengo un innesto osseo quando raccomandato?” answer-12=”Gli impianti possono fallire o essere impossibili a causa di osso insufficiente.” image-12=”” headline-13=”h3″ question-13=”Gli innesti ossei possono migliorare l’aspetto facciale?” answer-13=”Sì, ripristinando la struttura e il contorno osseo.” image-13=”” headline-14=”h3″ question-14=”Ci sono integratori dietetici che aiutano la guarigione?” answer-14=”Calcio, vitamina D e proteine supportano la guarigione ma consulta il tuo medico.” image-14=”” headline-15=”h3″ question-15=”Come so se il mio innesto osseo è di successo?” answer-15=”Guarigione senza complicazioni e conferma tramite radiografie.” image-15=”” headline-16=”h3″ question-16=”L’esercizio può influenzare la guarigione dell’innesto osseo?” answer-16=”L’attività intensa dovrebbe essere evitata inizialmente per proteggere il sito” image-16=”” headline-17=”h3″ question-17=”Qual è l’età minima per le procedure di innesto osseo?” answer-17=”Tipicamente dopo che la crescita della mascella è quasi completata, fine adolescenza o più.” image-17=”” headline-18=”h3″ question-18=”Come influiscono gli innesti ossei temporaneamente sul linguaggio?” answer-18=”Lievi cambiamenti temporanei a causa di gonfiore o disagio.” image-18=”” headline-19=”h3″ question-19=”Posso viaggiare dopo l’intervento di innesto osseo?” answer-19=”Viaggi leggeri sono solitamente ok dopo alcuni giorni; evitare viaggi intensi inizialmente.” image-19=”” count=”20″ html=”true” css_class=””]
“`

Il Dr. Faisal Kayali ha oltre 7 anni di esperienza clinica e fa attualmente parte del team medico della Vitrin Clinic.