

Table des matières
La grande majorité des procédures de greffe osseuse se déroulent sans problème, mais comme pour toute intervention chirurgicale, certains risques sont présents. Ils sont souvent mineurs et temporaires, mais il est important que les patients en soient informés avant de s’engager dans l’opération. Les problèmes les plus fréquents incluent un gonflement localisé, des ecchymoses et un certain degré de douleur post-opératoire. Une autre inquiétude fréquente est une légère fièvre, qui constitue une réponse immunitaire normale au traumatisme chirurgical mais peut être alarmante si elle n’est pas attendue.
Pendant l’intervention elle-même, quelques complications immédiates peuvent apparaître, bien qu’elles soient rares. Elles sont généralement gérées par l’équipe chirurgicale au fur et à mesure, minimisant tout effet à long terme. Une préoccupation majeure pour beaucoup est la possibilité d’un saignement excessif, raison pour laquelle votre chirurgien examinera vos antécédents médicaux, surtout si vous prenez des anticoagulants. Les lésions nerveuses constituent un autre risque potentiel, bien que très rare, pouvant entraîner un engourdissement temporaire ou, dans des cas extrêmement rares, permanent.
Les saignements excessifs lors d’une greffe osseuse ne sont pas fréquents. Les chirurgiens prennent un soin méticuleux à gérer les vaisseaux sanguins et à minimiser les pertes de sang tout au long de l’opération. Pour les patients prenant des médicaments anticoagulants, le médecin recommande généralement d’arrêter quelques jours avant la chirurgie pour réduire ce risque. L’expertise et la technique minutieuse du chirurgien sont essentielles pour prévenir ce problème, rendant les saignements importants rares.
Les lésions nerveuses lors d’une greffe osseuse sont une complication rare qui survient principalement lorsque le site chirurgical est proche d’un nerf majeur, comme le nerf alvéolaire inférieur dans la mâchoire inférieure. La cause est généralement un traumatisme accidentel du nerf lors du forage ou de la manipulation de l’os de la mâchoire. La plupart des problèmes liés aux nerfs sont temporaires et se résolvent d’eux-mêmes.
Les complications anesthésiques, bien que rares, sont un risque pour toute intervention chirurgicale. Elles peuvent aller d’effets secondaires mineurs comme des nausées ou des vertiges à des problèmes plus graves, potentiellement mortels, bien que ces derniers soient extrêmement rares avec les protocoles anesthésiques modernes. Les patients ayant des conditions préexistantes telles que des problèmes cardiaques ou pulmonaires présentent un risque légèrement plus élevé, d’où l’importance d’une évaluation médicale complète avant l’opération.
Une fois l’intervention terminée, l’attention se porte sur la gestion des risques post-opératoires, bien plus fréquents que les complications immédiates de la chirurgie. Ceux-ci incluent douleur, gonflement et ecchymoses, tous faisant partie de la réponse normale du corps à la guérison. Bien que la plupart de ces symptômes soient temporaires et gérables, il est crucial de savoir quoi surveiller pour détecter un éventuel problème. Une fièvre légère est également fréquente dans les 24 à 48 premières heures. L’élément le plus important est de suivre scrupuleusement les instructions de soins post-opératoires de votre chirurgien afin de minimiser les risques liés à la greffe osseuse et d’assurer une récupération en douceur.
La douleur post-chirurgicale après une greffe osseuse dure généralement quelques jours après l’intervention. Elle est généralement la plus intense pendant les 24 à 48 premières heures, puis diminue progressivement. Votre chirurgien prescrira des analgésiques pour vous aider à gérer cet inconfort, et de nombreux patients constatent que les médicaments en vente libre suffisent après cette période initiale.
Le gonflement normal après une greffe osseuse atteint généralement son maximum en 2 à 3 jours, puis commence à diminuer. Cependant, un gonflement anormal peut indiquer un problème, surtout s’il est sévère, s’étend au-delà de la zone chirurgicale immédiate ou s’accompagne d’une douleur et d’une rougeur croissantes. Cela pourrait indiquer une infection ou un hématome.
Les ecchymoses autour du site chirurgical sont un effet secondaire très courant et normal d’une greffe osseuse. Elles résultent d’un saignement sous la peau et apparaissent généralement sous forme de coloration bleue ou violette qui passe au jaune ou au vert avec le temps. Vous devez vous inquiéter si les ecchymoses sont sévères, se propagent rapidement ou s’accompagnent d’autres signes de complication, comme une forte fièvre ou la présence de pus. Les ecchymoses normales disparaissent généralement en 1 à 2 semaines.
Si vous avez subi une greffe osseuse dentaire, il est important de surveiller les symptômes pouvant indiquer une infection ou un échec de la greffe. Les signes d’alerte principaux incluent :
Conseil : Contactez immédiatement votre dentiste ou chirurgien oral si vous remarquez l’un de ces symptômes pour prévenir des complications.
Au cours de la première semaine de récupération, soyez attentif aux signes d’alerte subtils, tels que :
Astuce pratique : si vous remarquez l’un de ces signes, contactez rapidement votre chirurgien oral ou dentiste pour éviter que l’infection ne progresse.
Causes des infections bactériennes dans les greffes osseuses
Plusieurs facteurs peuvent permettre aux bactéries de pénétrer dans le site de la greffe et de provoquer une infection, notamment :
Conseil de prévention : Une hygiène bucco-dentaire stricte, un respect attentif des soins post-opératoires et des suivis réguliers avec votre dentiste ou chirurgien sont essentiels pour réduire le risque d’infection.
Si elle n’est pas traitée, une infection de greffe osseuse peut devenir très grave. Elle peut entraîner un échec complet de la greffe, nécessitant le retrait du matériel greffé et une nouvelle intervention. Dans les cas graves, l’infection peut se propager à d’autres parties de la mâchoire ou même dans la circulation sanguine, provoquant une infection systémique (septicémie), ce qui constitue une urgence médicale. C’est pourquoi il est crucial de contacter immédiatement votre chirurgien si vous suspectez une infection.
Le rejet de greffe osseuse est une complication sérieuse et redoutée, mais extrêmement rare, surtout avec les matériaux de greffe modernes. Le rejet se produit lorsque le système immunitaire du corps reconnaît le matériau greffé comme un corps étranger et l’attaque, empêchant son intégration avec l’os existant. Cela concerne le plus souvent les greffes allogéniques (os de cadavre) ou xénogéniques (os d’animal), car le corps peut réagir aux protéines présentes dans le matériau du donneur.
Le rejet de greffe osseuse peut se manifester par des douleurs persistantes, un gonflement, des rougeurs ou une sensibilité qui durent au-delà de la période normale de cicatrisation. La greffe peut sembler lâche, exposée ou ne pas s’intégrer à l’os environnant. Contrairement à une infection, ces symptômes ne s’améliorent pas avec des antibiotiques et nécessitent souvent le retrait de la greffe.
Le rejet de greffe osseuse est extrêmement rare car les allogreffes et xénogreffes modernes sont traitées pour éliminer les cellules susceptibles de déclencher une réponse immunitaire. Les autogreffes, qui utilisent votre propre os, ont pratiquement un risque nul de rejet. Ainsi, l’échec de la greffe dû au rejet est une préoccupation peu fréquente dans les procédures dentaires et chirurgicales.
Les réactions allergiques aux matériaux de greffe osseuse sont très rares, car la plupart des greffes sont traitées pour éliminer les protéines pouvant provoquer une sensibilité. Dans de rares cas, les patients peuvent réagir à d’autres composants tels que les membranes barrières ou les matériaux de fixation. De telles réactions peuvent entraîner une inflammation et un gonflement, ce qui peut compromettre la stabilité de la greffe.
L’échec d’une greffe osseuse est le risque à long terme le plus courant, et il peut être causé par une combinaison de facteurs. Le plus important est une mauvaise vascularisation du site de la greffe, essentielle pour que le nouvel os puisse croître et s’intégrer. D’autres facteurs incluent la santé globale du patient, certains médicaments et une mauvaise prise en charge post-opératoire. Comprendre ce qui peut provoquer l’échec d’une greffe osseuse est essentiel pour éviter ce résultat.
Une mauvaise vascularisation est l’un des principaux responsables de l’échec des greffes osseuses. Le nouveau matériau osseux, qu’il provienne d’un donneur ou de votre propre corps, a besoin d’un apport sanguin riche pour fournir l’oxygène et les nutriments nécessaires à la croissance et à l’intégration des cellules. Si l’apport sanguin est insuffisant, la greffe ne pourra pas « prendre » et le nouvel os ne se formera pas, entraînant un échec de la greffe dentaire. C’est un risque majeur des greffes osseuses.
L’âge du patient peut jouer un rôle important dans l’échec d’une greffe osseuse. Bien que l’âge lui-même n’empêche pas une greffe réussie, les patients plus âgés ont souvent un processus de guérison plus lent et un risque plus élevé de conditions médicales sous-jacentes comme le diabète, l’ostéoporose ou les maladies cardiovasculaires, qui peuvent toutes affecter la cicatrisation osseuse. Par conséquent, un bilan de santé complet est essentiel pour les patients âgés envisageant une greffe osseuse.
Oui, le tabagisme a un impact profond et négatif sur le taux de réussite des greffes osseuses. Quel effet le tabac a-t-il sur les greffes osseuses ? La nicotine et le monoxyde de carbone contenus dans la fumée de tabac restreignent le flux sanguin et l’oxygène vers le site chirurgical, entravant considérablement la capacité du corps à cicatriser et à intégrer le nouvel os. Les fumeurs ont un taux d’échec de greffe beaucoup plus élevé, et de nombreux chirurgiens refusent de réaliser l’intervention sur un patient qui ne cesse pas de fumer pendant une période avant et après l’opération.
Même si une greffe osseuse ne tombe pas complètement en échec, une intégration osseuse incomplète peut rester un risque important pour les implants dentaires. Cela signifie que, bien que la greffe ne soit pas rejetée, elle ne fusionne pas complètement avec l’os natif, entraînant une fondation plus faible que souhaitée pour l’implant dentaire final. Cela peut entraîner une instabilité de l’implant et la nécessité d’interventions correctives futures.
L’intégration complète d’une greffe osseuse, un processus connu sous le nom d’ostéointégration, prend généralement entre 4 et 9 mois, bien que cela puisse varier en fonction du type de greffe et du rythme de guérison du patient. Pendant ce temps, les cellules osseuses naturelles du corps se développent dans et autour du matériau de la greffe, le transformant en nouvel os vivant. Précipiter le processus peut entraîner un problème important avec la greffe osseuse.
Lorsque les greffes osseuses ne s’intègrent pas correctement, l’os peut être trop mou ou faible pour supporter un implant dentaire. Cela peut entraîner un échec de l’implant, un desserrement, voire un échec complet. C’est la principale raison pour laquelle les chirurgiens attendent plusieurs mois avant de poser l’implant dentaire. Les risques potentiels liés à une greffe osseuse qui ne s’intègre pas correctement peuvent nécessiter une chirurgie supplémentaire et engendrer des coûts supplémentaires.
Absolument. Une mauvaise hygiène buccale est l’une des principales causes évitables de complications et d’échec des greffes osseuses. Les bactéries provenant de la plaque et des débris alimentaires peuvent facilement pénétrer sur le site chirurgical, entraînant une infection qui compromet la greffe. C’est un signe courant d’échec d’une greffe osseuse dentaire et cela peut détruire complètement le nouvel os avant qu’il n’ait eu le temps de guérir.
Le type de matériau utilisé pour la greffe osseuse joue également un rôle important dans les risques et résultats spécifiques. Les types les plus courants sont autologues, allogéniques et synthétiques. Chacun présente son propre ensemble d’avantages et d’inconvénients, qui peuvent influencer le choix du matériau de greffe pour une procédure spécifique. Une compréhension claire des risques associés à chaque type est essentielle pour le chirurgien comme pour le patient.
Les greffes osseuses autologues, où l’os est prélevé sur le corps du patient, sont considérées comme la référence, car elles présentent le risque de rejet le plus faible. Cependant, la procédure comporte son propre ensemble de risques, principalement liés au site chirurgical secondaire d’où l’os est prélevé.
Les principales complications des greffes osseuses autologues se produisent au site donneur, souvent le menton, la hanche ou le tibia. Cela peut inclure douleur, infection, atteinte nerveuse et risque accru de fracture si une grande quantité d’os est prélevée. Le site donneur peut également être source de douleurs post-opératoires importantes et d’une période de récupération plus longue.
Le processus de récupération du site donneur peut souvent être plus douloureux que la greffe dentaire elle-même. Le niveau de douleur varie selon l’endroit où l’os a été prélevé. Les sites donneurs au niveau de la hanche, par exemple, sont connus pour être assez douloureux et peuvent limiter la mobilité pendant quelques jours à une semaine. C’est un point clé dans le débat sur les avantages et inconvénients des greffes osseuses sur cadavre, car ces dernières éliminent le besoin d’un second site chirurgical.
L’une des principales limites de l’utilisation de l’os du patient est la quantité limitée d’os disponible. Cela rend son utilisation difficile pour les procédures de greffe plus importantes. La deuxième limite est la nécessité d’une chirurgie supplémentaire, qui comporte ses propres risques et un processus de récupération plus complexe. Les risques potentiels liés à une greffe osseuse prélevée sur soi-même doivent être pondérés par rapport à son taux de succès élevé.
Les greffes osseuses allogéniques, qui utilisent de l’os provenant d’un donneur décédé, sont très courantes dans les procédures de greffe osseuse. Bien qu’elles éliminent le besoin d’un second site chirurgical, elles comportent un ensemble de risques différents de ceux des greffes autologues.
Le risque de transmission de maladies par le tissu donneur est extrêmement faible, mais il n’est pas nul. Le tissu donneur est rigoureusement contrôlé et stérilisé pour éliminer tout pathogène potentiel, y compris les virus tels que le VIH et l’hépatite. Bien que le risque d’infection grave soit presque négligeable, il reste un élément à prendre en compte. Avoir peur de recevoir une greffe osseuse ? C’est une inquiétude compréhensible.
Les greffes allogéniques sont soumises à un contrôle strict comprenant l’examen des antécédents de santé du donneur, les tests sanguins pour les maladies infectieuses et le traitement des tissus pour éliminer toutes les cellules pouvant transmettre une maladie ou déclencher une réponse immunitaire. Cette approche multi-couches rend le tissu très sûr et constitue une raison principale pour laquelle les greffes osseuses sont considérées comme sûres.
Comme mentionné précédemment, les réactions immunitaires aux greffes osseuses allogéniques sont extrêmement rares. L’os est traité pour éliminer toutes les matières cellulaires et protéiques pouvant être reconnues par le système immunitaire du corps. Cependant, dans certains cas isolés, une réaction peut se produire, entraînant un problème ou un échec de la greffe osseuse. Les symptômes de rejet d’une greffe osseuse sur cadavre sont très rares.
Les greffes osseuses synthétiques, fabriquées à partir de matériaux tels que le phosphate de calcium ou la céramique, offrent une bonne alternative aux autogreffes et allogreffes. Elles éliminent les risques associés à un second site chirurgical et les risques éloignés de transmission de maladies. Cependant, elles ne sont pas exemptes de problèmes potentiels.
Les matériaux synthétiques sont conçus pour imiter les propriétés de l’os naturel, mais ils ne sont pas identiques. Ils servent de support pour que l’os naturel du corps puisse se développer, mais ils ne contiennent pas les cellules vivantes et les facteurs de croissance présents dans les autogreffes. Cela peut parfois entraîner un processus d’intégration plus lent et moins prévisible.
Les effets à long terme des substituts osseux synthétiques sont encore à l’étude, mais ils sont généralement considérés comme sûrs. Certains matériaux sont conçus pour être résorbés par le corps à mesure que le nouvel os se forme, tandis que d’autres sont conçus pour rester de façon permanente. Il existe un risque que le matériau ne soit pas complètement résorbé ou qu’il ne s’intègre pas aussi bien qu’un os naturel.
Oui, dans de rares cas, les greffes synthétiques peuvent provoquer une réaction de corps étranger. Cela se produit lorsque le système immunitaire détecte le matériau synthétique et tente de l’isoler ou de l’éliminer, entraînant une inflammation et une intégration incomplète. C’est un risque potentiel à considérer pour les greffes osseuses, mais il est peu fréquent.
La santé globale du patient et les conditions médicales préexistantes peuvent avoir un impact majeur sur le succès d’une greffe osseuse. Certaines conditions peuvent ralentir le processus de guérison, augmenter le risque d’infection et compromettre la capacité du corps à intégrer le nouvel os. Il est crucial que les patients divulguent clairement leur historique médical.
Le diabète est l’une des conditions médicales les plus importantes pouvant affecter le taux de réussite des greffes osseuses. Un taux de glycémie mal contrôlé peut nuire à la capacité du corps à guérir et à lutter contre les infections, augmentant considérablement les risques liés aux greffes osseuses.
Les patients diabétiques doivent être surveillés de plus près avant et après la chirurgie. Ils peuvent avoir besoin d’ajuster leur dosage d’insuline ou de médicaments pour garantir un contrôle optimal de la glycémie. Ils sont également plus susceptibles aux infections, donc un traitement antibiotique peut être prescrit à titre préventif.
Le contrôle de la glycémie est crucial pour la guérison. Des niveaux élevés de sucre dans le sang peuvent endommager les vaisseaux sanguins, réduisant le flux sanguin vers le site chirurgical et entravant l’apport en nutriments et en oxygène essentiels. Cela peut également altérer le fonctionnement des globules blancs, rendant le corps moins efficace pour combattre les infections. Cela peut entraîner un échec de la greffe osseuse dentaire.
Les diabétiques présentent un risque d’infection considérablement accru après toute intervention chirurgicale, y compris les greffes osseuses. Une glycémie élevée crée un environnement favorable à la prolifération bactérienne et rend le corps moins capable de combattre les agents pathogènes.
Les patients atteints de maladies auto-immunes, comme la polyarthrite rhumatoïde ou le lupus, présentent des risques spécifiques liés aux greffes osseuses. La maladie elle-même peut affecter la santé osseuse et la guérison, et les médicaments utilisés pour gérer ces conditions peuvent également jouer un rôle.
De nombreux médicaments utilisés pour traiter les maladies auto-immunes, en particulier les corticostéroïdes et les immunosuppresseurs, peuvent ralentir ou altérer de manière significative le processus naturel de guérison osseuse. Cela peut entraîner une période de récupération plus longue et un risque accru d’échec de la greffe osseuse.
Les patients atteints de maladies auto-immunes nécessitent un suivi supplémentaire pour garantir que la greffe osseuse guérit correctement. Cela peut inclure des visites de contrôle plus fréquentes, des analyses de sang pour détecter les signes d’inflammation et des examens d’imagerie pour évaluer l’intégration de la greffe.
Oui, les médicaments immunosuppresseurs peuvent augmenter le taux d’échec des greffes. En supprimant le système immunitaire, ils peuvent empêcher le corps d’initier les réponses inflammatoires et de guérison nécessaires à une intégration osseuse réussie.
Les troubles sanguins peuvent également représenter un risque important lors des procédures de greffe osseuse, principalement en raison de la capacité du corps à coaguler et à contrôler les saignements. Les patients sous anticoagulants présentent également un risque plus élevé de saignement excessif.
Pour les patients sous anticoagulants, le principal risque est un saignement excessif pendant et après l’intervention. Il est crucial que ces patients consultent leur médecin traitant pour déterminer s’il est sûr d’interrompre temporairement leur traitement avant la chirurgie.
Les patients atteints de troubles de la coagulation, tels que l’hémophilie, nécessitent une gestion particulière pendant la chirurgie. Cela peut inclure une approche en équipe avec un hématologue pour administrer des facteurs de coagulation ou d’autres traitements afin d’assurer la sécurité de la procédure.
Les tests sanguins préopératoires essentiels comprennent une numération formule sanguine complète (NFS) pour vérifier l’anémie et un compte de plaquettes. Pour les patients ayant des antécédents de saignement ou sous anticoagulants, un bilan de coagulation est crucial pour évaluer la capacité de coagulation de leur sang.
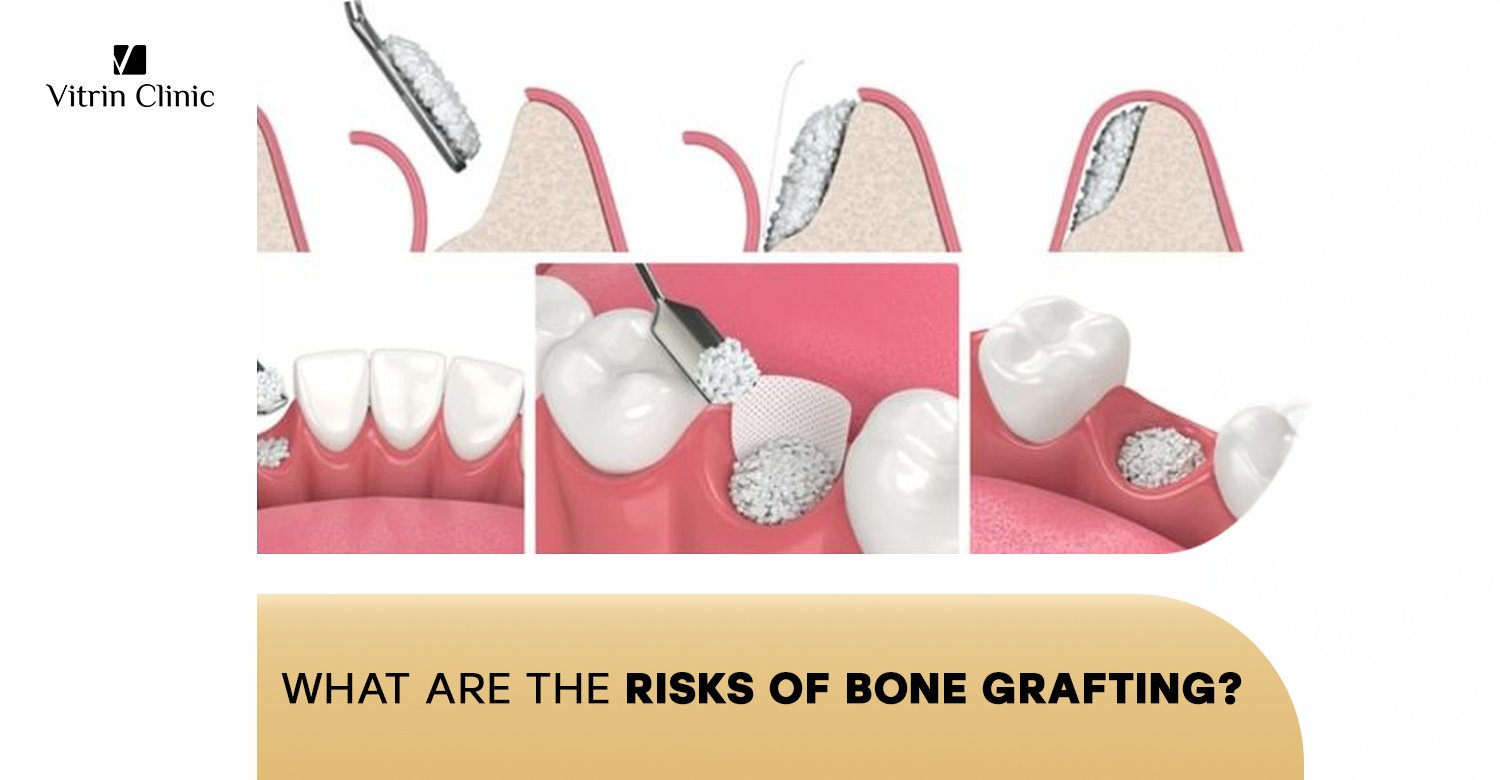
Les risques des greffes osseuses peuvent varier en fonction de la technique et du type de greffon utilisé. Les autogreffes (utilisation de votre propre os) comportent un risque de douleur, d’infection ou de lésion nerveuse au site donneur. Les allogreffes et xénogreffes présentent un risque très faible de réaction immunitaire ou de transmission de maladies, bien que ces cas soient extrêmement rares grâce aux procédés modernes. De plus, les procédures de greffe complexes peuvent augmenter le risque d’échec de la greffe, de cicatrisation retardée ou de dommages aux structures environnantes.
La perforation de la membrane sinusale est la complication la plus fréquente lors d’un sinus lift. Elle survient lorsque le chirurgien déchire accidentellement la membrane délicate. Si la déchirure est petite, elle peut souvent être réparée avec une membrane spéciale, mais une grande déchirure peut nécessiter l’arrêt de la procédure et sa reprogrammation après cicatrisation de la membrane.
Oui, des infections des sinus peuvent survenir après une greffe osseuse, en particulier après un sinus lift. Le matériau de greffe peut être contaminé, entraînant une infection sinusale nécessitant des antibiotiques et, dans certains cas, un drainage chirurgical. C’est un risque principal des greffes osseuses dans la mâchoire supérieure.
L’augmentation de crête est une procédure visant à augmenter la hauteur ou la largeur de l’os de la mâchoire. Les principaux risques sont la déhiscence des tissus mous et l’exposition de la membrane, ce qui peut entraîner un échec de la greffe.
La déhiscence des tissus mous est un problème significatif des greffes osseuses qui survient lorsque les gencives ou les tissus mous autour du site de greffe se séparent, exposant le matériau osseux en dessous. Ce n’est pas courant, mais cela peut se produire s’il y a trop de tension sur les gencives ou si le patient ne suit pas les instructions post-opératoires.
Oui, l’augmentation de crête peut affecter les dents adjacentes si elle n’est pas réalisée avec précision. Il existe un petit risque d’endommagement des racines des dents voisines ou de formation de poches parodontales, ce qui peut compromettre la santé de ces dents.
Les erreurs de technique chirurgicale peuvent compromettre la stabilité et le succès d’une greffe osseuse. Des incisions imprécises, un mauvais design du lambeau ou une manipulation incorrecte des tissus peuvent entraîner des saignements, des infections ou un déplacement du greffon. Ces erreurs peuvent également endommager les nerfs ou vaisseaux sanguins environnants, augmentant la douleur et prolongeant la récupération. Si le greffon n’est pas correctement fixé, il peut ne pas s’intégrer à l’os naturel, nécessitant finalement une chirurgie de révision. Les compétences et l’expérience du chirurgien sont donc essentielles pour minimiser ces risques.
Un placement incorrect du greffon osseux empêche le contact approprié entre le matériau du greffon et l’os natif, nécessaire à l’intégration. Cela peut entraîner une mobilité du greffon, une mauvaise guérison et un échec éventuel. Un mauvais positionnement peut également créer des espaces permettant aux bactéries de pénétrer, augmentant le risque d’infection. Dans les cas graves, le greffon peut devoir être retiré et remplacé. Un positionnement précis est essentiel pour obtenir un résultat stable et fonctionnel.
Un mauvais positionnement du greffon peut perturber l’apport sanguin, essentiel à la régénération osseuse. Sans flux sanguin suffisant, le matériau greffé ne peut pas recevoir l’oxygène et les nutriments nécessaires à sa guérison et à sa fusion avec l’os environnant. Un mauvais contact avec l’os natif limite en outre la migration cellulaire, ralentissant ou empêchant l’intégration. Cela peut entraîner une guérison retardée, une douleur accrue et un risque plus élevé d’échec du greffon. Un alignement correct assure les meilleures chances de croissance osseuse réussie.
Une mauvaise planification chirurgicale augmente le risque de complications avant même la première incision. Ne pas évaluer le volume osseux, l’état de santé du patient et les besoins en greffe peut conduire au choix d’une technique ou de matériaux inadaptés. Cette négligence peut entraîner des greffes instables, une mauvaise guérison ou la nécessité de chirurgies supplémentaires. Une planification insuffisante peut également augmenter la durée de l’intervention et la perte de sang. Une évaluation préopératoire minutieuse est essentielle pour éviter les risques inutiles et améliorer les résultats.
Les instruments contaminés peuvent transporter des bactéries dans le site chirurgical, créant un chemin direct pour l’infection. Même une petite contamination peut entraîner l’échec du greffon et nécessiter un traitement urgent. Une infection causée par des outils contaminés peut mal répondre aux antibiotiques, augmentant le risque de perte osseuse ou de maladie systémique. Cela peut retarder considérablement la guérison et compromettre la pose future d’implants. La stérilisation correcte de tous les instruments chirurgicaux est donc indispensable dans les procédures de greffe osseuse.
Une mauvaise technique stérile peut provoquer des infections localisées, une infection osseuse grave (ostéomyélite) ou une septicémie potentiellement mortelle. Celles-ci peuvent nécessiter des antibiotiques, un drainage chirurgical ou le retrait du greffon. Dans les cas graves, l’infection peut se propager aux tissus environnants ou dans le sang, mettant en danger la santé globale. Une stérilisation stricte et une manipulation soigneuse des instruments sont essentielles pour prévenir ces complications.
Une salle d’opération stérile empêche les bactéries de contaminer le site de greffe. Les systèmes d’air pur, les champs stériles, les blouses et les masques réduisent tous le risque d’infection. Même de petites négligences peuvent entraîner des complications graves ou l’échec du greffon. Un contrôle environnemental constant améliore considérablement la guérison et le taux de succès chirurgical.
Les chirurgiens inexpérimentés peuvent mal placer les greffes, endommager les tissus ou manquer des complications. Cela augmente le risque d’infection, l’échec du greffon et les problèmes de guérison. Ils peuvent également avoir des difficultés à gérer les saignements inattendus ou les déchirures de membrane pendant la procédure. Choisir un spécialiste qualifié réduit considérablement ces dangers et assure de meilleurs résultats à long terme.
Les chirurgiens expérimentés planifient mieux, gèrent rapidement les complications et ont des taux d’échec plus faibles. Leur connaissance des techniques et de l’anatomie assure des résultats plus sûrs et prévisibles. Ils peuvent s’adapter aux problèmes inattendus pendant la chirurgie, protégeant le greffon et les structures environnantes. Cette expertise contribue directement à une récupération plus rapide et à des taux de succès plus élevés.
Les chirurgiens spécialisés en greffes osseuses doivent être chirurgiens buccaux ou parodontistes avec une formation avancée en greffe osseuse. Des années d’expérience chirurgicale et un solide historique de succès sont essentiels pour un traitement sûr et efficace. Des cours spécialisés en régénération osseuse et en implantologie apportent une expertise supplémentaire. Les patients doivent toujours vérifier les diplômes et les résultats de cas antérieurs avant l’intervention.
Les patients peuvent vérifier les qualifications d’un chirurgien en consultant ses certifications professionnelles, en regardant les avis et témoignages de patients, et en lui posant des questions sur son expérience en greffe osseuse. Il est normal d’avoir peur avant une greffe osseuse, mais choisir un chirurgien hautement qualifié procure une tranquillité d’esprit significative.
L’âge peut ralentir la guérison et la régénération naturelles du corps, ce qui peut entraîner une période de récupération plus longue après une greffe osseuse. Les patients âgés sont également plus susceptibles d’avoir des maladies chroniques pouvant compliquer la chirurgie et la guérison. Une évaluation préopératoire minutieuse et des plans de traitement personnalisés aident à réduire ces risques liés à l’âge.
Les patients âgés présentent souvent une circulation sanguine plus lente et une densité osseuse plus faible, ce qui peut retarder l’intégration du greffon. Ils sont également plus susceptibles de prendre des médicaments tels que les anticoagulants ou les stéroïdes, qui interfèrent avec la guérison osseuse. Ces facteurs rendent indispensable une surveillance médicale étroite pendant la récupération.
Avec l’âge, la production de nouvelles cellules osseuses diminue et le métabolisme osseux ralentit. Cela signifie que le greffon peut mettre plus de temps à fusionner avec l’os existant et peut présenter un risque légèrement plus élevé d’échec. Les chirurgiens planifient souvent des délais de guérison plus longs chez les adultes plus âgés.
De nombreux seniors prennent plusieurs prescriptions pour des maladies cardiaques, le diabète ou l’ostéoporose, ce qui peut interférer avec l’anesthésie ou la guérison. Les anticoagulants peuvent augmenter les saignements, tandis que les stéroïdes peuvent ralentir la régénération osseuse. Une revue complète des médicaments avant la chirurgie est essentielle pour éviter les interactions nocives.
Les conditions telles que le diabète, les maladies cardiovasculaires ou un système immunitaire affaibli augmentent le risque d’infection et ralentissent la réparation des tissus. Ces problèmes de santé peuvent également compliquer l’anesthésie et les soins post-opératoires. Les chirurgiens exigent généralement une autorisation médicale détaillée avant de procéder à une greffe chez les patients âgés.
Les patients plus jeunes peuvent avoir des mâchoires encore en développement, il est donc crucial de bien choisir le moment pour ne pas perturber la croissance osseuse naturelle. Le chirurgien doit également tenir compte de la manière dont la greffe soutiendra les besoins dentaires futurs sur plusieurs décennies. Une planification précoce garantit que la greffe reste fonctionnelle à mesure que le patient grandit.
Si la mâchoire est encore en croissance, placer une greffe trop tôt peut interférer avec la formation osseuse et l’alignement des dents. Les chirurgiens attendent souvent que les étapes clés de croissance soient terminées ou planifient soigneusement la pose de la greffe pour tenir compte du développement en cours. Cela est particulièrement important chez les adolescents.
Les jeunes adultes ont besoin de greffes osseuses qui resteront stables pendant plusieurs décennies, pouvant soutenir d’éventuels implants futurs. Un placement correct et une bonne intégration garantissent la durabilité de la greffe. Une surveillance dentaire régulière est recommandée pour maintenir la santé osseuse au fil des années.
Les fluctuations hormonales pendant la puberté ou la jeune adulte peuvent temporairement réduire la densité osseuse. Cela peut ralentir la guérison ou nécessiter des ajustements dans le calendrier et les soins post-opératoires. Les chirurgiens surveillent souvent les facteurs hormonaux lors de la planification des greffes chez les jeunes patients.
Le tabagisme, une alimentation pauvre, une consommation excessive d’alcool et un manque d’hygiène bucco-dentaire augmentent tous le risque d’infection et d’échec de la greffe. Ces habitudes réduisent le flux sanguin et affaiblissent le système immunitaire. Les patients sont encouragés à adopter un mode de vie plus sain avant et après la chirurgie.
Le tabagisme réduit l’apport en oxygène au site chirurgical et ralentit la formation de nouvel os. Il augmente également le risque d’infection et d’intégration insuffisante de la greffe. Même un tabagisme léger peut réduire de manière significative le taux de réussite.
La nicotine rétrécit les vaisseaux sanguins, limitant l’apport en oxygène et en nutriments à la greffe. Le monoxyde de carbone remplace l’oxygène dans le sang, privant les tissus de ce dont ils ont besoin pour se régénérer. Ensemble, ces toxines créent un environnement défavorable à la guérison osseuse.
La plupart des chirurgiens recommandent d’arrêter de fumer au moins 2 à 4 semaines avant l’intervention pour améliorer la circulation sanguine et les niveaux d’oxygène. La nicotine et d’autres toxines peuvent persister dans le corps, donc un arrêt précoce permet aux tissus de se rétablir. Les patients sont également conseillés de rester non-fumeurs pendant 3 à 6 mois après la chirurgie afin d’offrir à la greffe les meilleures chances d’intégration réussie. Même quelques cigarettes pendant la récupération peuvent réduire l’apport en oxygène et augmenter le risque d’infection.
Les études montrent systématiquement que les fumeurs ont un taux d’échec double voire triple par rapport aux non-fumeurs en matière de greffes osseuses. La nicotine restreint les vaisseaux sanguins, réduisant les nutriments et l’oxygène nécessaires à la régénération osseuse. Dans certaines recherches, jusqu’à 20 à 30 % des greffes ont échoué chez les fumeurs, contre moins de 10 % chez les non-fumeurs. Le temps de guérison est également significativement plus long, augmentant le risque d’infection.
Une bonne nutrition fournit les éléments nécessaires à la formation de nouvel os et à la réparation des tissus mous. Les régimes riches en protéines, calcium, vitamine D, vitamine K et zinc aident à renforcer le système immunitaire et à accélérer la récupération. Une mauvaise nutrition, en revanche, ralentit la croissance cellulaire et augmente le risque d’infection ou d’échec de la greffe. Les chirurgiens recommandent souvent de commencer un régime riche en nutriments plusieurs semaines avant la chirurgie. Une hydratation suffisante est également importante, car la déshydratation peut réduire la circulation sanguine vers le site de la greffe.
La vitamine D est essentielle à l’absorption du calcium, tandis que la vitamine K favorise une minéralisation osseuse correcte. Les carences en ces vitamines ou en d’autres nutriments comme le calcium et le magnésium peuvent retarder la guérison et augmenter le risque de rejet de la greffe. Un faible taux de vitamine C affaiblit également la production de collagène, essentiel pour la structure des gencives et de l’os autour de la greffe.
Les patients suivent généralement un régime alimentaire à base d’aliments mous pendant au moins 1 à 2 semaines après la chirurgie pour éviter toute pression sur la greffe. Les aliments tels que le yaourt, les smoothies, les légumes écrasés, les œufs brouillés et les shakes protéinés sont idéaux pendant cette phase. Les aliments durs, croquants ou épicés peuvent perturber le site chirurgical et retarder la guérison. L’alcool et les boissons sucrées doivent également être évités car ils favorisent l’inflammation et l’infection. Au fur et à mesure de la guérison, le chirurgien indiquera quand reprendre progressivement un régime normal.
Oui, la malnutrition est un facteur de risque sérieux pour l’échec de la greffe. Un corps manquant de vitamines, protéines ou calories essentielles ne peut pas construire efficacement de l’os nouveau ni combattre l’infection. Les patients ayant un poids insuffisant, en convalescence après une maladie ou suivant un régime restrictif sont particulièrement vulnérables. Les chirurgiens peuvent recommander des shakes protéinés ou des compléments spécifiques avant et après la chirurgie. Traiter la malnutrition tôt aide à assurer une intégration correcte de la greffe et une stabilité à long terme.
L’alcool et les drogues récréatives interfèrent avec les processus naturels de guérison du corps. L’alcool peut fluidifier le sang, augmenter les saignements pendant la chirurgie et affaiblir le système immunitaire, tandis que des drogues comme la cocaïne ou le cannabis peuvent réduire le flux sanguin vers le site de la greffe. Ces substances interagissent également avec l’anesthésie et les médicaments sur ordonnance, augmentant les risques chirurgicaux.
Boire de l’alcool dans les jours précédant la chirurgie augmente le risque de saignement excessif et de formation plus lente des caillots. L’alcool déshydrate également le corps, rendant plus difficile le maintien d’une pression artérielle adéquate pendant l’anesthésie. Après la chirurgie, l’alcool peut interférer avec les analgésiques ou antibiotiques prescrits, réduisant leur efficacité. La plupart des chirurgiens recommandent d’éviter l’alcool pendant au moins une semaine avant et deux semaines après l’intervention. Les gros buveurs chroniques peuvent nécessiter une autorisation médicale supplémentaire.
Les drogues récréatives telles que le cannabis, la cocaïne et les amphétamines peuvent retarder considérablement la guérison en limitant le flux sanguin ou en supprimant la réponse immunitaire. Certaines drogues peuvent également interagir dangereusement avec l’anesthésie, augmentant le risque de complications cardiaques ou respiratoires pendant la chirurgie. Les patients utilisant ces substances peuvent connaître des temps de récupération plus longs et un taux d’infection plus élevé.
Certains médicaments peuvent fluidifier le sang ou interférer avec la guérison osseuse. L’aspirine, l’ibuprofène, les anticoagulants (comme la warfarine) et certains compléments à base de plantes tels que le ginkgo ou l’ail doivent souvent être interrompus avant la chirurgie. Les stéroïdes et les médicaments contre l’ostéoporose peuvent également ralentir la régénération osseuse. Suivez toujours les instructions de votre chirurgien avant d’arrêter ou de modifier tout médicament.
Les greffes osseuses peuvent être physiquement et émotionnellement exigeantes tout en entraînant des coûts financiers importants. Les complications peuvent nécessiter des traitements supplémentaires que l’assurance ne couvre pas entièrement. Les patients peuvent ressentir de l’anxiété concernant le résultat, de la frustration face à de longues périodes de récupération ou la peur de procédures supplémentaires.
Financial stress, combined with the physical discomfort of surgery, can affect overall well-being. Careful planning and mental health support are key to managing these risks.
La greffe osseuse est souvent une dépense à la charge du patient, surtout si elle est réalisée pour des implants dentaires plutôt que pour des raisons médicales. Les coûts peuvent varier de quelques centaines à plusieurs milliers de dollars selon le type de greffe, l’anesthésie et le lieu. En cas de complications, les interventions de suivi, les examens d’imagerie et les médicaments s’ajoutent à la facture totale.
Si la greffe échoue ou ne s’intègre pas, une chirurgie de révision peut être nécessaire pour remplacer ou reconstruire l’os. Ces interventions de suivi sont généralement plus complexes et peuvent prolonger le temps de récupération de plusieurs mois. Les chirurgiens peuvent utiliser des matériaux de greffe alternatifs ou ajouter des facteurs de croissance pour favoriser la guérison. Chaque chirurgie supplémentaire augmente le coût global et peut entraîner de nouveaux risques, tels qu’une infection ou des lésions nerveuses.
Le coût de la gestion des complications varie selon la gravité. Les infections mineures peuvent nécessiter uniquement des antibiotiques coûtant quelques centaines de dollars, tandis qu’une greffe échouée nécessitant une révision peut coûter plusieurs milliers de dollars. Les séjours à l’hôpital, les examens d’imagerie avancés et l’anesthésie peuvent encore augmenter les coûts. Les patients doivent maintenir un fonds d’urgence ou un plan de paiement pour réduire le stress financier en cas de complications.
De nombreux plans d’assurance couvrent la greffe initiale, mais peuvent limiter ou exclure la couverture pour les interventions répétées. Certaines polices séparent également les frais d’anesthésie et d’hospitalisation, qui peuvent ne pas être entièrement remboursés. Les patients doivent demander une explication écrite des prestations et soumettre une pré-autorisation pour confirmer ce qui est inclus. Examiner la couverture dès le départ permet d’éviter les factures surprises et d’anticiper les dépenses à la charge du patient.
L’anxiété, la peur de la douleur et l’incertitude quant au résultat sont des défis émotionnels courants. Les périodes de guérison prolongées peuvent entraîner frustration, sautes d’humeur ou même dépression. Certains patients développent une phobie dentaire après une expérience difficile de greffe, rendant les traitements futurs stressants. Consulter un professionnel ou rejoindre un groupe de soutien peut offrir des stratégies d’adaptation précieuses.
La récupération peut durer de trois à six mois, voire plus, ce qui nécessite patience et résilience émotionnelle. Fixer de petits objectifs, comme suivre la diminution de la douleur ou l’amélioration de l’alimentation, peut aider à maintenir la motivation. Beaucoup de patients bénéficient de pratiques de pleine conscience, d’exercices doux ou d’une thérapie professionnelle. Rester en contact régulier avec l’équipe chirurgicale apporte réassurance et conseils tout au long du processus.
Les patients peuvent accéder à un soutien via des thérapeutes, des conseillers en santé mentale ou des communautés en ligne de récupération dentaire. Certaines cliniques dentaires fournissent également des coordinateurs patients pour surveiller le bien-être émotionnel. Des séances de conseil vidéo sont disponibles pour ceux qui préfèrent la confidentialité ou ne peuvent pas se rendre aux rendez-vous en personne. Un suivi précoce en santé mentale peut prévenir une anxiété excessive.
L’anxiété est très courante, surtout chez les patients subissant une chirurgie dentaire pour la première fois. La peur de la douleur, des complications ou de l’échec de l’implant peut être écrasante. S’informer sur la procédure, poser des questions et travailler avec un chirurgien expérimenté aide à réduire l’inquiétude. Dans certains cas, une sédation ou des médicaments relaxants peuvent être recommandés pour calmer le patient.
Une planification préopératoire complète est essentielle pour réduire les risques. Les chirurgiens recommandent souvent des analyses de sang, des nettoyages dentaires et des examens d’imagerie pour évaluer la qualité osseuse. Les patients peuvent également être conseillés d’arrêter de fumer, d’améliorer leur nutrition et de gérer les maladies chroniques avant la chirurgie. Ces mesures garantissent que le corps est dans les meilleures conditions possibles pour la guérison.
Les analyses de sang vérifient les infections, les carences en vitamines et les problèmes de coagulation. Les radiographies ou scanners évaluent la densité osseuse et l’emplacement exact de la greffe. Un bilan cardiaque et pulmonaire assure que le patient peut subir l’anesthésie en toute sécurité. Tout résultat anormal peut entraîner des ajustements du plan chirurgical ou des retards temporaires pour traitement.
Une alimentation riche en fruits, légumes et protéines maigres renforce le système immunitaire et favorise la guérison osseuse. Un sommeil suffisant, la gestion du stress et une bonne hydratation sont tout aussi importants. Les patients atteints de maladies chroniques comme le diabète doivent travailler avec leur médecin pour stabiliser leur glycémie avant la chirurgie. Certains chirurgiens peuvent recommander des compléments vitaminiques ou minéraux en cas de carences détectées.
Les anticoagulants, certains anti-inflammatoires et les suppléments à base de plantes comme le ginseng ou l’huile de poisson peuvent nécessiter une pause. Ces substances augmentent le risque de saignement et peuvent compliquer l’anesthésie. Les patients ne doivent jamais interrompre les médicaments par eux-mêmes ; tous les changements doivent être supervisés par le chirurgien ou le médecin prescripteur. Un calendrier personnalisé sera fourni pour garantir un timing sûr.
Une hygiène buccale stricte, des bains de bouche prescrits et une alimentation molle sont essentiels après la chirurgie. Les patients doivent éviter le tabac, l’alcool et les activités physiques intenses pendant plusieurs semaines. Les visites de suivi permettent de détecter tôt une infection ou une mauvaise intégration de la greffe. Dormir avec la tête surélevée et utiliser des compresses glacées peut réduire gonflement et inconfort.
La douleur et le gonflement sont normaux pendant les premiers jours, mais peuvent être gérés avec des compresses froides, des analgésiques prescrits et des anti-inflammatoires en vente libre (si approuvé par le chirurgien). Surélever la tête pendant le repos aide à drainer les fluides et réduit le gonflement. Toute augmentation soudaine de la douleur ou des saignements doit être signalée immédiatement. Les bains de bouche doux au sérum physiologique peuvent également apaiser la zone chirurgicale sans perturber la greffe.
Une forte fièvre, une douleur sévère ou croissante, des saignements persistants ou du pus autour du site de la greffe sont des signes d’infection. Un engourdissement, des difficultés respiratoires ou un gonflement incontrôlé nécessitent également une évaluation urgente. Un traitement rapide peut prévenir l’échec de la greffe et réduire le besoin de chirurgie de révision.
La plupart des patients suivent un régime mou pendant 1 à 2 semaines, mais les greffes larges ou complexes peuvent nécessiter plus longtemps. Les aliments doivent être faciles à mâcher et riches en nutriments pour favoriser la guérison. La réintroduction progressive des aliments plus durs ne doit se faire qu’une fois que le chirurgien confirme une stabilité osseuse suffisante. Mâcher du côté opposé à la greffe protège le site pendant la récupération initiale.
Les visites de suivi régulières sont essentielles pour surveiller la guérison, détecter une infection et assurer une bonne intégration du greffon. Ces rendez-vous permettent au chirurgien d’ajuster les médicaments ou de recommander des examens supplémentaires si nécessaire. Une intervention précoce lors de ces visites peut empêcher que de petits problèmes ne deviennent des complications graves.
Les premiers contrôles ont généralement lieu dans les 3 à 7 jours suivant la chirurgie, suivis de visites à deux semaines, un mois et plusieurs mois après l’intervention. Les cas plus complexes peuvent nécessiter des examens supplémentaires et une surveillance plus étroite. Les patients souffrant de maladies chroniques peuvent également être programmés pour des évaluations plus fréquentes.
Les radiographies dentaires, les images panoramiques et les scanners CT montrent à quel point le greffon se lie avec l’os naturel. L’imagerie 3D avancée peut détecter de petits changements dans la densité osseuse et la croissance au fil du temps. Ces examens aident le chirurgien à décider quand il est sûr de procéder aux implants ou à des traitements supplémentaires.
La plupart des patients peuvent reprendre des activités légères comme la marche ou le travail de bureau dans les 1 à 2 jours, mais l’exercice intense ou le port de charges lourdes doit attendre 2 à 4 semaines. Mâcher des aliments durs ou utiliser le site du greffon est généralement évité pendant 4 à 6 semaines ou jusqu’à ce que le chirurgien confirme la guérison. Le temps de récupération peut être plus long pour les fumeurs ou les patients ayant des problèmes de santé, il est donc important de suivre les instructions spécifiques de votre chirurgien.
[sc_fs_multi_faq headline-0=”h3″ question-0=”Quel est le risque le plus grave de la greffe osseuse ?” answer-0=”L’infection sévère ou l’échec total du greffon constitue le risque le plus grave, pouvant nécessiter le retrait du greffon et une nouvelle chirurgie.” image-0=”” headline-1=”h3″ question-1=”À quelle fréquence surviennent les infections liées aux greffes osseuses ?” answer-1=”Les infections sont rares, touchant environ 1 à 5 % des cas lorsque la stérilisation et les soins post-opératoires sont correctement suivis.” image-1=”” headline-2=”h3″ question-2=”Les greffes osseuses peuvent-elles provoquer le cancer ?” answer-2=”Non, les greffes osseuses ne provoquent pas le cancer ; les matériaux utilisés sont biocompatibles et bien étudiés.” image-2=”” headline-3=”h3″ question-3=”Que se passe-t-il si mon corps rejette le greffon osseux ?” answer-3=”Le rejet est rare mais peut provoquer douleur, gonflement et échec du greffon, nécessitant son retrait ou sa révision.” image-3=”” headline-4=”h3″ question-4=”La greffe osseuse est-elle plus risquée pour les fumeurs ?” answer-4=”Oui, le tabagisme réduit le flux sanguin et double le risque d’infection, de guérison retardée et d’échec du greffon.” image-4=”” headline-5=”h3″ question-5=”Combien de temps durent les risques liés à la greffe osseuse ?” answer-5=”La plupart des risques sont les plus élevés durant les 2 à 6 premières semaines, bien que l’intégration complète prenne plusieurs mois.” image-5=”” headline-6=”h3″ question-6=”Puis-je prévenir les complications liées à la greffe osseuse ?” answer-6=”Oui—arrêtez de fumer, suivez les instructions post-opératoires, adoptez une alimentation saine et assistez à tous les rendez-vous de suivi.” image-6=”” headline-7=”h3″ question-7=”Quels sont les signes avant-coureurs d’un échec de greffe osseuse ?” answer-7=”Douleur persistante, gonflement, saignement, pus ou implants lâches sont des signes d’alerte importants.” image-7=”” headline-8=”h3″ question-8=”La greffe osseuse est-elle sûre pour les patients âgés ?” answer-8=”Oui, si la santé globale est stable et que les conditions médicales sont bien gérées.” image-8=”” headline-9=”h3″ question-9=”Que dois-je faire si je ressens une douleur intense après une greffe osseuse ?” answer-9=”Contactez immédiatement votre chirurgien pour exclure une infection ou d’autres complications.” image-9=”” headline-10=”h3″ question-10=”Les greffes osseuses peuvent-elles affecter ma capacité à goûter les aliments ?” answer-10=”Des modifications temporaires du goût peuvent survenir, mais elles disparaissent généralement en quelques semaines.” image-10=”” headline-11=”h3″ question-11=”Comment savoir si ma greffe osseuse guérit correctement ?” answer-11=”Des gencives stables, une diminution de la douleur et des résultats radiographiques normaux lors des suivis indiquent une bonne guérison.” image-11=”” headline-12=”h3″ question-12=”Quels médicaments augmentent les risques de greffe osseuse ?” answer-12=”Les anticoagulants, les stéroïdes et les médicaments contre l’ostéoporose (comme les bisphosphonates) peuvent retarder la guérison ou augmenter le risque de saignement.” image-12=”” headline-13=”h3″ question-13=”Le stress peut-il affecter la guérison d’une greffe osseuse ?” answer-13=”Oui, le stress affaiblit l’immunité et ralentit la guérison en affectant le flux sanguin et les niveaux hormonaux.” image-13=”” headline-14=”h3″ question-14=”Existe-t-il des alternatives à la greffe osseuse présentant moins de risques ?” answer-14=”Oui—les options incluent les élévations de sinus, l’expansion de la crête ou les implants dentaires courts selon la qualité de l’os.” image-14=”” headline-15=”h3″ question-15=”À quelle fréquence surviennent des complications nerveuses avec les greffes osseuses ?” answer-15=”Les problèmes nerveux sont rares, survenant dans moins de 1 % des cas, et sont généralement temporaires.” image-15=”” headline-16=”h3″ question-16=”Les greffes osseuses peuvent-elles provoquer des problèmes de sinus ?” answer-16=”Seules les greffes de la mâchoire supérieure proches des sinus présentent un faible risque d’infection ou de pression sinusale.” image-16=”” headline-17=”h3″ question-17=”Que se passe-t-il si je tombe enceinte après une greffe osseuse ?” answer-17=”Une fois la guérison commencée, la grossesse est généralement sûre, mais informez votre dentiste et votre obstétricien.” image-17=”” headline-18=”h3″ question-18=”Comment choisir un chirurgien qualifié pour une greffe osseuse ?” answer-18=”Recherchez un chirurgien oral ou un parodontiste certifié, ayant une vaste expérience des greffes et de bonnes évaluations de patients.” image-18=”” headline-19=”h3″ question-19=”Quelles questions poser à mon dentiste sur les risques de greffe osseuse ?” answer-19=”Demandez-lui son expérience, les taux d’infection, le temps de guérison, les matériaux utilisés et les procédures d’urgence.” image-19=”” count=”20″ html=”true” css_class=””]

Le Dr Faisal Kayali a plus de 7 ans d'expérience clinique et fait actuellement partie de l'équipe médicale de la Vitrin Clinic.