

Содержание
Большинство процедур по костной пластике проходят без осложнений, но, как и при любой хирургической операции, существуют общие риски. Они часто незначительные и временные, однако важно, чтобы пациенты были осведомлены о них до проведения операции. Наиболее распространенные проблемы включают локализованный отек, синяки и определенную степень послеоперационной боли. Еще одной частой проблемой является легкая температура, которая является нормальной иммунной реакцией на хирургическую травму, но может вызвать тревогу, если вы этого не ожидаете.
Во время самой процедуры могут возникнуть некоторые немедленные осложнения, хотя они редки. Обычно хирургическая команда устраняет их по мере появления, минимизируя долгосрочные последствия. Значительной проблемой для многих является возможность чрезмерного кровотечения, поэтому ваш хирург изучит вашу медицинскую историю, особенно если вы принимаете антикоагулянты. Повреждение нервов — еще один потенциальный, хотя и очень редкий риск, который может привести к временному или, в крайне редких случаях, постоянному онемению.
Чрезмерное кровотечение во время костной пластики встречается нечасто. Хирурги тщательно следят за состоянием кровеносных сосудов и стараются минимизировать потерю крови на протяжении всей операции. Пациентам, принимающим разжижающие кровь препараты, обычно советуют прекратить их прием за несколько дней до операции, чтобы снизить этот риск. Опыт хирурга и аккуратная техника являются ключевыми для предотвращения этой проблемы, делая значительное кровотечение редким явлением.
Повреждение нервов при костной пластике — редкое осложнение, которое в основном возникает, когда хирургическое поле находится близко к крупному нерву, например к нижнему альвеолярному нерву в нижней челюсти. Причина обычно связана с случайной травмой нерва при сверлении или манипуляциях с челюстной костью. Большинство проблем с нервами временные и проходят самостоятельно.
Осложнения от анестезии, хотя и редкие, являются риском при любой хирургической процедуре. Они могут варьироваться от незначительных побочных эффектов, таких как тошнота или головокружение, до более серьезных, потенциально опасных для жизни проблем, хотя последние крайне редки при современных протоколах анестезии. Пациенты с существующими заболеваниями сердца или легких имеют немного более высокий риск, поэтому тщательное медицинское обследование является обязательной частью предоперационной подготовки.
После завершения операции внимание сосредоточено на управлении послеоперационными рисками, которые встречаются гораздо чаще, чем немедленные хирургические осложнения. Они включают боль, отек и синяки, которые являются нормальной частью процесса заживления организма. Хотя большинство этих симптомов временные и управляемые, крайне важно знать, на что обращать внимание, чтобы распознать возможную проблему. Легкая температура также часто встречается в первые 24–48 часов. Наиболее важно точно следовать инструкциям хирурга по послеоперационному уходу, чтобы минимизировать риски костной пластики и обеспечить гладкое восстановление.
Послеоперационная боль после костной пластики обычно длится первые несколько дней после процедуры. Обычно она наиболее интенсивна в первые 24–48 часов, а затем постепенно снижается. Хирург назначит обезболивающие для облегчения дискомфорта, и многие пациенты считают, что безрецептурные обезболивающие достаточно эффективны после первоначального периода.
Нормальный отек после костной пластики обычно достигает максимума в течение 2–3 дней, а затем начинает уменьшаться. Однако аномальный отек может быть признаком проблемы, особенно если он сильный, распространяется за пределы непосредственной хирургической области или сопровождается нарастающей болью и покраснением. Это может указывать на инфекцию или гематому.
Синяки вокруг хирургического поля — очень распространенный и нормальный побочный эффект костной пластики. Они возникают из-за кровоизлияния под кожу и обычно проявляются в виде синего или фиолетового оттенка, который со временем меняется на желтый или зеленый. Следует беспокоиться о синяках, если они сильные, быстро распространяются или сопровождаются другими признаками осложнения, такими как высокая температура или наличие гноя. Обычно синяки проходят в течение 1–2 недель.
Если вы прошли дентальную костную пластику, важно следить за симптомами, которые могут указывать на инфекцию или отторжение трансплантата. Основные предупреждающие признаки включают:
Совет: Немедленно свяжитесь с вашим стоматологом или хирургом, если заметите любой из этих симптомов, чтобы предотвратить осложнения.
В течение первой недели восстановления обращайте внимание на subtle признаки, такие как:
Практический совет: Если вы заметили любой из этих признаков, немедленно свяжитесь с вашим хирургом или стоматологом, чтобы инфекция не прогрессировала.
Причины бактериальных инфекций в костных трансплантатах
Существует несколько факторов, которые могут позволить бактериям проникнуть в область трансплантата и вызвать инфекцию, включая:
Совет по профилактике: Строгая гигиена полости рта, внимательное соблюдение послеоперационного ухода и регулярные визиты к стоматологу или хирургу являются ключевыми для снижения риска инфекции.
Если инфекцию костного трансплантата не лечить, она может стать очень серьёзной. Это может привести к полной потере трансплантата, требующей удаления материала и проведения новой операции. В тяжёлых случаях инфекция может распространиться на другие участки челюстной кости или даже попасть в кровоток, вызывая системную инфекцию (сепсис), что является неотложной медицинской ситуацией. Поэтому крайне важно немедленно обратиться к хирургу при подозрении на инфекцию.
Отторжение костного трансплантата – серьёзное и опасное осложнение, но оно крайне редко, особенно при использовании современных материалов для трансплантации. Отторжение происходит, когда иммунная система организма распознаёт пересаженный материал как чужеродный и атакует его, препятствуя интеграции с существующей костью. Чаще всего это связано с аллогенными (костями от трупа) или ксеногенными (животными) трансплантатами, так как организм может реагировать на белки донорского материала.
Отторжение костного трансплантата может проявляться постоянной болью, отёком, покраснением или чувствительностью, сохраняющимися дольше обычного периода заживления. Трансплантат может казаться подвижным, открытым или не интегрироваться с окружающей костью. В отличие от инфекции, эти симптомы не улучшаются при приёме антибиотиков и часто требуют удаления трансплантата.
Отторжение костного трансплантата крайне редко, так как современные аллогенные и ксеногенные трансплантаты обрабатываются для удаления клеток, вызывающих иммунный ответ. Аутотрансплантаты, использующие собственную кость пациента, практически не имеют риска отторжения. Поэтому неудача трансплантата из-за отторжения является редкой проблемой в стоматологических и хирургических процедурах.
Аллергические реакции на материалы костного трансплантата встречаются очень редко, поскольку большинство трансплантатов обрабатываются для удаления белков, способных вызвать чувствительность. В редких случаях пациенты могут реагировать на другие компоненты, такие как барьерные мембраны или фиксирующие материалы. Такие реакции могут вызвать воспаление и отёк, что может нарушить стабильность трансплантата.
Неудача костного трансплантата – наиболее распространённый долгосрочный риск, и он может быть вызван комбинацией факторов. Наиболее значимым является плохое кровоснабжение места трансплантации, которое необходимо для роста и интеграции новой кости. Другие факторы включают общее состояние здоровья пациента, определённые лекарства и недостаточный послеоперационный уход. Понимание причин возможной неудачи трансплантата помогает избежать этого исхода.
Плохое кровоснабжение – одна из основных причин неудачи костных трансплантатов. Новый костный материал, будь то донорский или ваш собственный, нуждается в богатом кровоснабжении для доставки кислорода и питательных веществ, необходимых для роста клеток и интеграции. Если кровоснабжение недостаточно, трансплантат не «приживётся», и новая кость не сформируется, что приведёт к неудаче зубного костного трансплантата. Это основной риск костной трансплантации.
Возраст пациента может существенно влиять на неудачу костного трансплантата. Хотя сам возраст не препятствует успешной трансплантации, у пожилых пациентов процесс заживления часто медленнее, а вероятность наличия сопутствующих заболеваний, таких как диабет, остеопороз или сердечно-сосудистые заболевания, выше, что может влиять на заживление кости. Поэтому для пожилых пациентов, рассматривающих костную трансплантацию, необходима комплексная оценка здоровья.
Да, курение оказывает глубокое и отрицательное влияние на успех костного трансплантата. Как курение влияет на костные трансплантаты? Никотин и угарный газ в табачном дыме ограничивают кровоток и поступление кислорода к хирургической области, значительно препятствуя способности организма заживать и интегрировать новую кость. У курильщиков уровень неудачи трансплантата значительно выше, и многие хирурги отказываются выполнять процедуру пациентам, которые не прекратят курить на период до и после операции.
Даже если костный трансплантат не полностью неудачен, неполная интеграция кости всё равно может представлять серьёзный риск при установке зубных имплантатов. Это означает, что хотя трансплантат может не быть отторгнут, он не полностью срастается с естественной костью, создавая более слабую основу, чем требуется для окончательного зубного имплантата. Это может привести к нестабильности имплантата и необходимости последующих корректирующих процедур.
Полное приживление костного трансплантата, процесс, известный как остеоинтеграция, обычно занимает от 4 до 9 месяцев, хотя это может варьироваться в зависимости от типа трансплантата и скорости заживления конкретного пациента. В это время естественные костные клетки организма прорастают в материал трансплантата и вокруг него, превращая его в новую живую кость. Спешка в этом процессе может привести к серьезной проблеме с костным трансплантатом.
Если костные трансплантаты не приживаются, кость может быть слишком мягкой или слабой, чтобы поддерживать зубной имплант. Это может привести к тому, что имплант не закрепится, станет шатким или даже полностью выйдет из строя. Это основная причина, по которой хирурги ждут несколько месяцев перед установкой зубного импланта. Потенциальные риски получения костного трансплантата, который не приживается должным образом, могут включать дополнительную операцию и расходы.
Безусловно. Плохая гигиена полости рта является одной из ведущих предотвратимых причин осложнений и неудач костных трансплантатов. Бактерии из налета и остатков пищи могут легко попасть в хирургическую область, вызывая инфекцию, которая нарушает приживление трансплантата. Это распространенный признак неудачной костной трансплантации зуба и может полностью разрушить новую кость до того, как она успеет зажить.
Тип материала для костного трансплантата также играет значительную роль в специфических рисках и результатах. Наиболее распространенные типы — аутологические, аллогенные и синтетические. Каждый из них имеет свои плюсы и минусы, которые могут влиять на выбор материала трансплантата для конкретной процедуры. Четкое понимание рисков, связанных с каждым типом, важно как для хирурга, так и для пациента.
Аутологические костные трансплантаты, когда кость берется из собственного тела пациента, считаются золотым стандартом, так как имеют наименьший риск отторжения. Однако процедура имеет свои уникальные риски, в основном связанные с вторичным хирургическим участком, из которого берется кость.
Основные осложнения аутологической трансплантации возникают на донорском участке, которым часто является подбородок, бедро или большеберцовая кость. Это могут быть боль, инфекция, повреждение нервов и повышенный риск перелома, если берется большое количество кости. Донорский участок также может быть источником значительной послеоперационной боли и более длительного периода восстановления.
Процесс восстановления донорского участка часто может быть более болезненным, чем сама зубная трансплантация. Уровень боли зависит от того, где была взята кость. Например, донорские участки на бедре известны своей сильной болью и могут ограничивать подвижность на несколько дней до недели. Это ключевой момент в обсуждении плюсов и минусов трансплантации кости с трупного материала, поскольку такие трансплантаты исключают необходимость второго хирургического участка.
Одним из основных ограничений использования собственной кости пациента является ограниченное количество доступной кости. Это затрудняет использование при крупных процедурах трансплантации. Второе ограничение — необходимость дополнительной операции, которая сопряжена с собственными рисками и более сложным процессом восстановления. Потенциальные риски получения костного трансплантата из собственного организма должны сопоставляться с высокой степенью успеха процедуры.
Аллогенные костные трансплантаты, использующие кость умершего донора, широко применяются в процедурах костной трансплантации. Хотя они исключают необходимость второго хирургического участка, они имеют свои риски, отличные от аутологической трансплантации.
Риск передачи заболеваний через донорскую ткань крайне низок, но не равен нулю. Донорская ткань тщательно проверяется и стерилизуется для уничтожения любых потенциальных патогенов, включая вирусы, такие как ВИЧ и гепатит. Хотя вероятность серьезной инфекции почти ничтожна, этот риск все же учитывается. Боитесь получать костный трансплантат? Это вполне понятное беспокойство.
Аллогенные трансплантаты проверяются на безопасность строгим процессом, включающим анализ истории здоровья донора, тестирование крови на инфекционные заболевания и обработку тканей для удаления всех клеток, способных переносить болезни или вызывать иммунный ответ. Этот многоуровневый подход делает ткань очень безопасной и является основной причиной безопасности костных трансплантатов.
Как уже упоминалось, иммунные реакции на аллогенные костные трансплантаты крайне редки. Кость обрабатывается для удаления всех клеточных и белковых компонентов, которые могли бы быть распознаны иммунной системой организма. Однако в некоторых изолированных случаях реакция может произойти, что приведет к проблемам или неудаче трансплантата. Симптомы отторжения трансплантата с трупного материала встречаются очень редко.
Синтетические костные трансплантаты, изготовленные из таких материалов, как фосфат кальция или керамика, являются хорошей альтернативой аутогенным и аллогенным трансплантатам. Они исключают риски, связанные с вторичным хирургическим участком, и удаленные риски передачи заболеваний. Однако они не лишены своих потенциальных проблем.
Синтетические материалы разработаны для имитации свойств натуральной кости, но они не идентичны. Они служат каркасом, в который прорастает естественная кость организма, но не содержат живых клеток и факторов роста, присутствующих в аутотрансплантатах. Это иногда приводит к более медленному и менее предсказуемому процессу приживления.
Долгосрочные эффекты синтетических костных заменителей пока изучаются, но в целом они считаются безопасными. Некоторые материалы рассчитаны на резорбцию организмом по мере роста новой кости, а другие предназначены для постоянного пребывания. Существует риск, что материал не будет полностью резорбирован или не интегрируется так хорошо, как натуральная кость.
Да, в редких случаях синтетические трансплантаты могут вызвать реакцию организма на чужеродное тело. Это происходит, когда иммунная система обнаруживает синтетический материал и пытается его изолировать или удалить, что приводит к воспалению и неполному приживлению. Это потенциальный риск костной трансплантации, который следует учитывать, хотя он встречается редко.
Общее состояние здоровья пациента и имеющиеся медицинские заболевания могут существенно повлиять на успех костной трансплантации. Некоторые состояния могут замедлять процесс заживления, увеличивать риск инфекции и снижать способность организма интегрировать новую кость. Важно, чтобы пациенты честно информировали о своем медицинском прошлом.
Диабет является одним из наиболее значимых медицинских состояний, способных повлиять на успешность костной трансплантации. Неконтролируемый уровень сахара в крови может ухудшить способность организма к заживлению и сопротивлению инфекции, значительно увеличивая риски трансплантации.
Пациенты с диабетом требуют более тщательного контроля до и после операции. Возможно, потребуется корректировка дозы инсулина или других лекарств для поддержания оптимального уровня сахара в крови. Они также более восприимчивы к инфекциям, поэтому может быть назначен курс антибиотиков в профилактических целях.
Контроль уровня сахара критически важен для заживления. Высокий уровень сахара может повреждать кровеносные сосуды, снижать кровоток к хирургическому участку и препятствовать доставке необходимых питательных веществ и кислорода. Также это может нарушать функцию белых кровяных клеток, снижая эффективность организма в борьбе с инфекциями. Это может привести к неудаче костной трансплантации зуба.
Пациенты с диабетом подвергаются значительно повышенному риску инфекции после любой хирургической процедуры, включая костную трансплантацию. Высокий уровень сахара создает среду, благоприятную для размножения бактерий, и снижает способность организма бороться с патогенами.
Пациенты с аутоиммунными заболеваниями, такими как ревматоидный артрит или волчанка, сталкиваются с уникальными рисками при костной трансплантации. Сама болезнь может влиять на здоровье кости и заживление, а лекарства, используемые для лечения этих заболеваний, также могут быть фактором.
Многие лекарства, используемые для лечения аутоиммунных заболеваний, особенно кортикостероиды и иммуносупрессанты, могут значительно замедлять или нарушать естественный процесс заживления кости. Это может привести к более длительному восстановлению и повышенному риску неудачи трансплантата.
Пациенты с аутоиммунными заболеваниями требуют дополнительного контроля, чтобы убедиться, что костный трансплантат приживается должным образом. Это может включать более частые визиты для наблюдения, анализ крови на признаки воспаления и обследование с помощью визуализации для оценки интеграции трансплантата.
Да, иммуносупрессоры могут увеличить риск неудачи трансплантата. Подавляя иммунную систему, они могут препятствовать запуску необходимых воспалительных и заживляющих процессов, необходимых для успешной интеграции кости.
Нарушения крови также могут представлять значительный риск при проведении костной пластики, в первую очередь связанные со способностью организма свертываться и контролировать кровотечение. Пациенты, принимающие антикоагулянты, также имеют повышенный риск чрезмерного кровотечения.
Для пациентов на антикоагулянтах основной риск – чрезмерное кровотечение во время и после процедуры. Крайне важно, чтобы эти пациенты проконсультировались с лечащим врачом, чтобы определить, безопасно ли временно прекратить прием лекарства перед операцией.
Пациенты с нарушениями свертываемости крови, такими как гемофилия, требуют особого подхода во время операции. Это может включать командную работу с гематологом для введения факторов свертывания или других терапий для обеспечения безопасного проведения процедуры.
Важные предоперационные анализы крови включают общий анализ крови (ОАК) для проверки анемии и подсчет тромбоцитов. Для пациентов с историей кровотечений или на антикоагулянтах критически важен коагулограммы для оценки способности крови к свертыванию.
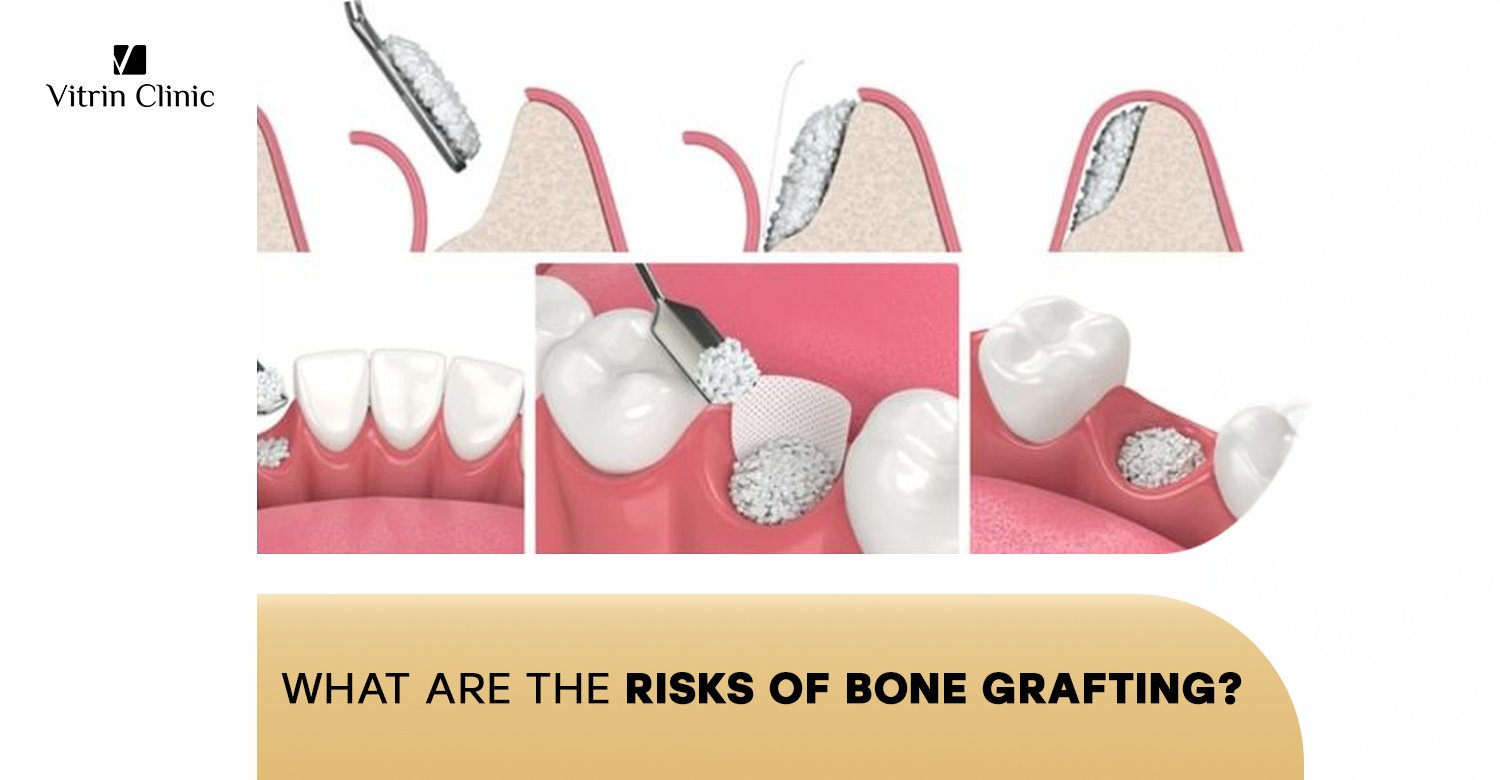
Риски костной пластики могут варьироваться в зависимости от техники и типа используемого трансплантата. Аутотрансплантаты (использование собственного кости) несут риск боли, инфекции или повреждения нервов в месте забора. Аллотрансплантаты и ксенотрансплантаты имеют очень низкий риск иммунной реакции или передачи заболеваний, хотя такие случаи крайне редки благодаря современной обработке. Кроме того, сложные процедуры трансплантации могут увеличить вероятность неудачи трансплантата, замедленного заживления или повреждения окружающих структур.
Перфорация слизистой оболочки синуса – наиболее частое осложнение при синус-лифте. Она возникает, когда хирург случайно рвет деликатную оболочку. Если разрыв небольшой, его часто можно восстановить с помощью специальной мембраны, но большой разрыв может потребовать прекращения процедуры и повторного планирования после заживления мембраны.
Да, синусовые инфекции могут развиться после костной пластики, особенно после синус-лифта. Материал трансплантата может быть заражен, что приводит к синусовой инфекции, требующей антибиотиков и, в некоторых случаях, хирургического дренирования. Это основной риск костной пластики верхней челюсти.
Увеличение гребня – это процедура по увеличению высоты или ширины челюстной кости. Основные риски – это расхождение мягких тканей и обнажение мембраны, что может привести к неудаче трансплантата.
Расхождение мягких тканей – серьезная проблема костной пластики, которая возникает, когда десны или мягкие ткани вокруг места трансплантата расходятся, обнажая костный материал. Это нечасто, но может произойти при чрезмерном натяжении десен или несоблюдении пациентом постоперационных инструкций.
Да, увеличение гребня может повлиять на соседние зубы, если процедура выполнена неаккуратно. Существует небольшой риск повреждения корней соседних зубов или формирования пародонтальных карманов, что может нарушить здоровье этих зубов.
Ошибки в хирургической технике могут снизить стабильность и успех костной трансплантации. Неточные разрезы, плохой дизайн лоскута или неправильное обращение с тканями могут привести к кровотечению, инфекции или смещению трансплантата. Такие ошибки также могут повредить окружающие нервы или сосуды, увеличивая боль и продлевая восстановление. Если трансплантат не закреплен правильно, он может не интегрироваться с естественной костью, что в конечном итоге потребует повторной операции. Навыки и опыт хирурга критически важны для минимизации этих рисков.
Неправильное размещение костного трансплантата препятствует правильному контакту материала трансплантата с родной костью, что необходимо для интеграции. Это может привести к подвижности трансплантата, плохому заживлению и его окончательной неудаче. Неправильное размещение также может создавать щели, через которые могут проникать бактерии, повышая риск инфекции. В тяжелых случаях трансплантат может потребоваться удалить и заменить. Точное позиционирование является ключом к стабильному и функциональному результату.
Неправильное позиционирование трансплантата может нарушить кровоснабжение, которое важно для регенерации кости. Без достаточного кровотока трансплантированный материал не получает кислород и питательные вещества, необходимые для заживления и слияния с окружающей костью. Плохой контакт с родной костью дополнительно ограничивает миграцию клеток, замедляя или предотвращая интеграцию. Это может привести к задержке заживления, увеличению боли и повышенной вероятности неудачи трансплантата. Правильное выравнивание обеспечивает наилучшие шансы на успешный рост кости.
Плохое планирование операции увеличивает риск осложнений еще до первого разреза. Неспособность оценить объем кости, здоровье пациента и потребности в трансплантации может привести к выбору неправильной техники или материалов. Этот просчет может вызвать нестабильные трансплантаты, плохое заживление или необходимость дополнительных операций. Недостаточное планирование также может увеличить время процедуры и потерю крови. Тщательная предоперационная оценка критически важна для предотвращения ненужных рисков и улучшения результатов.
Загрязненные инструменты могут переносить бактерии в хирургическое поле, создавая прямой путь для инфекции. Даже небольшое загрязнение может привести к неудаче трансплантата и потребовать срочного лечения. Инфекция, вызванная загрязненными инструментами, может плохо реагировать на антибиотики, увеличивая риск потери кости или системного заболевания. Это может значительно замедлить заживление и осложнить установку имплантатов в будущем. Поэтому правильная стерилизация всех хирургических инструментов является обязательной в процедурах костной трансплантации.
Плохая стерильная техника может вызвать локальные инфекции, серьезную инфекцию кости (остеомиелит) или опасный для жизни сепсис. Для их лечения могут потребоваться антибиотики, хирургический дренаж или удаление трансплантата. В тяжелых случаях инфекция может распространиться на окружающие ткани или в кровоток, угрожая общему здоровью. Строгая стерилизация и осторожное обращение с инструментами критически важны для предотвращения этих осложнений.
Стерильная операционная предотвращает попадание бактерий на место трансплантации. Системы чистого воздуха, стерильные покрытия, халаты и маски снижают риск инфекции. Даже небольшие нарушения могут привести к серьезным осложнениям или неудаче трансплантата. Последовательный контроль среды значительно улучшает заживление и успех хирургии.
Неопытные хирурги могут неправильно разместить трансплантаты, повредить ткани или пропустить осложнения. Это увеличивает риск инфекции, неудачи трансплантата и проблем с заживлением. Они также могут испытывать трудности с управлением неожиданным кровотечением или разрывами мембраны во время процедуры. Выбор опытного специалиста значительно снижает эти риски и обеспечивает лучшие долгосрочные результаты.
Опытные хирурги лучше планируют, быстро справляются с осложнениями и имеют меньший процент неудач. Их знание техник и анатомии обеспечивает более безопасные и предсказуемые результаты. Они могут адаптироваться к неожиданным проблемам во время операции, защищая трансплантат и окружающие структуры. Этот опыт напрямую способствует более быстрому восстановлению и более высокому проценту успеха.
Хирурги по костной трансплантации должны быть стоматологами-хирургами или пародонтологами с продвинутой подготовкой по костной трансплантации. Годы хирургического опыта и высокая успешность операций являются ключевыми для безопасного и эффективного лечения. Специализированные курсы по регенерации кости и имплантологии дают дополнительную квалификацию. Пациенты всегда должны проверять сертификаты и результаты предыдущих операций перед процедурой.
Пациенты могут проверить квалификацию хирурга, проверив его сертификацию, отзывы и рекомендации пациентов, а также задав вопросы о его опыте работы с костными трансплантатами. Бояться перед костной трансплантацией нормально, но выбор высококвалифицированного хирурга обеспечивает значительное спокойствие.
С возрастом естественное заживление и регенерация организма замедляются, что может привести к более длительному восстановлению после костной трансплантации. У пожилых пациентов также чаще встречаются хронические заболевания, которые могут осложнить операцию и заживление. Тщательная предоперационная оценка и индивидуальные планы лечения помогают снизить эти возрастные риски.
Пожилые пациенты часто имеют замедленное кровообращение и меньшую плотность кости, что может замедлить интеграцию трансплантата. Они также чаще принимают препараты, такие как антикоагулянты или стероиды, которые могут мешать заживлению кости. Эти факторы делают необходимым тщательное медицинское наблюдение в период восстановления.
С возрастом производство новых костных клеток снижается, а метаболизм кости замедляется. Это означает, что трансплантат может дольше срастаться с существующей костью и иметь слегка повышенный риск неудачи. Хирурги часто планируют более длительные сроки заживления для пожилых пациентов.
Многие пожилые принимают несколько препаратов для сердца, диабета или остеопороза, что может мешать анестезии или заживлению. Антикоагулянты могут усиливать кровотечение, а стероиды замедлять регенерацию кости. Тщательный обзор лекарств перед операцией критически важен для предотвращения вредных взаимодействий.
Такие состояния, как диабет, сердечно-сосудистые заболевания или ослабленная иммунная система, повышают риск инфекции и замедляют восстановление тканей. Эти проблемы со здоровьем также могут осложнять анестезию и послеоперационный уход. Хирурги обычно требуют подробного медицинского разрешения перед проведением трансплантации у пожилых пациентов.
У молодых пациентов челюсть может еще развиваться, поэтому выбор времени проведения операции критически важен, чтобы не нарушить естественный рост костей. Хирург также должен учитывать, как трансплантат будет поддерживать будущие стоматологические потребности на протяжении десятилетий. Ранняя планировка обеспечивает функциональность трансплантата по мере взросления пациента.
Если челюсть еще растет, слишком ранняя установка трансплантата может нарушить формирование костей и выравнивание зубов. Хирурги часто ждут завершения ключевых стадий роста или тщательно планируют установку трансплантата с учетом продолжающегося развития. Это особенно важно для подростков.
Молодым взрослым нужны костные трансплантаты, которые будут стабильны на протяжении многих десятилетий и смогут поддерживать будущие имплантаты. Правильное размещение и надежная интеграция помогают обеспечить долговечность трансплантата. Рекомендуется регулярное стоматологическое наблюдение для поддержания здоровья костей с течением времени.
Гормональные колебания в период полового созревания или молодого взрослого возраста могут временно снижать плотность костей. Это может замедлить заживление или потребовать корректировки сроков и последующего ухода. Хирурги часто контролируют гормональные факторы при планировании трансплантаций у молодых пациентов.
Курение, плохое питание, чрезмерное употребление алкоголя и недостаток гигиены полости рта увеличивают риск инфекции и неудачи трансплантата. Эти привычки снижают кровообращение и ослабляют иммунную систему. Пациентов поощряют вести более здоровый образ жизни до и после операции.
Курение снижает поступление кислорода к операционному участку и замедляет формирование новой кости. Оно также повышает риск инфекции и плохой интеграции трансплантата. Даже легкое курение может значительно снизить вероятность успеха.
Никотин сужает кровеносные сосуды, ограничивая доставку кислорода и питательных веществ к трансплантату. Угарный газ замещает кислород в крови, лишая ткани необходимого для регенерации. Вместе эти токсины создают неблагоприятные условия для заживления костей.
Большинство хирургов рекомендуют прекратить курение за 2–4 недели до процедуры, чтобы улучшить кровообращение и уровень кислорода. Никотин и другие токсины могут оставаться в организме, поэтому ранняя остановка дает тканям время для восстановления. Пациентам также советуют оставаться некурящими в течение 3–6 месяцев после операции, чтобы дать трансплантату наилучшие шансы на успешную интеграцию. Даже несколько сигарет во время восстановления могут снизить поступление кислорода и увеличить риск инфекции.
Исследования последовательно показывают, что у курильщиков уровень неудач при костной трансплантации в два или даже три раза выше, чем у некурящих. Никотин ограничивает кровеносные сосуды, снижая количество питательных веществ и кислорода, необходимых для регенерации кости. В некоторых исследованиях 20–30 % трансплантатов у курильщиков не прижились, тогда как у некурящих этот показатель составлял менее 10 %. Время заживления также значительно длиннее, что увеличивает риск инфекции.
Правильное питание обеспечивает организм необходимыми веществами для формирования новой кости и восстановления мягких тканей. Диеты, богатые белком, кальцием, витамином D, витамином K и цинком, укрепляют иммунную систему и ускоряют восстановление. Плохое питание, напротив, замедляет рост клеток и увеличивает риск инфекции или неудачи трансплантата. Хирурги часто рекомендуют начинать питание, богатое питательными веществами, за несколько недель до операции. Также важно пить достаточное количество воды, так как обезвоживание может уменьшить кровообращение в месте трансплантации.
Витамин D необходим для усвоения кальция, а витамин K поддерживает правильную минерализацию костей. Дефицит этих или других веществ, таких как кальций и магний, может замедлить заживление и увеличить риск отторжения трансплантата. Низкий уровень витамина C также ослабляет производство коллагена, который необходим для структуры десны и кости вокруг трансплантата.
Пациенты обычно находятся на мягкой пище не менее 1–2 недель после операции, чтобы не оказывать давление на трансплантат. В этот период идеальны йогурт, смузи, пюре из овощей, омлеты и протеиновые коктейли. Твердая, хрустящая или острая пища может нарушить хирургический участок и замедлить заживление. Также следует избегать алкоголя и сладких напитков, так как они способствуют воспалению и инфекции. По мере заживления хирург подскажет, когда постепенно возвращаться к обычному рациону.
Да, недоедание является серьезным фактором риска неудачи трансплантата. Организм, испытывающий недостаток витаминов, белков или калорий, не может эффективно строить новую кость и бороться с инфекцией. Пациенты с низким весом, восстанавливающиеся после болезни или соблюдающие строгие диеты, особенно уязвимы. Хирурги могут рекомендовать протеиновые коктейли или специальные добавки до и после операции. Раннее устранение недоедания помогает обеспечить правильную интеграцию трансплантата и долгосрочную стабильность.
Алкоголь и рекреационные наркотики мешают естественным процессам заживления организма. Алкоголь может разжижать кровь, увеличивать кровотечение во время операции и ослаблять иммунную систему, а наркотики, такие как кокаин или марихуана, могут снижать кровоток к месту трансплантации. Эти вещества также взаимодействуют с анестезией и назначенными препаратами, повышая риски операции.
Употребление алкоголя в дни, предшествующие операции, увеличивает вероятность чрезмерного кровотечения и замедленного свертывания крови. Алкоголь также вызывает обезвоживание, что затрудняет поддержание нормального давления во время анестезии. После операции алкоголь может мешать действию назначенных обезболивающих или антибиотиков, снижая их эффективность. Большинство хирургов рекомендуют избегать алкоголя как минимум за неделю до и две недели после операции. Долгосрочным хроническим пьющим может потребоваться дополнительное медицинское разрешение.
Рекреационные наркотики, такие как каннабис, кокаин и амфетамины, могут значительно замедлять заживление, ограничивая кровоток или подавляя иммунный ответ. Некоторые наркотики также могут опасно взаимодействовать с анестезией, увеличивая риск сердечно-сосудистых или дыхательных осложнений во время операции. Пациенты, употребляющие эти вещества, могут испытывать более длительное восстановление и более высокий уровень инфекций.
Некоторые лекарства могут разжижать кровь или мешать заживлению костей. Аспирин, ибупрофен, антикоагулянты (например, варфарин) и некоторые травяные добавки, такие как гинкго или чеснок, часто необходимо временно прекратить перед операцией. Стероиды и препараты от остеопороза также могут замедлять регенерацию костей. Всегда следуйте инструкциям хирурга перед прекращением или изменением приема любых препаратов.
Костная трансплантация может быть физически и эмоционально сложной процедурой и одновременно иметь значительные финансовые затраты. Осложнения могут потребовать дополнительных процедур, которые страхование не покрывает полностью. Пациенты могут испытывать тревогу по поводу результата, разочарование из-за долгого периода восстановления или страх перед дополнительными процедурами.
Финансовый стресс в сочетании с физическим дискомфортом после операции может повлиять на общее самочувствие. Тщательное планирование и поддержка психического здоровья являются ключевыми для управления этими рисками.
Костная пластика часто является расходом из собственного кармана, особенно если она выполняется для дентальных имплантатов, а не по медицинским показаниям. Стоимость может варьироваться от нескольких сотен до нескольких тысяч долларов в зависимости от типа трансплантата, анестезии и места проведения. В случае осложнений дополнительные операции, обследования и лекарства увеличивают общую сумму счета.
Если трансплантат не приживается или не интегрируется, может потребоваться повторная операция для замены или восстановления кости. Эти последующие процедуры обычно более сложные и могут продлить период восстановления на несколько месяцев. Хирурги могут использовать альтернативные материалы для трансплантата или добавлять факторы роста для ускорения заживления. Каждая дополнительная операция увеличивает общую стоимость и может нести новые риски, такие как инфекция или повреждение нервов.
Стоимость лечения осложнений зависит от их тяжести. Небольшие инфекции могут требовать только антибиотики стоимостью в несколько сотен долларов, в то время как неудавшийся трансплантат, требующий повторной операции, может стоить несколько тысяч долларов. Госпитализация, расширенная визуализация и анестезия могут дополнительно увеличить расходы. Пациентам рекомендуется иметь резервный фонд или план оплаты, чтобы уменьшить финансовый стресс в случае осложнений.
Многие страховые планы покрывают первичную костную пластику, но могут ограничивать или исключать покрытие для повторных процедур. Некоторые полисы также раздельно учитывают оплату анестезии и госпитализации, которая может быть не полностью возмещена. Пациенты должны запросить письменное объяснение преимуществ и предоставить предварительное разрешение, чтобы подтвердить, что включено. Ранний обзор покрытия предотвращает неожиданные счета и помогает планировать возможные расходы из собственного кармана.
Тревога, страх боли и неопределенность в отношении результата — это обычные эмоциональные проблемы. Продолжительные периоды заживления могут вызвать разочарование, перепады настроения или даже депрессию. Некоторые пациенты развивают стоматофобию после сложного опыта с трансплантатом, что делает будущие процедуры стрессовыми. Обращение к профессиональному консультанту или участие в группе поддержки может предоставить ценные стратегии преодоления.
Восстановление может занять от трех до шести месяцев и более, что требует терпения и эмоциональной устойчивости. Установка небольших целей, таких как отслеживание уменьшения боли или улучшения рациона, помогает поддерживать мотивацию. Многие пациенты получают пользу от практик осознанности, легких упражнений или профессиональной терапии. Регулярный контакт с хирургической командой обеспечивает поддержку и руководство на протяжении всего процесса.
Пациенты могут получать поддержку через терапевтов, консультантов по психическому здоровью или онлайн-сообщества по восстановлению после стоматологических процедур. Некоторые стоматологические клиники предоставляют координаторов для мониторинга эмоционального состояния пациентов. Доступны видеосессии консультирования для тех, кто предпочитает конфиденциальность или не может присутствовать лично. Раннее психическое сопровождение может предотвратить чрезмерную тревогу.
Тревога встречается очень часто, особенно у пациентов, проходящих стоматологическую операцию впервые. Страх боли, осложнений или неудачи имплантата может быть подавляющим. Ознакомление с процедурой, задавание вопросов и работа с опытным хирургом помогает уменьшить беспокойство. В некоторых случаях могут быть рекомендованы седативные или расслабляющие препараты для спокойствия пациента.
Комплексное предоперационное планирование является ключом к снижению рисков. Хирурги часто рекомендуют анализы крови, чистку зубов и обследования для оценки качества кости. Пациентам также могут рекомендовать отказаться от курения, улучшить питание и контролировать хронические заболевания перед операцией. Эти меры обеспечивают оптимальные условия для заживления организма.
Анализы крови проверяют наличие инфекций, дефицит витаминов и проблемы с свертываемостью. Рентген или КТ оценивают плотность кости и точное место трансплантации. Проверка состояния сердца и легких гарантирует, что пациент может безопасно перенести анестезию. Любые отклонения могут привести к корректировке хирургического плана или временной задержке лечения.
Питание, богатое фруктами, овощами и нежирным белком, укрепляет иммунную систему и способствует заживлению кости. Достаточный сон, управление стрессом и правильная гидратация также важны. Пациенты с хроническими заболеваниями, такими как диабет, должны работать с врачом для стабилизации уровня сахара в крови перед операцией. Некоторые хирурги могут рекомендовать витамины или минеральные добавки при выявленных дефицитах.
Антикоагулянты, некоторые противовоспалительные препараты и травяные добавки, такие как женьшень или рыбий жир, могут потребовать временной паузы. Эти вещества повышают риск кровотечений и могут осложнять анестезию. Пациенты не должны прекращать прием лекарств самостоятельно; все изменения должны контролироваться хирургом или лечащим врачом. Будет предоставлен персонализированный график для безопасного соблюдения сроков.
Строгая гигиена полости рта, назначенные ополаскиватели и мягкая диета необходимы после операции. Пациентам следует избегать курения, алкоголя и интенсивных физических нагрузок в течение нескольких недель. Последующие визиты позволяют своевременно выявлять инфекции или плохую интеграцию трансплантата. Сон с приподнятой головой и использование холодных компрессов уменьшают отек и дискомфорт.
Боль и отек являются нормальными в первые дни, но их можно контролировать с помощью холодных компрессов, назначенных обезболивающих и безрецептурных противовоспалительных (при одобрении хирурга). Поднятие головы во время отдыха помогает оттоку жидкости и снижает отек. Любое внезапное усиление боли или кровотечения должно быть немедленно сообщено. Мягкие промывания солевым раствором также могут успокоить хирургическую зону, не нарушая трансплантат.
Высокая температура, сильная или усиливающаяся боль, продолжительное кровотечение или гной вокруг места трансплантации являются предупреждающими признаками инфекции. Онемение, затрудненное дыхание или неконтролируемый отек также требуют срочной оценки. Быстрое лечение может предотвратить неудачу трансплантата и снизить необходимость повторной операции.
Большинство пациентов придерживаются мягкой диеты в течение 1–2 недель, но при больших или сложных трансплантатах может потребоваться больше времени. Пища должна быть легкой для жевания и богатой питательными веществами для поддержания заживления. Постепенное возвращение твердой пищи должно происходить только после подтверждения хирургом достаточной стабильности кости. Жевание на противоположной стороне рта защищает трансплантат в период раннего восстановления.
Регулярные визиты на контроль крайне важны для отслеживания заживления, выявления инфекции и обеспечения правильной интеграции трансплантата. Эти приемы позволяют хирургу корректировать лекарства или при необходимости назначать дополнительные обследования. Раннее вмешательство во время таких визитов может предотвратить превращение мелких проблем в серьезные осложнения.
Первые осмотры обычно проводятся через 3–7 дней после операции, затем визиты назначаются через две недели, месяц и несколько месяцев после операции. Более сложные случаи могут требовать дополнительных обследований и более тщательного наблюдения. Пациенты с хроническими заболеваниями также могут быть назначены на более частые проверки.
Стоматологические рентгеновские снимки, панорамные изображения и КТ показывают, насколько хорошо трансплантат соединяется с естественной костью. Продвинутая 3D-визуализация может выявлять небольшие изменения плотности кости и рост со временем. Эти исследования помогают хирургу определить, когда безопасно переходить к установке имплантатов или дополнительным процедурам.
Большинство пациентов могут возобновить легкую активность, такую как прогулки или работу за столом, в течение 1–2 дней, но интенсивные упражнения или поднятие тяжестей следует отложить на 2–4 недели. Жевание твердой пищи или использование области трансплантата обычно избегается в течение 4–6 недель или до подтверждения заживления хирургом. Время восстановления может быть длиннее для курильщиков или пациентов с проблемами со здоровьем, поэтому всегда следуйте конкретным указаниям вашего хирурга.
[sc_fs_multi_faq headline-0=”h3″ question-0=”Каков самый серьезный риск костной трансплантации?” answer-0=”Самый серьезный риск — тяжелая инфекция или полная неудача трансплантата, что может привести к его удалению и повторной операции.” image-0=”” headline-1=”h3″ question-1=”Как часто возникают инфекции после костной трансплантации?” answer-1=”Инфекции встречаются редко, примерно в 1–5 % случаев при соблюдении правильной стерилизации и послеоперационного ухода.” image-1=”” headline-2=”h3″ question-2=”Могут ли костные трансплантаты вызывать рак?” answer-2=”Нет, костные трансплантаты не вызывают рак; используемые материалы биосовместимы и хорошо изучены.” image-2=”” headline-3=”h3″ question-3=”Что происходит, если мой организм отторгает трансплантат?” answer-3=”Отторжение редкое, но может вызвать боль, отек и неудачу трансплантата, требующую удаления или повторной операции.” image-3=”” headline-4=”h3″ question-4=”Костная трансплантация более рискованна для курильщиков?” answer-4=”Да, курение снижает кровоток и удваивает риск инфекции, замедленного заживления и неудачи трансплантата.” image-4=”” headline-5=”h3″ question-5=”Как долго сохраняются риски после костной трансплантации?” answer-5=”Наибольшие риски наблюдаются в первые 2–6 недель, хотя полная интеграция занимает несколько месяцев.” image-5=”” headline-6=”h3″ question-6=”Можно ли предотвратить осложнения после костной трансплантации?” answer-6=”Да — бросьте курить, следуйте инструкциям после операции, придерживайтесь здорового питания и посещайте все контрольные визиты.” image-6=”” headline-7=”h3″ question-7=”Какие признаки указывают на неудачу трансплантата?” answer-7=”Постоянная боль, отек, кровотечение, гной или расшатывающиеся имплантаты — ключевые предупреждающие признаки.” image-7=”” headline-8=”h3″ question-8=”Безопасна ли костная трансплантация для пожилых пациентов?” answer-8=”Да, если общее состояние здоровья стабильное, а медицинские проблемы хорошо контролируются.” image-8=”” headline-9=”h3″ question-9=”Что делать, если после трансплантации возникает сильная боль?” answer-9=”Немедленно свяжитесь с хирургом, чтобы исключить инфекцию или другие осложнения.” image-9=”” headline-10=”h3″ question-10=”Могут ли костные трансплантаты повлиять на способность чувствовать вкус?” answer-10=”Временные изменения вкуса могут возникнуть, но обычно проходят в течение нескольких недель.” image-10=”” headline-11=”h3″ question-11=”Как узнать, что мой костный трансплантат заживает правильно?” answer-11=”Стабильные десны, уменьшение боли и нормальные результаты рентгена при последующих визитах указывают на хорошее заживление.” image-11=”” headline-12=”h3″ question-12=”Какие лекарства повышают риски костной трансплантации?” answer-12=”Разжижающие кровь препараты, стероиды и препараты при остеопорозе (например, бисфосфонаты) могут замедлить заживление или увеличить кровотечение.” image-12=”” headline-13=”h3″ question-13=”Может ли стресс повлиять на заживление трансплантата?” answer-13=”Да, стресс ослабляет иммунитет и замедляет заживление, влияя на кровоток и уровни гормонов.” image-13=”” headline-14=”h3″ question-14=”Существуют ли альтернативы костной трансплантации с меньшими рисками?” answer-14=”Да — варианты включают поднятие синуса, расширение гребня или короткие зубные имплантаты в зависимости от качества кости.” image-14=”” headline-15=”h3″ question-15=”Насколько часты нервные осложнения после костной трансплантации?” answer-15=”Нервные проблемы редки, встречаются менее чем в 1 % случаев и обычно временные.” image-15=”” headline-16=”h3″ question-16=”Могут ли костные трансплантаты вызывать проблемы с пазухами?” answer-16=”Только трансплантаты верхней челюсти рядом с пазухами несут небольшой риск инфекции или давления в пазухах.” image-16=”” headline-17=”h3″ question-17=”Что происходит, если я забеременею после костной трансплантации?” answer-17=”После начала заживления беременность обычно безопасна, но сообщите об этом стоматологу и акушеру.” image-17=”” headline-18=”h3″ question-18=”Как выбрать квалифицированного хирурга для костной трансплантации?” answer-18=”Ищите сертифицированного челюстно-лицевого хирурга или пародонтолога с большим опытом проведения трансплантаций и положительными отзывами пациентов.” image-18=”” headline-19=”h3″ question-19=”Какие вопросы следует задать стоматологу о рисках костной трансплантации?” answer-19=”Спросите о его опыте, уровне инфекций, времени заживления, материалах для трансплантации и процедурах экстренной помощи.” image-19=”” count=”20″ html=”true” css_class=””]

Д-р Фейсал Каяли имеет более 7 лет клинического опыта и в настоящее время является членом медицинской команды Vitrin Clinic.