

Tabla de contenidos
En los procedimientos dentales, los injertos óseos son esenciales para reconstruir la estructura ósea, especialmente para el soporte de implantes. Los cuatro tipos principales son autoinjertos, aloinjertos, xenoinjertos y alopáticos. Los autoinjertos utilizan hueso del propio cuerpo del paciente, ofreciendo altas tasas de éxito. Los aloinjertos provienen de donantes humanos, típicamente cadáveres, y se procesan para garantizar la seguridad. Los xenoinjertos se derivan de fuentes animales, más comúnmente bovinas. Los alopáticos son materiales sintéticos hechos de sustancias biocompatibles. Cada tipo tiene beneficios, riesgos e indicaciones distintas. La elección depende de la anatomía del paciente, su historial médico y los requisitos clínicos específicos del procedimiento que se realiza.
El injerto óseo es un procedimiento quirúrgico utilizado para reemplazar o aumentar el hueso faltante, especialmente en preparación para implantes dentales o tratamiento periodontal. Existen diferentes tipos de injertos porque la condición y la capacidad de curación de cada paciente varían. Algunos pacientes necesitan una curación rápida e integración óptima, lo que hace que los autoinjertos sean ideales. Otros pueden carecer de suficiente hueso donante, haciendo que los aloinjertos o alternativas sintéticas sean más prácticos. Factores como el riesgo de infección, el tiempo de curación, el costo y consideraciones éticas o religiosas también pueden influir en la elección. En última instancia, contar con múltiples opciones de injerto permite a los clínicos personalizar los planes de tratamiento para lograr éxito tanto funcional como estético.
En implantología dental, se utiliza el injerto óseo cuando un paciente carece de suficiente hueso mandibular para soportar de manera segura un implante. Después de evaluar el volumen óseo mediante imágenes, el dentista selecciona un tipo de injerto adecuado y lo coloca en el área deficiente.
Con el tiempo, este injerto sirve como un andamio, permitiendo que las células óseas naturales del paciente crezcan e interactúen con el material. Una vez completamente curado, lo que puede tomar varios meses, el nuevo hueso puede sostener de manera segura un implante dental. Este proceso es crucial para la estabilidad a largo plazo del implante, especialmente en áreas con pérdida dental previa o enfermedad periodontal.
La regeneración ósea comienza después de la colocación del injerto, cuando el cuerpo responde enviando células al sitio. Inicialmente se forman coágulos sanguíneos, seguidos por la migración de células formadoras de hueso (osteoblastos) que comienzan a generar nuevo hueso. Con el tiempo, el material del injerto se absorbe gradualmente y es reemplazado por hueso nativo. Este proceso se llama oseointegración.
Factores como el tipo de injerto, la vascularización del sitio y la salud del paciente determinan la rapidez y efectividad de este proceso. Idealmente, el resultado final es un hueso fuerte y natural capaz de soportar implantes dentales u otras restauraciones, restaurando tanto la forma como la función de la mandíbula.
Varios factores influyen en el éxito de un injerto óseo. Estos incluyen la salud general del paciente, especialmente condiciones como diabetes o hábitos de fumar que afectan la curación. El tipo y la calidad del material del injerto también importan; los autoinjertos tienden a tener tasas de éxito más altas debido a sus propiedades osteogénicas.
La técnica quirúrgica adecuada, el suministro sanguíneo suficiente en el sitio del injerto y los cuidados postoperatorios son igualmente cruciales. Además, el tamaño del defecto que se trata y la presencia de infección pueden afectar los resultados. Cuando todos los factores se alinean favorablemente, los injertos óseos se integran bien y proporcionan una base estable para la restauración dental.
La integración ósea, o oseointegración, generalmente toma entre 3 y 6 meses, dependiendo del tipo de injerto, la salud del paciente y la ubicación del injerto. Los autoinjertos generalmente se integran más rápido debido a sus componentes celulares vivos, mientras que los injertos sintéticos o los xenoinjertos pueden tardar más.
Los injertos más pequeños en áreas altamente vasculares tienden a sanar más rápido que los más grandes o con baja vascularización. Factores como fumar, enfermedades sistémicas o mala higiene oral pueden retrasar la integración. Su dentista supervisará la curación mediante imágenes periódicas, y una vez confirmada la integración suficiente, el sitio se puede preparar para la colocación del implante o trabajos restaurativos adicionales.
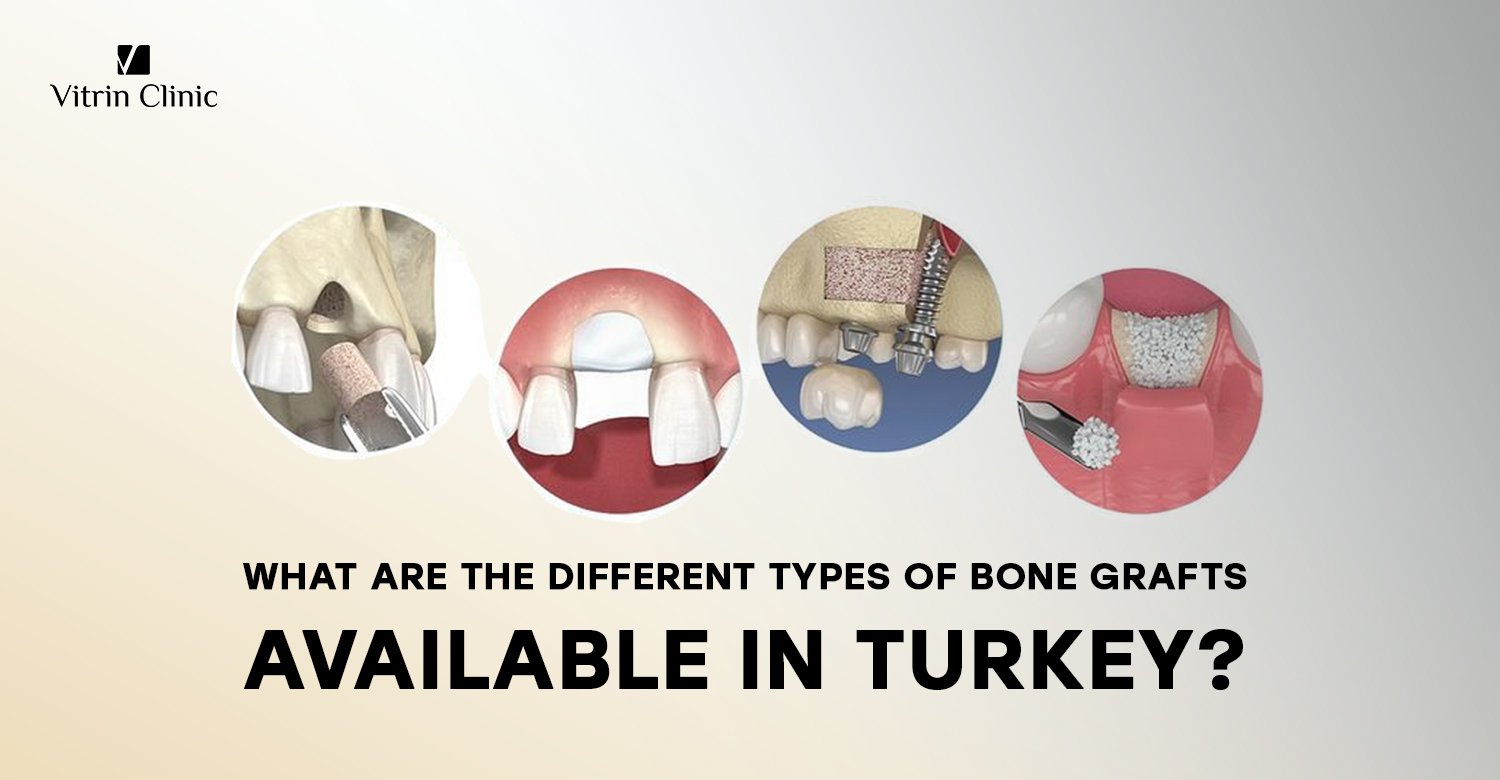
Los materiales de injerto óseo se clasifican en autoinjertos, aloinjertos, xenoinjertos y alopáticos.
Médicamente, los injertos óseos se clasifican según su origen y propiedades biológicas.
La decisión entre tipos de injertos depende de varios factores: la salud del paciente, el tamaño del defecto, la urgencia del procedimiento y el riesgo de complicaciones. Los autoinjertos suelen preferirse por su excelente integración, pero requieren un segundo sitio quirúrgico. Los aloinjertos ofrecen un buen soporte estructural sin un segundo sitio, pero pueden integrarse más lentamente. Los xenoinjertos están ampliamente disponibles y son efectivos en muchos casos, pero su reabsorción es más lenta. Los alopáticos son ideales para pacientes con restricciones éticas o religiosas. El cirujano también considera el costo, el riesgo de infección y si el objetivo es soporte estructural, aumento de volumen o ambos.
Los autoinjertos son injertos óseos obtenidos del propio cuerpo del paciente. Se consideran el tipo de injerto más biológicamente compatible y efectivo porque contienen células óseas vivas y factores de crecimiento naturales. Cuando se trasplantan, los autoinjertos promueven la curación ósea al contribuir directamente con células osteogénicas y apoyar la regeneración ósea mediante postcondición y autoinducción. Los sitios de extracción comunes incluyen la sínfisis mandibular, el ramo o sitios extraorales como la cresta ilíaca. Debido a que provienen del mismo paciente, los autoinjertos eliminan el riesgo de rechazo inmunológico y transmisión de enfermedades, lo que los hace altamente confiables para la reconstrucción dental y la colocación de implantes.
Los autoinjertos se consideran el estándar de oro en los injertos óseos porque contienen las tres propiedades esenciales para la regeneración ósea: osteogénesis, postcondición y autoinducción. Esto significa que no solo sirven como andamio, sino que también contienen células óseas vivas y proteínas naturales que estimulan el crecimiento óseo. Se integran de manera rápida y predecible, minimizando complicaciones de curación y maximizando el éxito, especialmente en implantología. Además, como el material proviene del propio paciente, no hay riesgo de rechazo o transmisión de enfermedades. Estos factores hacen que los autoinjertos sean el tipo de injerto más efectivo y preferido en muchos escenarios clínicos.
Los autoinjertos tienen las tasas de éxito más altas debido a su compatibilidad biológica y capacidad regenerativa natural. Contienen células óseas vivas (osteoblastos) y factores de crecimiento que contribuyen directamente a la formación de nuevo hueso. A diferencia de los materiales de donante o sintéticos, los autoinjertos se integran perfectamente sin provocar respuestas inmunológicas ni retrasos en la curación. Su capacidad para estimular la rápida vascularización y remodelación ósea les da una ventaja clínica para lograr resultados fuertes y duraderos. Cuando se extraen y colocan correctamente, los autoinjertos reducen significativamente el riesgo de fallo del injerto, lo que los hace ideales para aplicaciones críticas como implantes dentales, elevaciones de seno y aumento de rebordes.
Los autoinjertos son únicos en poseer propiedades osteogénicas, lo que significa que contribuyen directamente a la formación de nuevo hueso mediante la actividad de células formadoras de hueso vivas (osteoblastos). A diferencia de otros tipos de injertos que solo apoyan o estimulan el crecimiento óseo, los autoinjertos generan activamente hueso. También contienen factores de crecimiento que aceleran la curación y mejoran la vascularización.
Esto hace que los autoinjertos sean especialmente valiosos en cirugías dentales donde se requiere una integración rápida y sólida. Su naturaleza osteogénica resulta en una curación más rápida, menos complicaciones y mayores tasas de éxito del implante, reforzando su estatus como el material de injerto óseo más biológicamente efectivo disponible.
Los autoinjertos promueven la curación ósea natural al introducir las propias células óseas vivas del paciente y factores de crecimiento en el sitio del injerto. Estos componentes inician la formación ósea casi de inmediato, permitiendo una fusión perfecta entre el injerto y el hueso existente.
Las células osteogénicas generan nuevo hueso, mientras que las proteínas osteoinductivas estimulan los tejidos circundantes para unirse a la regeneración. El proceso imita los mecanismos naturales de reparación ósea, asegurando una integración más rápida y estable. A diferencia de otros injertos, los autoinjertos no requieren que el cuerpo se adapte a material extraño, minimizando complicaciones y optimizando el entorno para una curación completa y confiable.
Los autoinjertos se obtienen con mayor frecuencia de sitios donantes intraorales o extraorales, dependiendo del volumen y tipo de hueso requerido. Los sitios intraorales incluyen la sínfisis mandibular (mentón), el ramo mandibular y la tuberosidad maxilar, proporcionando hueso para injertos más pequeños o áreas localizadas.
Para injertos más grandes, se prefieren sitios extraorales como la cresta ilíaca (cadera) o la tibia debido a su abundante hueso esponjoso. La elección del sitio de extracción depende de la accesibilidad, la salud del paciente y la cantidad de hueso necesaria. Los cirujanos buscan minimizar la morbilidad del sitio donante asegurando al mismo tiempo la calidad ósea óptima para el injerto.
La sínfisis mandibular (área del mentón) es un sitio intraoral común para la obtención de injertos óseos autógenos. Esta técnica implica realizar una pequeña incisión dentro del labio inferior para acceder al hueso. Se retira cuidadosamente un bloque o hueso particulado, asegurando que estructuras críticas como las raíces de los dientes y los nervios mentales estén protegidas.
El hueso extraído se moldea y se coloca en el sitio del injerto. Esta área proporciona hueso cortical denso, ideal para necesidades de injerto de pequeño a moderado tamaño. La técnica permite un acceso conveniente con cicatrices externas mínimas, aunque los pacientes pueden experimentar entumecimiento temporal o molestias postoperatorias.
La extracción de hueso del ramo mandibular, ubicado detrás de los molares, implica acceder al sitio a través de una incisión intraoral cerca de la parte posterior de la mandíbula. El cirujano retira cuidadosamente una sección de hueso evitando el nervio alveolar inferior.
El ramo ofrece hueso cortical de alta calidad, ideal para injertos debido a su fuerza y densidad. Esta técnica se prefiere a menudo para procedimientos de aumento posterior y soporte de implantes. La hinchazón o molestias leves postquirúrgicas son comunes pero generalmente temporales. La obtención de hueso del ramo proporciona una fuente confiable con cicatrices menos visibles y menor riesgo de complicaciones a largo plazo.
Los sitios de extracción de autoinjertos extraorales incluyen áreas fuera de la boca, principalmente la cresta ilíaca, la tibia y, a veces, el calvario (cráneo). Estos sitios proporcionan grandes volúmenes de hueso esponjoso y cortical, lo que los hace ideales para procedimientos reconstructivos mayores como aumento de mandíbula o reparación de traumatismos.
La extracción de estas áreas requiere anestesia general y crea un sitio quirúrgico adicional, lo que puede aumentar las molestias postoperatorias y el tiempo de curación. Sin embargo, la calidad y cantidad de hueso disponible a partir de estas fuentes a menudo justifica su uso, especialmente en cirugías dentales o maxilofaciales complejas que requieren material de injerto robusto.
Entre los sitios intraorales, el ramo mandibular y la sínfisis ofrecen la mejor calidad ósea debido a su estructura cortical densa, que soporta una excelente estabilidad del injerto. Estas áreas proporcionan autoinjertos con fuerte potencial osteogénico e integración confiable.
La tuberosidad maxilar y los alvéolos de extracción también pueden utilizarse, pero su hueso más blando es más adecuado para injertos particulados que para soporte estructural. La elección del mejor sitio intraoral depende del volumen necesario, el acceso quirúrgico y las estructuras anatómicas cercanas. Estos sitios de extracción ofrecen la ventaja de conveniencia y cicatrices mínimas, siendo adecuados para procedimientos dentales localizados.
Las ventajas de los autoinjertos incluyen compatibilidad biológica inigualable, altas tasas de éxito y propiedades activas formadoras de hueso. Se integran rápidamente y no conllevan riesgo de rechazo inmunológico o transmisión de enfermedades. Sin embargo, las desventajas incluyen la necesidad de un segundo sitio quirúrgico, lo que aumenta el tiempo operatorio y las posibles complicaciones como dolor o lesión nerviosa.
El volumen óseo limitado también puede restringir su uso en defectos grandes. A pesar de estas desventajas, los resultados predecibles y los beneficios regenerativos de los autoinjertos los convierten en la opción preferida para muchos procedimientos de injerto dental, especialmente donde la estabilidad a largo plazo del implante es prioritaria.
Usar tu propio hueso en procedimientos de injerto asegura la máxima compatibilidad y potencial de curación. Los autoinjertos contienen células vivas, factores de crecimiento y andamios naturales, siendo el único tipo de injerto que soporta todos los aspectos de la regeneración ósea.
Dado que el tejido proviene de tu cuerpo, no hay riesgo de reacción inmune o transmisión de enfermedades. La integración es más rápida y los resultados a largo plazo suelen ser más predecibles. Además, usar tu propio hueso reduce la dependencia de materiales donantes o sustitutos sintéticos, dando tanto al paciente como al clínico más control sobre el proceso de curación y los resultados finales.
Aunque efectivos, los procedimientos con autoinjertos conllevan ciertos riesgos. La complicación más común es la morbilidad del sitio donante, que puede incluir dolor, hinchazón, infección o daño nervioso temporal. La extracción de áreas como la sínfisis mandibular o el ramo puede causar entumecimiento o alteración de la sensación. En casos raros, una técnica inadecuada puede dañar raíces dentales o nervios.
El sitio quirúrgico adicional también aumenta el tiempo operatorio total y el período de recuperación. A pesar de estas preocupaciones, la mayoría de las complicaciones son menores y se resuelven con un cuidado postoperatorio adecuado. Los pacientes deben ser plenamente informados de los riesgos y monitoreados de cerca durante la recuperación.
La curación del sitio donante varía según la ubicación y la cantidad de hueso extraído. Los sitios intraorales como el ramo mandibular o la sínfisis generalmente sanan en unas pocas semanas, pero pueden causar hinchazón temporal, moretones o alteración de la sensación.
Los sitios extraorales como la cresta ilíaca pueden requerir un tiempo de curación más largo debido a la profundidad quirúrgica y al volumen de hueso extraído. Una técnica quirúrgica adecuada, trauma mínimo y buena higiene oral mejoran significativamente los resultados de curación. El cuidado postoperatorio, incluyendo descanso y posibles antibióticos, ayuda a reducir el riesgo de infección y acelera la recuperación. La mayoría de los sitios donantes regeneran hueso con el tiempo con un impacto mínimo a largo plazo.
Los aloinjertos son materiales de injerto óseo derivados de donantes humanos, generalmente cadáveres, y procesados para garantizar seguridad y biocompatibilidad. Se utilizan comúnmente cuando los pacientes no pueden proporcionar suficiente hueso autógeno o desean evitar un segundo sitio quirúrgico. Los aloinjertos se recomiendan en aumentos de reborde, elevaciones de seno, defectos periodontales y preparación de sitios para implantes.
Sirven principalmente como andamios osteoconductores, apoyando la formación de nuevo hueso a partir del hueso nativo circundante. Aunque no son osteogénicos como los autoinjertos, su disponibilidad, conveniencia y resultados predecibles los convierten en una opción confiable en muchas situaciones clínicas, especialmente cuando se requiere regeneración ósea moderada sin aumentar la morbilidad del paciente.
Los aloinjertos pasan por un procesamiento extenso para eliminar componentes celulares mientras se preserva la matriz ósea que soporta la regeneración. Tras la selección del donante, el hueso se limpia, se trata con productos químicos para eliminar proteínas y lípidos, y luego se esteriliza.
El tejido puede ser liofilizado (secado por congelación) para extender su vida útil o desmineralizado para mejorar las propiedades osteoinductivas. Estos procesos reducen el riesgo de reacciones inmunes o transmisión de enfermedades, conservando la integridad estructural del hueso. El resultado es un producto seguro y estéril que puede usarse inmediatamente durante cirugías dentales. Los métodos de procesamiento varían según las características deseadas del injerto, como densidad, composición o forma.
El proceso de secado por congelación, también conocido como liofilización, elimina la humedad del hueso donante bajo bajas temperaturas y condiciones de vacío. Esta técnica preserva la matriz estructural del hueso mientras lo hace estable a temperatura ambiente durante períodos prolongados. Los aloinjertos liofilizados pueden rehidratarse en solución salina o antibióticos antes de su colocación.
Este método también reduce la probabilidad de contaminación bacteriana o viral mientras mantiene las propiedades osteoconductivas del injerto. La liofilización es especialmente útil para producir materiales como FDBA (aloinjerto óseo liofilizado), que se usan ampliamente en cirugías dentales y periodontales por su conveniencia y capacidad de almacenamiento a largo plazo.
Los aloinjertos se esterilizan usando métodos como irradiación gamma, gas de óxido de etileno o tratamientos químicos para eliminar patógenos, incluidos bacterias, virus y hongos. Estas técnicas se aplican tras la descontaminación y procesamiento inicial del tejido.
La irradiación gamma es el método más común y efectivo, pero debe controlarse cuidadosamente para preservar la actividad biológica del injerto.
La esterilización se realiza bajo estrictas normas regulatorias para garantizar la seguridad del tejido sin comprometer su resistencia mecánica o potencial regenerativo. Combinado con la selección de donantes y pruebas serológicas, estos pasos hacen que los aloinjertos modernos sean una opción segura en procedimientos de injerto óseo dental.
La seguridad de los aloinjertos se asegura mediante rigurosos controles de selección de donantes, pruebas de laboratorio y estándares de procesamiento de tejidos. Los donantes son evaluados por enfermedades infecciosas, antecedentes médicos y factores de riesgo de estilo de vida. Tras la recuperación, los tejidos se analizan para VIH, hepatitis, sífilis y otros patógenos.
Las instalaciones de procesamiento siguen las regulaciones de la FDA y AATB (American Association of Tissue Banks), incluyendo protocolos de esterilización, sistemas de trazabilidad y métodos de limpieza validados. Las pruebas por lote y la documentación garantizan consistencia y seguridad en todos los injertos. Estas medidas de control de calidad reducen significativamente el riesgo de transmisión de enfermedades o rechazo del injerto, haciendo que los aloinjertos sean un material seguro y eficaz en entornos dentales clínicos.
Los aloinjertos vienen en varias formas y composiciones, lo que permite flexibilidad para diferentes procedimientos dentales. Los tipos más comunes incluyen:
La Matriz Ósea Desmineralizada (DBM) es un aloinjerto al que se le ha eliminado su contenido mineral inorgánico, dejando una matriz rica en colágeno que conserva propiedades osteoconductivas y osteoinductivas. El proceso de desmineralización expone factores de crecimiento naturales como proteínas morfogenéticas óseas (BMPs), que ayudan a estimular las células formadoras de hueso.
La DBM se utiliza a menudo en forma de partículas o masilla y es ideal para rellenar pequeños defectos óseos, apoyando la curación ósea en procedimientos periodontales o de implantes. Aunque carece de fuerza estructural, su capacidad para promover la regeneración la convierte en un excelente complemento para otros materiales de injerto o como solución independiente en casos de injertos menores.
Los Aloinjertos Óseos Liofilizados (FDBA) retienen su contenido mineral, proporcionando un excelente andamiaje osteoconductivo para el crecimiento de nuevo hueso. Tras su colocación, las células del huésped infiltran el injerto y lo reemplazan gradualmente con hueso nuevo mediante un proceso llamado sustitución progresiva.
FDBA se utiliza comúnmente en la preservación de la cresta, el injerto de alveolos y el desarrollo del sitio para implantes. Se integra más lentamente que los autoinjertos, pero ofrece una base estable y predecible para la regeneración ósea. Al estar libre de células vivas y proteínas, no conlleva riesgo inmunológico y puede almacenarse a largo plazo, lo que lo convierte en un material conveniente y ampliamente utilizado en la práctica clínica.
El DFDBA combina los beneficios de la liofilización y la desmineralización. El proceso de liofilización mejora la vida útil, mientras que la desmineralización expone proteínas que estimulan el crecimiento óseo, como las BMP. Esto hace que el DFDBA no solo sea osteoconductivo sino también osteoinductivo, fomentando que los tejidos circundantes formen nuevo hueso.
El DFDBA es especialmente útil en la regeneración periodontal, defectos intrabody y elevaciones de seno, donde la estimulación del crecimiento óseo es crucial. Aunque no es tan estructuralmente fuerte como el FDBA, su actividad biológica lo convierte en una opción preferida en casos donde se prioriza la formación ósea sobre el mantenimiento del volumen. A menudo se utiliza junto con otros materiales de injerto para mejorar los resultados.
Los aloinjertos corticales son densos y ofrecen un excelente soporte estructural, lo que los hace ideales para la ampliación de la cresta, injertos en bloque y áreas donde se requiere fuerza mecánica. Se integran más lentamente, pero mantienen bien el espacio.
Por otro lado, los aloinjertos esponjosos son porosos y ricos en espacios similares a la médula, promoviendo una vascularización y remodelación más rápida.
Son ideales para la preservación de alveolos, defectos periodontales o injertos más pequeños. Algunos productos combinan ambos tipos para aprovechar las ventajas de la resistencia y la cicatrización rápida. La elección depende de la necesidad de soporte, volumen o velocidad de integración en el sitio del injerto.
Los aloinjertos ofrecen muchos beneficios: no hay morbilidad en el sitio donante, disponibilidad constante y menor tiempo quirúrgico. Son fáciles de manejar, no requieren recolección y se integran bien en la mayoría de los pacientes. Los aloinjertos son especialmente útiles en pacientes que no desean o no pueden someterse a un segundo procedimiento quirúrgico.
Sin embargo, las limitaciones incluyen una tasa de integración más lenta en comparación con los autoinjertos y la ausencia de células osteogénicas. Aunque están completamente esterilizados, algunos clínicos todavía expresan preocupación por el riesgo mínimo de transmisión de enfermedades. A pesar de estas preocupaciones, los aloinjertos siguen siendo una opción segura, eficaz y ampliamente utilizada en muchos procedimientos de injerto dental.
Los aloinjertos eliminan completamente la necesidad de un segundo sitio quirúrgico, lo que significa que no hay dolor adicional, tiempo de curación ni riesgo de complicaciones en el sitio donante. Esto es especialmente importante para pacientes con condiciones médicas que retrasan la cicatrización o aumentan los riesgos quirúrgicos. Al no ser necesario extraer hueso del cuerpo del paciente, el procedimiento es más rápido, menos invasivo y, a menudo, más cómodo.
Esta ventaja también reduce el costo general del tratamiento y las molestias postoperatorias, haciendo que los aloinjertos sean una opción atractiva tanto en procedimientos de injerto dental menores como complejos, donde la conveniencia del paciente es una prioridad alta.
Varios factores influyen en la rapidez y eficacia con que se integra un aloinjerto. Estos incluyen la salud del paciente, la calidad del material del injerto y la vascularización del sitio del injerto. Fumar, la diabetes no controlada o la mala higiene oral pueden retrasar la curación. El tipo de aloinjerto también importa, ya que los injertos esponjosos se integran más rápido que los corticales.
Además, el uso de aloinjertos en combinación con factores de crecimiento o hueso autógeno puede mejorar su desempeño. La técnica quirúrgica adecuada, la estabilización del injerto y evitar la exposición del injerto también son críticas para una integración exitosa. Con las condiciones adecuadas, los aloinjertos pueden integrarse de manera predecible y apoyar el éxito a largo plazo de la restauración.
Aunque los autoinjertos siguen siendo el estándar de oro debido a sus células vivas y factores de crecimiento, los aloinjertos ofrecen tasas de éxito altamente comparables en muchos procedimientos dentales, especialmente cuando se utilizan en sitios saludables y bien vascularizados. Los autoinjertos tienden a integrarse más rápido y de manera predecible, pero requieren una segunda cirugía.
Los aloinjertos, aunque un poco más lentos en integrarse, eliminan la morbilidad del sitio donante y aún proporcionan un andamio seguro y eficaz para el crecimiento de nuevo hueso. Las tasas de éxito varían según el tipo de injerto y la indicación clínica, pero en muchos casos rutinarios como la preservación de la cresta o las elevaciones de seno, los aloinjertos son casi tan exitosos como los autoinjertos cuando se seleccionan y colocan adecuadamente.
Los xenoinjertos son materiales de injerto óseo derivados de especies no humanas, más comúnmente bovinos (vacas), porcinos (cerdos) o equinos (caballos).
Estos injertos se procesan para eliminar todo el material orgánico, dejando un andamio mineral biocompatible que soporta el crecimiento de nuevo hueso. Los xenoinjertos son principalmente osteoconductivos, sirviendo como una estructura en la que puede crecer el hueso natural del paciente.
Son altamente efectivos en procedimientos como elevaciones de seno, preservación de la cresta y regeneración periodontal. Aunque se integran más lentamente que los autoinjertos, su estabilidad a largo plazo y bajas tasas de complicación los hacen una opción confiable y ampliamente utilizada en la práctica dental.
Las fuentes animales más utilizadas para los xenoinjertos son bovinos (vacas), porcinos (cerdos) y equinos (caballos). Estas especies ofrecen hueso que se asemeja mucho al hueso humano en estructura y composición.
El hueso bovino se utiliza ampliamente en injertos dentales debido a su estructura similar al hueso esponjoso humano. Tiene una matriz naturalmente porosa, lo que facilita la osteoconducción y permite que el nuevo hueso crezca dentro y alrededor del injerto.
Los xenoinjertos bovinos, como Bio-Oss®, pasan por un riguroso procesamiento para eliminar todo el material orgánico mientras se preserva la estructura mineral.
Esto resulta en un material de injerto seguro, estable y altamente biocompatible. Se prefiere especialmente en elevaciones de seno y preservación de cresta debido a su largo tiempo de resorción, proporcionando soporte extendido mientras el hueso natural del paciente lo reemplaza gradualmente.
Los xenoinjertos porcinos se derivan del hueso de cerdo y pasan por tratamientos químicos, térmicos y enzimáticos para eliminar proteínas, grasas y otros materiales orgánicos que podrían causar reacciones inmunitarias. Estos tratamientos preservan la matriz mineral natural del hueso, convirtiéndolo en un andamio osteoconductivo adecuado. El injerto resultante se esteriliza y, a menudo, se muele en gránulos o bloques para uso quirúrgico.
Los xenoinjertos porcinos son cada vez más populares debido a su biocompatibilidad y similitud estructural con el hueso humano. Son especialmente útiles en procedimientos periodontales e implantológicos donde se necesita un soporte moderado y una integración confiable.
El hueso equino ofrece un equilibrio único entre resistencia mecánica y reabsorción lenta, lo que lo hace adecuado para casos donde la estabilidad a largo plazo es esencial. Su composición de colágeno y minerales imita de cerca la del hueso humano. A través de la desantigenación enzimática y el tratamiento térmico, se eliminan todos los componentes inmunogénicos, dejando un andamiaje biocompatible. Los xenoinjertos equinos son especialmente valorados por su flexibilidad en forma y estructura, y algunas técnicas de procesamiento incluso preservan el colágeno nativo, lo que mejora la formación ósea.
Estas características hacen que los injertos equinos sean efectivos en procedimientos como aumento de cresta, elevación de seno y defectos de gran volumen donde la integridad estructural es clave.
Para garantizar la biocompatibilidad, los xenoinjertos se someten a una combinación de tratamientos mecánicos, térmicos y químicos diseñados para eliminar todo el material orgánico y antigénico. Estos procesos eliminan los componentes celulares, las proteínas y los posibles vectores de enfermedad mientras preservan la matriz mineral inorgánica necesaria para la regeneración ósea.
El andamiaje resultante se esteriliza, prueba y moldea para uso clínico. Un procesamiento adecuado es esencial para minimizar el riesgo de rechazo inmunológico, infección o reacciones inflamatorias, asegurando que el injerto se integre de manera segura con el hueso del paciente y funcione eficazmente como material osteoconductivo.
La desproteinización es un paso crítico en la preparación de xenoinjertos que implica la eliminación de todas las proteínas orgánicas, las cuales podrían desencadenar una respuesta inmune en humanos. Esto se realiza típicamente mediante calor, disolventes químicos o tratamientos enzimáticos. El proceso preserva la estructura ósea inorgánica mientras elimina restos celulares y material antigénico.
Los injertos desproteinizados, como el hueso bovino inorgánico, mantienen su arquitectura natural, lo que los convierte en excelentes andamios para la osteoconducción. Al eliminar proteínas, la desproteinización asegura que el injerto sea biológicamente inerte, reduciendo el riesgo de rechazo y mejorando la seguridad y el éxito a largo plazo en procedimientos dentales.
El tratamiento térmico (también llamado procesamiento térmico) se utiliza para esterilizar los materiales de los xenoinjertos y eliminar residuos orgánicos, incluidas proteínas y patógenos. La temperatura y la duración se controlan cuidadosamente para evitar comprometer la estructura mineral del injerto.
El tratamiento a alta temperatura (por encima de 600 °C) puede causar cambios de cristalización en el hueso, haciéndolo menos reabsorbible y reduciendo la actividad biológica. Aunque esto aumenta la estabilidad a largo plazo, puede ralentizar la integración.
El procesamiento a baja temperatura preserva más de la estructura porosa del injerto y respalda mejor el crecimiento óseo. El método elegido equilibra la seguridad, la biocompatibilidad y el rendimiento según la indicación clínica.
Los tratamientos químicos utilizan soluciones como peróxido de hidrógeno, etanol o baños ácidos para disolver y eliminar lípidos, proteínas y células residuales del hueso derivado de animales. Estos químicos eliminan eficazmente los componentes inmunogénicos sin alterar significativamente la matriz mineral del hueso. Algunos procesos también incluyen digestión enzimática para dirigirse a proteínas específicas como el colágeno.
Después del tratamiento químico, el injerto se enjuaga, seca y esteriliza. Estos pasos son críticos para garantizar la esterilidad, la biocompatibilidad y la seguridad del paciente, especialmente en los injertos utilizados para el desarrollo del sitio del implante o la regeneración periodontal. Un procesamiento químico adecuado asegura que el xenoinjerto no provoque una respuesta inmune.
Los xenoinjertos ofrecen varias ventajas. Están fácilmente disponibles, son rentables y biocompatibles, lo que los convierte en una excelente alternativa cuando los autoinjertos o aloinjertos no son factibles. Los xenoinjertos proporcionan un andamiaje mineral natural que apoya el crecimiento óseo y el mantenimiento del volumen.
A diferencia de los autoinjertos, no requieren un segundo sitio quirúrgico, reduciendo la morbilidad del paciente. Su reabsorción lenta permite un soporte estructural prolongado durante la cicatrización. Con un procesamiento y esterilización extensivos, los xenoinjertos modernos son seguros y efectivos para la mayoría de las necesidades de injertos dentales, incluyendo elevación de senos, aumento de cresta y preparación del sitio de implante. Su predictibilidad los convierte en un elemento básico en la práctica clínica diaria.
Los xenoinjertos se obtienen de animales criados para fines médicos o alimentarios, asegurando un suministro constante y escalable. Dado que no dependen de donantes humanos o del tejido del paciente, se pueden producir, procesar y almacenar grandes volúmenes de manera eficiente.
Esto hace que los xenoinjertos sean especialmente valiosos en prácticas con alto volumen quirúrgico o en regiones con acceso limitado a autoinjertos. Su disponibilidad permite a los clínicos ofrecer procedimientos de injerto óseo sin demoras, reduciendo también la dependencia de factores específicos del paciente como la salud del sitio del donante o la cantidad de hueso. El proceso de producción comercial asegura un suministro constante y una calidad estandarizada entre lotes.
Mediante un procesamiento y preservación cuidadosos, los xenoinjertos retienen su estructura trabecular (esponjosa) o cortical original, que se asemeja estrechamente al hueso humano. Esta arquitectura natural es esencial para la osteoconducción, permitiendo que las nuevas células óseas se adhieran, migren y crezcan. La estructura porosa apoya la vascularización y facilita la integración en el sitio receptor.
Mantener la geometría nativa del hueso mejora la estabilidad y la retención de volumen, especialmente en elevaciones de seno y preservación de cresta. Los fabricantes utilizan desproteinización a baja temperatura y técnicas de limpieza suaves para preservar estas características, dando como resultado injertos que se comportan de manera similar al hueso natural durante la cicatrización.
Los xenoinjertos son más asequibles que los autoinjertos (que requieren una segunda cirugía) y, a menudo, más baratos que los aloinjertos (que dependen de donantes humanos y regulaciones estrictas). Debido a que se producen en masa y están ampliamente disponibles, los xenoinjertos reducen los costos del procedimiento tanto para el proveedor como para el paciente.
Su larga vida útil y facilidad de almacenamiento reducen los gastos generales, mientras que eliminar la necesidad de cirugías adicionales reduce el tiempo total de tratamiento y el tiempo de inactividad del paciente. Estos factores hacen que los xenoinjertos sean una opción rentable para quienes necesitan injertos óseos en procedimientos dentales rutinarios, incluyendo preparación de implantes, preservación de alvéolos y regeneración periodontal.
Aunque los xenoinjertos son seguros y se usan ampliamente, los pacientes deben estar al tanto de ciertas limitaciones. No son osteogénicos, lo que significa que no contribuyen con células óseas vivas. La integración puede tardar más en comparación con autoinjertos o algunos aloinjertos. Algunos xenoinjertos permanecen parcialmente no reabsorbidos, lo que puede afectar la remodelación a largo plazo.
Además, algunos pacientes pueden tener objeciones culturales o religiosas a recibir materiales derivados de animales. A pesar de la esterilización rigurosa, todavía existe un riesgo mínimo de reacción inmune. Discutir estas preocupaciones durante la planificación del tratamiento ayuda a garantizar que los pacientes tomen decisiones informadas alineadas con sus necesidades clínicas y valores personales.
La reabsorción de los xenoinjertos es generalmente lenta y gradual, tomando a menudo de 6 a 12 meses o más, dependiendo del producto y del sitio. A diferencia de los autoinjertos, que se remodelan rápidamente, los xenoinjertos están diseñados para proporcionar soporte estructural a largo plazo mientras el hueso del paciente reemplaza lentamente el injerto.
Algunos productos, como el hueso bovino anorgánico, pueden permanecer parcialmente no reabsorbidos durante años, pero aún así apoyan una remodelación ósea saludable y la colocación de implantes.
Esta reabsorción lenta es beneficiosa en elevaciones de seno o aumentos de gran volumen donde el mantenimiento del espacio es crítico. El cronograma varía según la salud del paciente, la técnica quirúrgica y el material específico del injerto utilizado.
Los injertos óseos sintéticos, o alopáticos, son materiales fabricados por el hombre utilizados para reemplazar o regenerar hueso en procedimientos dentales y ortopédicos. Están diseñados para imitar las propiedades del hueso natural, actuando principalmente como andamios osteoconductores para la formación de nuevo hueso.
Los materiales sintéticos comunes incluyen cerámicas de fosfato de calcio, hidroxiapatita, fosfato tricálcico beta (β-TCP) y vidrio bioactivo. Estos injertos están completamente libres de tejido biológico, lo que los hace altamente biocompatibles y seguros.
Los injertos sintéticos se utilizan comúnmente cuando los pacientes prefieren opciones no biológicas o cuando se desea evitar los riesgos asociados con autoinjertos, aloinjertos o xenoinjertos. Son versátiles y adecuados para diversos procedimientos dentales, incluida la preparación del sitio para implantes.
Los injertos óseos sintéticos se presentan en una variedad de composiciones y formas, cada una con propiedades únicas adaptadas a diferentes necesidades clínicas. Los tipos más comunes incluyen:
Las cerámicas de fosfato de calcio, incluida la hidroxiapatita (HA) y el fosfato tricálcico beta (β-TCP), se parecen mucho a la composición mineral del hueso humano. Estos materiales sirven como andamios osteoconductores, guiando el crecimiento de nuevo hueso al proporcionar una estructura hacia la cual pueden migrar las células formadoras de hueso.
Dependiendo de su formulación, pueden reabsorberse lentamente (HA) o más rápidamente (β-TCP), lo que permite a los clínicos ajustar la vida útil del injerto a la velocidad de curación del paciente. Las cerámicas de fosfato de calcio se usan comúnmente en la preservación de la cresta, levantamientos de seno y regeneración periodontal, ofreciendo una alternativa confiable cuando no se indican o desean injertos biológicos.
La hidroxiapatita (HA) es una cerámica biocompatible de lenta reabsorción que imita el componente mineral del hueso natural. Su estructura porosa favorece el crecimiento vascular y la adhesión celular, promoviendo la formación gradual de hueso. Debido a su degradación muy lenta, la HA es ideal para procedimientos que requieren mantenimiento de volumen a largo plazo, como la preservación de la cresta o defectos óseos grandes.
Aunque la HA carece de propiedades osteoinductivas u osteogénicas, su excelente osteoconductividad la convierte en un andamio confiable. Puede usarse sola o mezclarse con materiales de reabsorción más rápida como el β-TCP para equilibrar resistencia y velocidad de curación. La estabilidad y seguridad de la HA la convierten en una opción valiosa en injertos sintéticos.
El fosfato tricálcico beta (β-TCP) es una cerámica reabsorbible que se disuelve más rápido que la hidroxiapatita, típicamente en 3–6 meses. A medida que se degrada, el β-TCP es reemplazado por hueso recién formado, lo que lo hace ideal para casos que requieren regeneración más rápida.
Promueve la osteoconducción y apoya la adhesión celular, liberando iones de calcio y fosfato que contribuyen al proceso de remodelación ósea. Debido a su reabsorción predecible, el β-TCP se usa a menudo en preservación de alveolos, defectos periodontales y preparación de sitios de implantes. También se combina frecuentemente con otros tipos de injertos para mejorar el manejo o potenciar el rendimiento biológico en procedimientos de injerto complejos.
El vidrio bioactivo es un material de injerto sintético hecho de óxidos de silicio, calcio, sodio y fósforo. Cuando se implanta, reacciona con los fluidos corporales para formar una capa de apatita hidrocarbonatada que promueve la adhesión de osteoblastos y el crecimiento óseo.
A diferencia de otras cerámicas, el vidrio bioactivo también tiene propiedades antibacterianas, reduciendo el riesgo de infección en los sitios de injerto. Es osteoconductivo y muestra cierto potencial osteoinductivo, lo que lo hace muy eficaz para la regeneración periodontal, preservación de la cresta y defectos periimplantarios. A menudo se utiliza en formas granulares o de pasta y puede mezclarse con material de autoinjerto o aloinjerto para mejorar los resultados regenerativos.
Los injertos sintéticos se diferencian de los injertos naturales en que están diseñados, no se obtienen de fuentes humanas o animales. Son osteoconductores, como muchos materiales naturales, pero carecen de las células osteogénicas presentes en los autoinjertos y de las proteínas osteoinductivas que se encuentran en algunos aloinjertos y xenoinjertos.
Sin embargo, los injertos sintéticos eliminan la morbilidad del sitio donante y los riesgos de transmisión de enfermedades, lo que los hace más seguros en ciertos contextos clínicos. Su tasa de integración puede ser más lenta, pero innovaciones como el vidrio bioactivo o los injertos compuestos mejoran el rendimiento. Aunque no son biológicamente activos, los injertos sintéticos ofrecen resultados predecibles, especialmente cuando se usan en combinación con hueso natural o materiales biológicos.
Los injertos sintéticos proporcionan un andamio que respalda la migración, adhesión y crecimiento de los osteoblastos, permitiendo que el hueso natural del paciente crezca a través de él y eventualmente reemplace el material. Esta propiedad, conocida como osteoconducción, es crucial en la regeneración ósea.
Materiales como HA, β-TCP y vidrio bioactivo son altamente porosos, aumentando el área superficial para la actividad celular y la infiltración vascular. Aunque no estimulan la formación de nuevo hueso por sí solos (como lo hacen los materiales osteoinductivos), los injertos sintéticos son confiables cuando se combinan con un sitio quirúrgico bien vascularizado o potenciadores biológicos como PRF (fibrina rica en plaquetas).
Cuando se seleccionan y colocan adecuadamente, los injertos sintéticos producen resultados altamente predecibles en procedimientos dentales. Su consistencia de fabricación, tasas de reabsorción controladas y esterilidad contribuyen a un rendimiento confiable. El éxito depende en gran medida de la selección del caso, la técnica quirúrgica y las propiedades del material del injerto.
Por ejemplo, el β-TCP es excelente para sitios de cicatrización rápida, mientras que la HA es adecuada para casos que requieren mantenimiento de espacio a largo plazo. Aunque no igualan la actividad biológica de los autoinjertos, los injertos sintéticos aún logran altas tasas de éxito en procedimientos como aumento de cresta, levantamientos de seno y preservación de alveolos, especialmente cuando se usan en combinación con materiales autógenos o alogénicos.
Varios factores afectan qué tan bien se integran los injertos sintéticos:
Los injertos sintéticos ofrecen varios beneficios importantes. Son biocompatibles, seguros y libres de riesgos de transmisión de enfermedades. Debido a que son fabricados, proporcionan calidad constante y rendimiento predecible en todos los lotes.
Los injertos sintéticos eliminan la necesidad de un sitio donante, reduciendo el tiempo quirúrgico y la incomodidad del paciente. También están disponibles en grandes cantidades y pueden adaptarse para diversas aplicaciones, desde injertos de alveolo hasta grandes aumentos de cresta. Su versatilidad, disponibilidad y facilidad de uso hacen que los injertos sintéticos sean una herramienta valiosa en la implantología moderna y la cirugía periodontal, especialmente cuando los pacientes prefieren o requieren materiales no biológicos.
Dado que los injertos sintéticos no son biológicos y son fabricados por el hombre, no presentan riesgo de transmitir enfermedades, como hepatitis, VIH o infecciones relacionadas con priones. Esto los hace especialmente atractivos para los pacientes preocupados por la seguridad de los materiales de origen humano o animal.
Además, los injertos sintéticos se fabrican bajo estrictos estándares regulatorios, incluyendo esterilización y control de calidad, garantizando un producto estéril y confiable. Su naturaleza sintética también evita problemas de inmunogenicidad, reduciendo aún más el riesgo de complicaciones. Para pacientes y clínicos, esta capa adicional de seguridad proporciona tranquilidad sin comprometer los resultados clínicos.
Los injertos óseos sintéticos se producen en entornos de laboratorio controlados, asegurando tamaños de partículas, composición y perfiles de resorción estandarizados.
Esta consistencia significa que los clínicos pueden confiar en un manejo y rendimiento predecibles, a diferencia de los injertos biológicos que pueden variar entre donantes. La fabricación también permite la personalización: los productos pueden adaptarse con diferentes porosidades, formas (gránulos, pastas, bloques) o combinarse con factores de crecimiento para satisfacer necesidades clínicas específicas.
Los protocolos de control de calidad, incluyendo esterilización, pruebas mecánicas y verificación de lotes, aseguran seguridad y eficacia. Esta consistencia optimiza la planificación quirúrgica y mejora la previsibilidad de los resultados tanto en casos dentales rutinarios como complejos.
Los injertos sintéticos son ideales para grandes defectos óseos debido a su disponibilidad en grandes cantidades, formas personalizables y tasas de resorción controladas. Proporcionan una excelente estabilidad volumétrica, especialmente al usar materiales como la hidroxiapatita, que se reabsorbe lentamente y mantiene el espacio a lo largo del tiempo.
Algunos injertos sintéticos también pueden mezclarse con autoinjertos o materiales biológicos para mejorar el rendimiento biológico en reconstrucciones extensas.
Además, formas avanzadas como injertos impresos en 3D o composites inyectables permiten una adaptación precisa a la geometría del defecto. Esto convierte a los materiales sintéticos en una opción práctica y eficaz para procedimientos reconstructivos como aumentos de cresta, elevaciones de seno y regeneración ósea periimplantaria.
Los injertos óseos compuestos son combinaciones de dos o más materiales de injerto diseñados para maximizar las fortalezas de cada tipo. Dado que ningún material de injerto es perfecto, combinarlos permite a los clínicos personalizar las propiedades biológicas y mecánicas para satisfacer las necesidades del paciente. Estos injertos a menudo combinan andamios osteoconductores (como xenoinjertos o sintéticos) con componentes osteogénicos u osteoinductores (como autoinjertos o factores de crecimiento). El resultado es un injerto más versátil que promueve una curación más rápida, una mejor retención del volumen óseo y mejores resultados, especialmente en defectos desafiantes como grandes aumentos de cresta, elevaciones de seno o regeneración periimplantaria.
Algunos de los injertos compuestos más exitosos combinan autoinjertos con aloinjertos, xenoinjertos o materiales sintéticos, equilibrando la actividad biológica con el soporte estructural. Las combinaciones populares incluyen:
Mezclar autoinjertos (que son osteogénicos y contienen células óseas vivas) con aloinjertos (que son osteoinductores y osteoconductores) crea una sinergia poderosa para la regeneración ósea. Los autoinjertos inician el proceso de curación proporcionando células vivas y factores de crecimiento, mientras que los aloinjertos aumentan el volumen del injerto sin incrementar la morbilidad del sitio donante. Esta combinación es particularmente útil cuando la cantidad de hueso autógeno es limitada, como en elevaciones de seno o aumentos de cresta. El aloinjerto actúa como andamio y extensores biológicos, mientras que el autoinjerto impulsa la formación de nuevo hueso, acelerando la curación y mejorando la estabilidad del injerto en las primeras fases de integración.
Combinar xenoinjertos (como hueso bovino o porcino) con materiales sintéticos (como β-TCP o vidrio bioactivo) permite a los clínicos aprovechar la estabilidad a largo plazo de los xenoinjertos con la resorción predecible y la bioactividad de los sintéticos. Los xenoinjertos proporcionan un excelente andamiaje osteoconductor, manteniendo el volumen a lo largo del tiempo, mientras que los sintéticos como el vidrio bioactivo pueden estimular la actividad de las células óseas y ofrecer beneficios antibacterianos. Esta combinación es especialmente útil en la preservación de crestas y el desarrollo de sitios para implantes, donde se requiere remodelación gradual. Los pacientes se benefician de mayor seguridad, buen mantenimiento del volumen y un injerto que apoya tanto la curación a corto plazo como la estabilidad a largo plazo.
Se recomiendan los injertos compuestos de tres materiales en defectos complejos o grandes donde ningún material individual pueda cumplir con todas las demandas biológicas y estructurales. Un ejemplo común es autoinjerto + xenoinjerto + sintético, donde:
Los injertos compuestos se mezclan típicamente en el sillón usando instrumentos estériles o kits de mezcla. Los materiales pueden combinarse como gránulos secos, hidratarse con solución salina o sangre, o mezclarse con biológicos como fibrina rica en plaquetas (PRF) o aspirado de médula ósea para aumentar el potencial regenerativo. Una vez mezclado, el compuesto se moldea o se coloca en el sitio del defecto y a menudo se cubre con una membrana para la regeneración ósea guiada. La preparación adecuada asegura la interacción óptima de los materiales, las propiedades de manejo y el rendimiento biológico, permitiendo un mejor relleno óseo, integridad estructural y éxito a largo plazo en implantología dental y cirugía oral.
La proporción óptima en los injertos compuestos depende de los objetivos clínicos, el tipo de defecto y el comportamiento del material. Las pautas comunes incluyen:
Una técnica de mezcla adecuada es crucial para el rendimiento de los injertos compuestos. La mezcla uniforme asegura una distribución pareja de los materiales, evitando puntos débiles o resorción inconsistente. Mezclar en exceso con solución salina o sangre puede diluir los factores de crecimiento, mientras que mezclar insuficientemente puede crear grumos que dificulten la infiltración celular. Usar biológicos autólogos (como PRF o aspirado de médula ósea) como aglutinante aumenta el potencial regenerativo del injerto y mejora su manipulación. Además, preparar la mezcla justo antes de colocarla garantiza frescura y bioactividad. El objetivo es un injerto cohesivo y bien compactado que se integre suavemente con el hueso circundante, optimizando tanto la estabilidad mecánica como la cicatrización biológica.
Excelente, aquí está la sección final de tu blog sobre los factores que determinan el mejor tipo de injerto óseo para cada paciente, escrita en un tono conciso y profesional (~100 palabras por subtítulo), consistente con tus entradas anteriores.
Elegir el injerto óseo ideal depende de múltiples factores clínicos y específicos del paciente. Esto incluye el tamaño y tipo del defecto óseo, el historial médico del paciente, su edad, hábitos y el tipo de restauración dental planificada. Algunos injertos son más adecuados para defectos pequeños y contenidos, mientras que otros se requieren para reconstrucciones de gran volumen o que soporten carga. Además, factores biológicos como la densidad ósea, la capacidad de cicatrización y el riesgo de complicaciones influyen en la elección. Adaptar el tipo de injerto a estas variables mejora la eficiencia de la cicatrización, reduce el riesgo de fracaso y apoya el éxito a largo plazo del implante o restauración.
El tamaño del defecto es uno de los factores más críticos en la selección del injerto.
Para sitios de extracción pequeños, especialmente en zonas estéticas o donde se planifican implantes, los materiales con buen mantenimiento del espacio y resorción predecible son ideales. Los xenoinjertos (por ejemplo, hueso bovino) y los injertos sintéticos (por ejemplo, β-TCP o vidrio bioactivo) se usan comúnmente porque están disponibles, son biocompatibles y no requieren sitio donante. Estos materiales generalmente se cubren con una membrana reabsorbible para promover la regeneración ósea guiada. En pacientes sanos, estos injertos proporcionan soporte suficiente para la preservación de la cresta, minimizando el tiempo quirúrgico y las molestias postoperatorias.
Los defectos grandes en el maxilar, como los resultantes de trauma o pérdida de dientes de larga duración, requieren injertos con alta capacidad osteogénica y estructural. Los autoinjertos (obtenidos de sitios intraorales o extraorales) siguen siendo el estándar de oro debido a sus células vivas y rápida integración. Cuando el volumen de autoinjerto es insuficiente o está contraindicado, se recomiendan injertos compuestos como autoinjerto + xenoinjerto + sintético. Estos proporcionan tanto estimulación biológica como estabilidad mecánica. Además, la anatomía del seno y el patrón de resorción ósea deben considerarse al seleccionar el volumen del injerto, la resistencia del andamiaje y la tasa de resorción para la reconstrucción maxilar.
Los defectos óseos verticales son más desafiantes de injertar y requieren materiales con excelente estabilidad de volumen y resorción lenta, como xenoinjertos, hidroxiapatita o alopats personalizados. Estos materiales resisten el colapso y mantienen la altura vertical. Los defectos horizontales, en cambio, pueden tratarse con éxito con materiales de resorción más rápida como β-TCP, aloinjertos o mezclas compuestas. En ambos casos, el injerto a menudo se combina con una membrana rígida o un sistema de fijación para proteger el volumen durante la cicatrización. Comprender la dirección del defecto permite a los clínicos adaptar la elección de materiales para una restauración óptima de la forma y soporte del implante.
Cada paciente presenta desafíos únicos que influyen en la elección del injerto. Factores como la edad, la salud sistémica, los medicamentos, los hábitos de fumar y la calidad ósea afectan la velocidad de cicatrización, la integración y el riesgo de complicaciones. Para pacientes médicamente comprometidos, pueden preferirse injertos sintéticos debido a su menor variabilidad biológica y ausencia de riesgo de transmisión de enfermedades. En individuos jóvenes y saludables, los autoinjertos o injertos compuestos pueden acelerar la cicatrización. Una evaluación cuidadosa de estas variables ayuda a minimizar riesgos y asegura que el material elegido apoye los objetivos de tratamiento a corto y largo plazo.
Los pacientes jóvenes generalmente cicatrizan más rápido y pueden tolerar autoinjertos o injertos compuestos con propiedades de remodelación agresiva. Su hueso es más vascular y biológicamente activo, haciendo que los injertos de resorción rápida (como β-TCP o aloinjertos) sean adecuados. En pacientes mayores, la cicatrización se ralentiza y la renovación ósea se reduce. Para ellos, pueden preferirse xenoinjertos o sintéticos de resorción lenta para mantener el volumen a lo largo del tiempo. Además, los pacientes ancianos pueden tener condiciones sistémicas que afectan la cicatrización, requiriendo un enfoque quirúrgico más conservador y greftes que ofrezcan integración predecible sin depender en gran medida de la vitalidad del hueso receptor.
Ciertas condiciones médicas influyen en qué tipos de injertos son seguros o efectivos.
Fumar reduce el flujo sanguíneo, retrasa la cicatrización y aumenta el riesgo de fracaso del injerto. En fumadores, los injertos que dependen de la vascularización del huésped, como los autoinjertos, pueden tener un desempeño inferior. En su lugar, los clínicos suelen optar por xenoinjertos o sintéticos con resorción más lenta y estabilidad de volumen, que se ven menos afectados por una perfusión tisular deficiente. El uso combinado de PRF o membranas de barrera puede ayudar a mitigar algunos riesgos. Idealmente, los pacientes deben reducir o suspender el consumo de tabaco antes y después de la cirugía; si no es posible, la selección del injerto debe favorecer materiales con alta integridad estructural y menor demanda biológica.
La densidad ósea afecta la integración de los injertos y el soporte de los implantes dentales.
El tipo de restauración dental final, ya sea un implante individual, un puente o una prótesis de arco completo, influye considerablemente en la selección del injerto. Las restauraciones que soportan mayor carga mecánica o requieren resultados estéticos elevados demandan injertos con mayor estabilidad de volumen, integración más rápida o soporte de remodelado prolongado. Por ejemplo, los implantes individuales pueden necesitar injertos de cicatrización rápida para una colocación rápida, mientras que las reconstrucciones de arco completo suelen requerir injertos que preserven tanto el ancho como la altura durante períodos prolongados. La posición del implante, el momento y las expectativas de carga deben considerarse al elegir el material del injerto.
Para sitios de implantes individuales, especialmente en zonas estéticas, los clínicos suelen elegir aloinjertos, materiales sintéticos o xenoinjertos con características predecibles de resorción y preservación de la cresta. Estos materiales mantienen los contornos de los tejidos blandos y permiten una colocación ideal del implante sin necesidad de un segundo sitio quirúrgico. Si se planea la colocación inmediata, los materiales de resorción rápida como el β-TCP pueden favorecer una integración rápida. En casos de colocación diferida, se pueden preferir los xenoinjertos por su estabilidad de volumen a largo plazo. El objetivo es asegurar suficiente hueso tanto para la estabilidad primaria como para la función a largo plazo del implante.
Las reconstrucciones de arco completo requieren una planificación extensa y, a menudo, implican una restauración significativa del volumen óseo. Los injertos compuestos que combinan autoinjertos, xenoinjertos y sintéticos se utilizan típicamente para satisfacer tanto las necesidades biológicas como mecánicas. Estos injertos deben soportar múltiples implantes, mantener el volumen a lo largo del tiempo y resistir las cargas protésicas. En algunos casos, se requieren injertos en bloque, elevaciones de seno o técnicas de regeneración ósea guiada. Los materiales de resorción lenta como los xenoinjertos son cruciales para mantener el espacio, mientras que los biológicos o autoinjertos promueven una cicatrización más rápida. El plan restaurativo, incluido el cronograma de carga y el tipo de prótesis, influye en gran medida en la elección del injerto y la estrategia quirúrgica.
Si se planea la carga inmediata del implante, se prefieren materiales de injerto que promuevan la rápida formación ósea y proporcionen una fuerte estabilidad primaria, como autoinjertos o aloinjertos de resorción rápida. Estos materiales favorecen la integración rápida y reducen el micromovimiento en el sitio del implante. En los protocolos de carga diferida, donde el implante se coloca después de la cicatrización completa, se pueden usar injertos de resorción lenta como xenoinjertos o HA para mantener el volumen y la forma durante la fase de cicatrización. El momento de la carga impacta directamente en la necesidad de actividad regenerativa más rápida o soporte estructural a largo plazo, convirtiéndose en un factor clave en la planificación del injerto.
Las innovaciones recientes en injertos óseos se centran en mejorar la actividad biológica, las propiedades del material y la personalización del tratamiento. Los avances incluyen la integración de factores de crecimiento, células madre y biomateriales inteligentes que promueven activamente una regeneración ósea más rápida y confiable. Los nuevos materiales sintéticos con superficies nanostructuradas y técnicas de impresión 3D ofrecen injertos de forma personalizada adaptados a la anatomía del paciente. Además, los enfoques de ingeniería de tejidos combinan células e andamios para crear sustitutos óseos vivos. Estos avances buscan reducir el tiempo de cicatrización, minimizar complicaciones y mejorar el éxito a largo plazo de los implantes en cirugía dental y ortopédica.
Los factores de crecimiento aumentan significativamente la efectividad del injerto óseo al estimular procesos celulares críticos para la cicatrización. Mejoran el reclutamiento, la proliferación y la diferenciación celular, acelerando la formación e integración de nuevo hueso. Factores de crecimiento como el plasma rico en plaquetas (PRP), el fibrina rica en plaquetas (PRF) y las proteínas morfogenéticas óseas (BMPs) se utilizan ampliamente como complementos en procedimientos de injerto. Mejoran la vascularización y estimulan la actividad de los osteoblastos, conduciendo a una regeneración más rápida y una mayor estabilidad del injerto. Incorporar factores de crecimiento en los injertos adapta el tratamiento a las necesidades individuales de cicatrización, resultando en mejores resultados, especialmente en casos difíciles o pacientes con capacidad de cicatrización comprometida.
El plasma rico en plaquetas (PRP) es una concentración de plaquetas de la propia sangre del paciente, rica en factores de crecimiento como PDGF y TGF-β. Cuando se aplica en sitios de injerto óseo, el PRP promueve angiogénesis, proliferación celular y regeneración tisular. Actúa como un estimulante biológico que acelera la cicatrización y reduce complicaciones postoperatorias como infección e inflamación. El PRP a menudo se combina con materiales de injerto óseo para mejorar la osteogénesis, siendo especialmente útil en pacientes con cicatrización lenta o hueso comprometido. Su origen autólogo reduce las reacciones inmunes, haciéndolo un complemento seguro y efectivo en injertos óseos dentales.
Las proteínas morfogenéticas óseas (BMPs) son potentes citocinas osteoinductivas que estimulan directamente a las células madre mesenquimales para diferenciarse en osteoblastos formadores de hueso. Las BMPs, especialmente BMP-2 y BMP-7, han revolucionado los injertos óseos al mejorar la regeneración ósea incluso en escenarios clínicos difíciles como grandes defectos o pacientes comprometidos. A menudo se incorporan en materiales de injerto o se aplican localmente durante la cirugía para aumentar el volumen y la calidad ósea. Las BMPs reducen el tiempo de cicatrización, mejoran la integración del injerto y pueden disminuir la necesidad de obtener autoinjertos. Sin embargo, su uso debe controlarse cuidadosamente debido a los costos y posibles efectos secundarios.
La fibrina rica en plaquetas (PRF) es un concentrado de plaquetas de segunda generación que forma una matriz de fibrina rica en plaquetas y leucocitos, liberando factores de crecimiento de manera gradual. La PRF mejora la cicatrización de tejidos blandos y duros al estimular la migración celular, la angiogénesis y la regeneración ósea. Comparada con el PRP, la PRF proporciona una liberación más sostenida de factores de crecimiento y actúa como un andamio natural que soporta la adhesión celular. Su facilidad de preparación y naturaleza autóloga la hace popular en cirugía dental para mejorar los resultados del injerto óseo, reducir la inflamación y acelerar la remodelación tisular, especialmente en pacientes con cicatrización comprometida.
Los materiales sintéticos de próxima generación presentan superficies nanostructuradas, cerámicas bioactivas y biomateriales compuestos diseñados para imitar mejor el hueso natural. Las innovaciones incluyen nanohidroxiapatita, composites de vidrio bioactivo y cementos de fosfato de calcio con mayor resistencia mecánica y tasas de resorción controladas. Estos materiales promueven una adhesión y diferenciación celular mejoradas, mejorando la osteoconducción y la integración. Además, los andamios impresos en 3D permiten una personalización precisa según la forma del defecto y la anatomía del paciente. Algunos sintéticos incorporan agentes antimicrobianos o transportadores de factores de crecimiento para reducir el riesgo de infección y estimular la cicatrización, marcando un cambio hacia materiales de injerto más inteligentes y multifuncionales.
Los materiales nanostructurados tienen superficies diseñadas a escala nanométrica para asemejarse estrechamente a la matriz extracelular natural del hueso. Esta mayor área superficial y topografía específica mejora la adhesión, proliferación y diferenciación de los osteoblastos. Los nanomateriales como la nanohidroxiapatita aumentan la adsorción de proteínas y la señalización, acelerando la mineralización y el crecimiento óseo. Su mayor bioactividad se traduce en una integración más rápida y predecible del injerto. Además, estos materiales pueden combinarse con biológicos o fármacos para una entrega dirigida, convirtiendo a los injertos nanostructurados en una herramienta poderosa para mejorar los resultados en la regeneración ósea dental y ortopédica.
Los injertos óseos impresos en 3D permiten la fabricación precisa de andamios específicos para cada paciente que se ajustan perfectamente al sitio del defecto, mejorando la estabilidad y reduciendo el tiempo quirúrgico. Utilizando imágenes digitales y tecnología CAD, los injertos pueden imprimirse con tamaños de poro, formas y propiedades mecánicas personalizadas para optimizar la infiltración celular y la vascularización. Esta tecnología también permite la incorporación de biológicos o factores de crecimiento directamente en el andamio durante la impresión. La impresión 3D revoluciona los injertos óseos al ofrecer construcciones personalizadas, reproducibles y complejas que mejoran la cicatrización y los resultados funcionales, especialmente en defectos irregulares o grandes.
Los biomateriales inteligentes responden de manera dinámica al entorno biológico, liberando iones, factores de crecimiento o fármacos en respuesta a señales de cicatrización como cambios de pH, enzimas o estrés mecánico. Estos materiales pueden modular la inflamación, estimular la osteogénesis o prevenir infecciones en etapas precisas de la cicatrización. Al adaptar sus propiedades con el tiempo, los biomateriales inteligentes fomentan una integración fluida y reducen complicaciones como el rechazo del injerto o infecciones. Esta innovación representa un avance hacia la regeneración ósea controlada y personalizada, asegurando que los materiales trabajen en armonía con los mecanismos naturales de reparación del cuerpo.
La ingeniería de tejidos combina andamios, células y moléculas señalizadoras para crear sustitutos óseos vivos. Las técnicas incluyen sembrar injertos con células madre o células osteoprogenitoras para mejorar la regeneración. Los biorreactores y los sistemas de cultivo 3D mejoran la viabilidad y función celular antes de la implantación. Estos enfoques buscan superar las limitaciones de los injertos convencionales proporcionando tejido vivo y biológicamente activo capaz de remodelar y reparar defectos complejos. Los ensayos clínicos iniciales muestran resultados prometedores en aplicaciones craneofaciales y dentales, anticipando un futuro en el que los injertos óseos diseñados podrían reemplazar los materiales tradicionales.
Las células madre, especialmente las células madre mesenquimales (MSCs) provenientes de médula ósea o tejido adiposo, se integran en los andamios de injerto para potenciar la osteogénesis. Estas células se diferencian en osteoblastos, secretan factores de crecimiento y modulan las respuestas inmunitarias, mejorando la regeneración ósea. Los injertos sembrados con células madre pueden prepararse en la clínica o en laboratorios especializados y combinarse con biomateriales como hidrogeles o cerámicas para su implantación. Este enfoque muestra potencial para tratar defectos grandes o comprometidos, acelerar la cicatrización y mejorar la previsibilidad del injerto, aunque persisten desafíos regulatorios y de costos para su uso clínico generalizado.
Las tecnologías avanzadas de andamios proporcionan un marco para el crecimiento de nuevo tejido, imitando la compleja arquitectura y propiedades mecánicas del hueso. Las innovaciones incluyen polímeros biodegradables, cerámicas compuestas e hidrogeles con porosidad y resistencia ajustables. Los andamios pueden entregar células, factores de crecimiento o fármacos de manera controlada, apoyando la regeneración ósea progresiva. Su capacidad para guiar la organización tisular y la vascularización los convierte en clave para la ingeniería de defectos grandes o irregulares. A medida que avanza la investigación, la tecnología de andamios promete soluciones de injerto más efectivas, personalizables y menos invasivas que mejoren los resultados de los pacientes y reduzcan el tiempo de recuperación.
Las tasas de éxito de los injertos óseos en Turquía son comparables con los estándares globales, con muchas clínicas reportando alta supervivencia de implantes y satisfacción del paciente. Los autoinjertos generalmente tienen el mayor éxito debido a su compatibilidad natural, seguidos de cerca por los aloinjertos y xenoinjertos, que funcionan bien cuando se procesan adecuadamente. Los injertos sintéticos también muestran resultados prometedores, especialmente cuando se combinan con biológicos. Los centros dentales turcos utilizan protocolos avanzados de imagen y seguimiento para monitorear la cicatrización y la integración. En general, las tasas de éxito a menudo superan el 90%, reflejando la alta calidad de atención y experiencia disponible en el país.
En Turquía, los autoinjertos muestran tasas de éxito del 95% o más debido a sus propiedades osteogénicas. Los aloinjertos suelen alcanzar entre el 85 y el 90%, beneficiándose de un procesamiento y esterilización exhaustivos. Los xenoinjertos tienen tasas de éxito alrededor del 85%, especialmente cuando se combinan con factores de crecimiento. Los materiales sintéticos tienen un éxito variable, pero pueden alcanzar entre el 80 y el 90% cuando se usan en casos adecuados. Las clínicas enfatizan la selección cuidadosa del paciente y la técnica quirúrgica para optimizar los resultados. Estas cifras se alinean con los datos internacionales, asegurando que los pacientes reciban un tratamiento efectivo independientemente del tipo de injerto elegido.
Las clínicas dentales turcas emplean tecnologías digitales modernas, incluidas exploraciones CBCT 3D y evaluaciones clínicas, para monitorear la integración del injerto óseo. Las citas de seguimiento regulares evalúan la densidad ósea, el volumen y la estabilidad del implante mediante radiografías y sondaje clínico. Muchos centros mantienen registros detallados de los pacientes y participan en registros para seguir el éxito a largo plazo y las complicaciones. Este enfoque sistemático permite a los clínicos personalizar los planes de tratamiento y mejorar los protocolos, contribuyendo a tasas de éxito consistentemente altas en todo el país.
Las altas tasas de éxito en Turquía se deben a cirujanos experimentados, tecnología avanzada y adherencia a los protocolos internacionales. El uso de materiales modernos de injerto combinados con biológicos como PRF mejora la cicatrización. La educación del paciente, el control estricto de infecciones y la selección cuidadosa de casos mejoran aún más los resultados. Las clínicas turcas suelen integrar equipos multidisciplinarios, asegurando una atención integral desde el diagnóstico hasta el seguimiento. El equilibrio entre atención de calidad y asequibilidad atrae a los pacientes y fomenta resultados óptimos.
Turquía gana popularidad gracias a su combinación de profesionales dentales expertos, precios asequibles y tecnología de vanguardia. Muchas clínicas ofrecen planes de tratamiento personalizados en instalaciones modernas con acreditación internacional. La ubicación estratégica del país y su infraestructura turística facilitan los viajes, combinando la atención médica con la recuperación en un entorno cómodo. Además, el fuerte enfoque de Turquía en la educación dental y la innovación asegura que los pacientes reciban los últimos avances en técnicas de injerto óseo.
Los cirujanos dentales turcos suelen formarse internacionalmente y son expertos en toda la gama de técnicas de injerto óseo, desde autoinjertos hasta materiales sintéticos y compuestos complejos. Muchos tienen especializaciones en cirugía oral, periodoncia e implantología. Su experiencia con grandes volúmenes de pacientes contribuye a la competencia quirúrgica y a tratamientos eficientes. El desarrollo profesional continuo asegura familiaridad con tecnologías emergentes y protocolos, beneficiando a los pacientes que buscan soluciones avanzadas de regeneración ósea.
Turquía ofrece precios significativamente más bajos para injertos óseos e implantes dentales en comparación con Europa Occidental y EE. UU., a menudo entre un 40 y un 60% menos. Esta asequibilidad no compromete la calidad, ya que las clínicas mantienen estándares estrictos y utilizan materiales confiables. Los costos operativos más bajos y los mercados competitivos ayudan a mantener los precios accesibles, atrayendo a pacientes internacionales que buscan valor sin sacrificar resultados. La transparencia en los precios y los paquetes de tratamiento combinados aumentan la confianza y satisfacción del paciente.
Muchas clínicas dentales turcas cumplen con estándares internacionales como la certificación ISO y cumplen con las regulaciones de dispositivos médicos de la UE. Las instalaciones a menudo participan en programas de acreditación globales como JCI o tienen membresías en asociaciones dentales internacionales. Los estrictos protocolos de esterilización, el uso de materiales aprobados por la FDA o CE y las prácticas clínicas basadas en evidencia garantizan la seguridad del paciente. Las auditorías regulares y los programas de educación continua mantienen altos niveles de atención, contribuyendo a la reputación de Turquía como un destino confiable para injertos óseos dentales.
[sc_fs_multi_faq headline-0=”h3″ question-0=”¿Qué tipo de injerto óseo se cura más rápido?” answer-0=”Los autoinjertos (el propio hueso del paciente) generalmente se curan más rápido.” image-0=”” headline-1=”h3″ question-1=”¿Existen riesgos asociados con el uso de hueso de donante?” answer-1=”Sí, los riesgos incluyen infección y reacción inmune, pero son raros.” image-1=”” headline-2=”h3″ question-2=”¿Cuánto cuesta cada tipo de injerto óseo en Turquía?” answer-2=”Los costos varían ampliamente; los autoinjertos suelen ser más caros debido a la cirugía, mientras que los aloinjertos y los injertos sintéticos generalmente son más baratos.” image-2=”” headline-3=”h3″ question-3=”¿Pueden fallar los injertos óseos y cuáles son las señales de advertencia?” answer-3=”Sí, las señales de fallo incluyen dolor, hinchazón, infección y movilidad del injerto.” image-3=”” headline-4=”h3″ question-4=”¿Cuánto tiempo deben esperar los pacientes entre el injerto y la colocación del implante?” answer-4=”Generalmente de 3 a 6 meses, dependiendo del tipo de injerto y la cicatrización.” image-4=”” headline-5=”h3″ question-5=”¿Qué cuidados postoperatorios se requieren para los diferentes tipos de injerto?” answer-5=”El cuidado incluye higiene oral, evitar presión en el sitio y seguir las instrucciones de medicación.” image-5=”” headline-6=”h3″ question-6=”¿Existen restricciones dietéticas después de los procedimientos de injerto óseo?” answer-6=”Sí, alimentos blandos y evitar alimentos calientes o duros durante varias semanas.” image-6=”” headline-7=”h3″ question-7=”¿Cómo pueden los pacientes saber si su injerto óseo está sanando correctamente?” answer-7=”Por la ausencia de dolor, hinchazón y seguimiento con radiografías y revisiones del dentista.” image-7=”” headline-8=”h3″ question-8=”¿Qué ocurre si el cuerpo del paciente rechaza el injerto óseo?” answer-8=”El injerto puede fallar y requerir extracción o reemplazo.” image-8=”” headline-9=”h3″ question-9=”¿Se pueden combinar los injertos óseos con procedimientos de elevación del seno?” answer-9=”Sí, comúnmente se combinan.” image-9=”” headline-10=”h3″ question-10=”¿Cómo afectan los diferentes tipos de injerto el cronograma de los implantes dentales?” answer-10=”Los autoinjertos generalmente acortan el tiempo; los sintéticos/aloinjertos pueden tardar más.” image-10=”” headline-11=”h3″ question-11=”¿Cuáles son las limitaciones de edad para los diferentes tipos de injerto óseo?” answer-11=”Normalmente adecuados para adultos; las placas de crecimiento de los niños pueden afectar el momento.” image-11=”” headline-12=”h3″ question-12=”¿Cómo afectan los medicamentos al éxito de la cicatrización del injerto óseo?” answer-12=”Ciertos fármacos (p. ej., esteroides, bisfosfonatos) pueden ralentizar la cicatrización.” image-12=”” headline-13=”h3″ question-13=”¿Se pueden realizar injertos óseos solo con anestesia local?” answer-13=”Sí, a menudo la anestesia local es suficiente.” image-13=”” headline-14=”h3″ question-14=”¿Cuáles son las señales de que podría ser necesario un injerto adicional?” answer-14=”Pérdida ósea persistente, volumen óseo insuficiente en imágenes o inestabilidad del implante.” image-14=”” headline-15=”h3″ question-15=”¿Cómo afectan los diferentes tipos de injerto al resultado estético final?” answer-15=”Los autoinjertos generalmente producen los mejores resultados estéticos y funcionales.” image-15=”” headline-16=”h3″ question-16=”¿Pueden los pacientes elegir su tipo de material de injerto óseo preferido?” answer-16=”Los pacientes pueden discutir opciones, pero la elección depende de factores clínicos.” image-16=”” headline-17=”h3″ question-17=”¿Qué citas de seguimiento son necesarias después del injerto óseo?” answer-17=”Controles regulares para evaluar la cicatrización, generalmente cada pocas semanas o meses.” image-17=”” headline-18=”h3″ question-18=”¿Cómo afectan los diferentes climas a la cicatrización del injerto óseo?” answer-18=”El clima tiene un impacto directo mínimo, pero puede influir en los riesgos de infección y la comodidad del paciente.” image-18=”” headline-19=”h3″ question-19=”¿Qué situaciones de emergencia requieren atención inmediata después del injerto?” answer-19=”Dolor intenso, sangrado excesivo, hinchazón, fiebre o signos de infección.” image-19=”” count=”20″ html=”true” css_class=””]

El Dr. Faisal Kayali cuenta con más de 7 años de experiencia clínica y actualmente forma parte del equipo médico de Vitrin Clinic.