

Tabla de contenidos
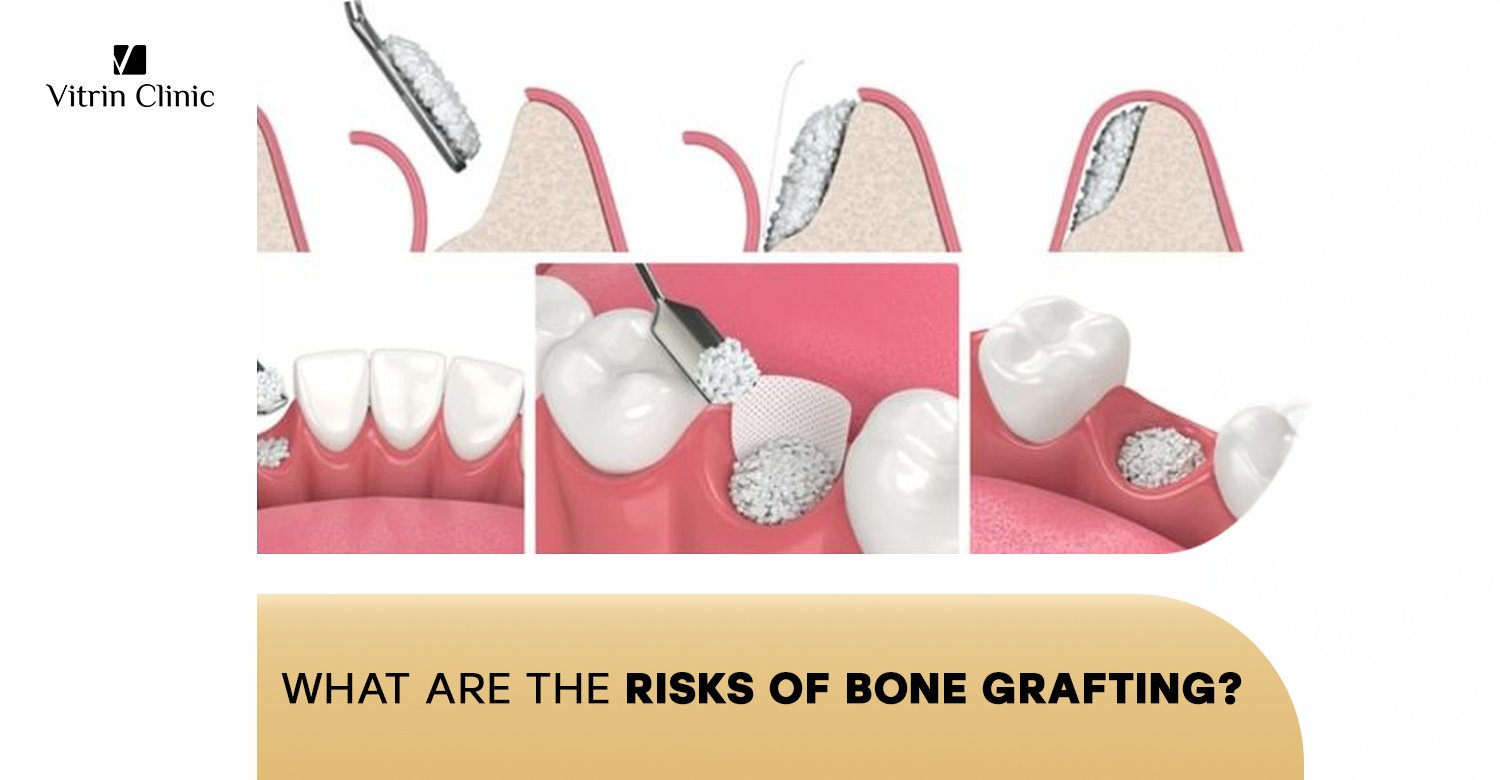
La gran mayoría de los procedimientos de injerto óseo se completan sin problemas, pero, como cualquier procedimiento quirúrgico, existen riesgos comunes. Estos suelen ser leves y temporales, pero es importante que los pacientes los conozcan antes de someterse a la cirugía. Los problemas más comunes incluyen hinchazón localizada, moretones y cierto grado de dolor postoperatorio. Otra preocupación frecuente es la fiebre leve, que es una respuesta inmune normal al trauma quirúrgico, pero que puede resultar alarmante si no se espera.
Durante el procedimiento en sí, pueden surgir algunas complicaciones inmediatas, aunque son raras. Generalmente, el equipo quirúrgico las maneja a medida que ocurren, minimizando cualquier efecto a largo plazo. Una preocupación importante para muchos es la posibilidad de sangrado excesivo, razón por la cual su cirujano revisará su historial médico, especialmente si está tomando anticoagulantes. El daño a los nervios es otro riesgo potencial, aunque muy infrecuente, que puede resultar en entumecimiento temporal o, en casos extremadamente raros, permanente.
El sangrado excesivo durante un procedimiento de injerto óseo no es frecuente. Los cirujanos toman precauciones meticulosas para asegurar que los vasos sanguíneos se manejen adecuadamente y minimizar la pérdida de sangre durante toda la operación. Para los pacientes que toman medicamentos anticoagulantes, el médico normalmente les indicará suspenderlos unos días antes de la cirugía para reducir este riesgo. La experiencia del cirujano y la técnica cuidadosa son clave para prevenir este problema, haciendo que el sangrado significativo sea un evento raro.
El daño a los nervios durante el injerto óseo es una complicación rara que ocurre principalmente cuando el sitio quirúrgico está en proximidad a un nervio principal, como el nervio alveolar inferior en la mandíbula inferior. La causa suele ser un trauma accidental al nervio durante el taladrado o la manipulación del hueso mandibular. La mayoría de los problemas relacionados con los nervios son temporales y se resuelven por sí solos.
Las complicaciones de la anestesia, aunque poco comunes, son un riesgo en cualquier procedimiento quirúrgico. Pueden variar desde efectos secundarios menores como náuseas o mareos hasta problemas más graves que pongan en riesgo la vida, aunque estos últimos son extremadamente raros con los protocolos de anestesia modernos. Los pacientes con condiciones preexistentes como problemas cardíacos o pulmonares tienen un riesgo ligeramente mayor, por lo que una evaluación médica exhaustiva es una parte obligatoria del proceso preoperatorio.
Una vez completada la cirugía, el enfoque se centra en manejar los riesgos postoperatorios, que son mucho más comunes que las complicaciones quirúrgicas inmediatas. Estos incluyen dolor, hinchazón y moretones, todos los cuales son parte normal de la respuesta de curación del cuerpo. Aunque la mayoría de estos síntomas son temporales y manejables, es crucial saber qué buscar que pueda indicar un problema. También es común una fiebre leve durante las primeras 24-48 horas. Lo más importante es seguir las instrucciones de cuidado posterior de su cirujano al pie de la letra para minimizar los riesgos del injerto óseo y garantizar una recuperación sin contratiempos.
El dolor postquirúrgico por un injerto óseo generalmente dura los primeros días después del procedimiento. Suele ser más intenso durante las primeras 24 a 48 horas y luego disminuir gradualmente. Su cirujano le prescribirá medicamentos para ayudar a manejar este malestar, y muchos pacientes encuentran que los analgésicos de venta libre son suficientes después del período inicial.
La hinchazón normal después de un injerto óseo suele alcanzar su punto máximo dentro de 2 a 3 días y luego comienza a disminuir. Sin embargo, la hinchazón anormal puede ser señal de un problema, especialmente si es grave, se extiende más allá del área quirúrgica inmediata, o se acompaña de aumento del dolor y enrojecimiento. Esto podría indicar una infección o un hematoma.
Los moretones alrededor del sitio quirúrgico son un efecto secundario muy común y normal del injerto óseo. Son el resultado de sangrado bajo la piel y generalmente aparecen como una decoloración azul o morada que se desvanece a amarillo o verde con el tiempo. Debe preocuparse si los moretones son graves, se extienden rápidamente, o se acompañan de otros signos de complicación, como fiebre alta o pus. Los moretones normales generalmente desaparecen en 1 a 2 semanas.
Si ha recibido un injerto óseo dental, es importante vigilar los síntomas que pueden indicar infección o fallo del injerto. Las principales señales de advertencia incluyen:
Consejo: Contacte a su dentista o cirujano oral de inmediato si nota alguno de estos síntomas para prevenir complicaciones.
Durante la primera semana de recuperación, esté atento a señales sutiles de advertencia, como:
Consejo práctico: Si nota alguna de estas señales, contacte de inmediato a su cirujano oral o dentista para evitar que la infección progrese.
Causas de las infecciones bacterianas en los injertos óseos
Varios factores pueden permitir que las bacterias entren en el sitio del injerto y causen infección, incluyendo:
Consejo de prevención: Mantener una higiene oral estricta, seguir cuidadosamente el cuidado postoperatorio y asistir a revisiones regulares con su dentista o cirujano son claves para reducir el riesgo de infección.
Si no se tratan, las infecciones del injerto óseo pueden volverse muy graves. Pueden provocar el fracaso completo del injerto, requiriendo la eliminación del material injertado y un nuevo procedimiento. En casos graves, la infección puede extenderse a otras partes del hueso de la mandíbula o incluso al torrente sanguíneo, provocando una infección sistémica (sepsis), que es una emergencia médica. Por ello, es fundamental contactar a su cirujano inmediatamente si sospecha una infección.
El rechazo del injerto óseo es una complicación seria y temida, pero extremadamente rara, especialmente con materiales modernos de injerto. El rechazo ocurre cuando el sistema inmunológico del cuerpo reconoce el material injertado como un invasor extranjero y lo ataca, impidiendo que se integre con el hueso existente. Esto ocurre más a menudo con injertos alogénicos (hueso de cadáver) o xenogénicos (hueso de animal), ya que el cuerpo puede reaccionar a las proteínas del material donante.
El rechazo del injerto óseo puede presentarse como dolor continuo, hinchazón, enrojecimiento o sensibilidad que persiste más allá del período normal de cicatrización. El injerto puede sentirse suelto, expuesto o no integrarse con el hueso circundante. A diferencia de una infección, estos síntomas no mejoran con antibióticos y a menudo requieren la eliminación del injerto.
El rechazo del injerto óseo es extremadamente raro porque los aloinjertos y xenoinjertos modernos se procesan para eliminar las células que desencadenan la respuesta inmune. Los autoinjertos, que utilizan su propio hueso, tienen prácticamente cero riesgo de rechazo. Esto hace que el fracaso del injerto debido al rechazo sea una preocupación poco común en procedimientos dentales y quirúrgicos.
Las reacciones alérgicas a los materiales de injerto óseo son muy poco comunes, ya que la mayoría de los injertos se tratan para eliminar las proteínas que podrían causar sensibilidad. En casos raros, los pacientes pueden reaccionar a otros componentes como membranas barrera o materiales de fijación. Tales reacciones pueden causar inflamación e hinchazón, lo que puede comprometer la estabilidad del injerto.
El fracaso del injerto óseo es el riesgo a largo plazo más común y puede ser causado por una combinación de factores. El más significativo de ellos es la mala irrigación sanguínea del sitio del injerto, esencial para que el nuevo hueso crezca e integre. Otros factores incluyen la salud general del paciente, ciertos medicamentos y un cuidado postoperatorio deficiente. Comprender qué puede causar el fracaso de un injerto es clave para evitar este resultado.
La mala irrigación sanguínea es una de las principales causas del fracaso del injerto óseo. El nuevo material óseo, ya sea de un donante o de su propio cuerpo, necesita un flujo sanguíneo abundante para suministrar el oxígeno y los nutrientes necesarios para el crecimiento e integración celular. Si la irrigación es insuficiente, el injerto no podrá “tomar”, y el nuevo hueso no se formará, lo que lleva a un fracaso del injerto dental. Este es un riesgo principal de la injertología ósea.
La edad del paciente puede desempeñar un papel significativo en el fracaso del injerto óseo. Aunque la edad por sí sola no impide un injerto exitoso, los pacientes mayores a menudo tienen un proceso de curación más lento y una mayor probabilidad de tener condiciones médicas subyacentes como diabetes, osteoporosis o enfermedades cardiovasculares, todas las cuales pueden afectar la cicatrización ósea. Por lo tanto, un chequeo de salud completo es esencial para los pacientes mayores que consideran injertos óseos.
Sí, fumar tiene un impacto profundo y negativo en las tasas de éxito del injerto óseo. ¿Qué efecto tiene el tabaquismo en los injertos óseos? La nicotina y el monóxido de carbono del humo del tabaco restringen el flujo sanguíneo y el oxígeno al sitio quirúrgico, dificultando significativamente la capacidad del cuerpo para sanar e integrar el nuevo hueso. Los fumadores tienen una tasa de fracaso del injerto mucho mayor, y muchos cirujanos se niegan a realizar el procedimiento en pacientes que no dejan de fumar durante un período antes y después de la cirugía.
Incluso si un injerto óseo no falla por completo, la integración ósea incompleta aún puede ser un riesgo significativo para los injertos óseos destinados a implantes dentales. Esto significa que, aunque el injerto no sea rechazado, no se fusiona completamente con el hueso nativo, lo que lleva a una base más débil de la deseada para el implante dental final. Esto puede resultar en inestabilidad del implante y la necesidad de procedimientos correctivos futuros.
La integración completa de un injerto óseo, un proceso conocido como osteointegración, generalmente toma un período de 4 a 9 meses, aunque esto puede variar según el tipo de injerto y la tasa de curación del paciente individual. Durante este tiempo, las células óseas naturales del cuerpo crecen dentro y alrededor del material del injerto, transformándolo en hueso nuevo y vivo. Apresurar el proceso puede llevar a un problema significativo con el injerto óseo.
Cuando los injertos óseos no se integran correctamente, el hueso puede ser demasiado blando o débil para soportar un implante dental. Esto puede llevar a que el implante no se fije, se afloje o incluso falle por completo. Esta es una de las principales razones por las que los cirujanos esperan varios meses antes de colocar el implante dental. Los riesgos potenciales de recibir un injerto óseo que no se integra correctamente pueden implicar cirugía adicional y costos mayores.
Absolutamente. La mala higiene bucal es una de las principales causas prevenibles de complicaciones y fracaso de los injertos óseos. Las bacterias de la placa y los restos de comida pueden entrar fácilmente en el sitio quirúrgico, provocando una infección que compromete el injerto. Esto es un signo común de fallo del injerto óseo dental y puede destruir completamente el nuevo hueso antes de que tenga la oportunidad de sanar.
El tipo de material del injerto óseo utilizado también juega un papel significativo en los riesgos y resultados específicos. Los tipos más comunes son autólogos, alogénicos y sintéticos. Cada uno tiene su propio conjunto de ventajas y desventajas, que pueden influir en la elección del material del injerto para un procedimiento específico. Una comprensión clara de los riesgos asociados con cada tipo es esencial tanto para el cirujano como para el paciente.
Los injertos óseos autólogos, donde el hueso se toma del propio cuerpo del paciente, se consideran el estándar de oro porque tienen el menor riesgo de rechazo. Sin embargo, el procedimiento conlleva su propio conjunto único de riesgos, principalmente relacionados con el sitio quirúrgico secundario del que se extrae el hueso.
Las principales complicaciones de los injertos óseos autólogos ocurren en el sitio del donante, que a menudo es la barbilla, la cadera o la tibia. Estas pueden incluir dolor, infección, daño nervioso y un mayor riesgo de fractura si se extrae una gran cantidad de hueso. El sitio del donante también puede ser fuente de dolor postoperatorio significativo y un período de recuperación más largo.
El proceso de recuperación del sitio del donante a menudo puede ser más doloroso que el propio injerto dental. El nivel de dolor varía según el lugar de extracción del hueso. Por ejemplo, los sitios de donante en la cadera son conocidos por ser bastante dolorosos y pueden limitar la movilidad durante varios días hasta una semana. Esto es una parte clave del debate sobre las ventajas y desventajas de los injertos óseos de cadáver, ya que estos eliminan la necesidad de un segundo sitio quirúrgico.
Una de las principales limitaciones de usar el propio hueso del paciente es la cantidad limitada de hueso disponible. Esto dificulta su uso en procedimientos de injerto más grandes. La segunda limitación es la necesidad de una cirugía adicional, que conlleva su propio conjunto de riesgos y un proceso de recuperación más complejo. Los riesgos potenciales de recibir un injerto de tu propio hueso deben sopesarse frente a su alta tasa de éxito.
Los injertos óseos alogénicos, que utilizan hueso de un donante fallecido, son muy comunes en procedimientos de injertos óseos. Aunque eliminan la necesidad de un segundo sitio quirúrgico, conllevan un conjunto de riesgos que son diferentes de los injertos autólogos.
El riesgo de transmisión de enfermedades a partir del tejido del donante es extremadamente bajo, pero no es cero. El tejido del donante se somete a rigurosos exámenes y esterilización para eliminar cualquier patógeno potencial, incluidos virus como el VIH y la hepatitis. Aunque la posibilidad de una infección grave es casi despreciable, sigue siendo un riesgo que se debe considerar. ¿Asustado de recibir un injerto óseo? Esta es una preocupación comprensible.
Los injertos alogénicos se examinan para garantizar la seguridad mediante un proceso estricto que incluye la revisión del historial de salud del donante, pruebas de sangre para enfermedades infecciosas y procesamiento del tejido para eliminar todas las células que podrían portar enfermedades o desencadenar una respuesta inmune. Este enfoque multicapa hace que el tejido sea muy seguro y es una de las razones principales por las que los injertos óseos son seguros.
Como se mencionó anteriormente, las reacciones inmunitarias a los injertos óseos alogénicos son extremadamente raras. El hueso se procesa para eliminar toda la materia celular y proteica que podría ser reconocida por el sistema inmunológico del cuerpo. Sin embargo, en algunos casos aislados, puede ocurrir una reacción, lo que conduce a un problema o fallo del injerto. Los síntomas de rechazo de injertos de hueso de cadáver son muy raros.
Los injertos óseos sintéticos, hechos de materiales como fosfato de calcio o cerámica, ofrecen una buena alternativa a los autoinjertos y aloinjertos. Eliminan los riesgos asociados con un segundo sitio quirúrgico y los riesgos remotos de transmisión de enfermedades. Sin embargo, no están exentos de problemas potenciales.
Los materiales sintéticos están diseñados para imitar las propiedades del hueso natural, pero no son iguales. Actúan como un andamiaje para que el hueso natural del cuerpo crezca, pero no contienen las células vivas ni los factores de crecimiento presentes en los autoinjertos. Esto puede llevar a un proceso de integración más lento y menos predecible.
Los efectos a largo plazo de los sustitutos óseos sintéticos aún se están estudiando, pero generalmente se consideran seguros. Algunos materiales están diseñados para ser absorbidos por el cuerpo a medida que crece el hueso nuevo, mientras que otros están diseñados para permanecer de forma permanente. Existe el riesgo de que el material no se absorba completamente o que no se integre tan bien como un hueso natural.
Sí, en algunos casos raros, los injertos sintéticos pueden causar una reacción de cuerpo extraño. Esto ocurre cuando el sistema inmunológico del cuerpo detecta el material sintético e intenta aislarlo o eliminarlo, lo que provoca inflamación e integración incompleta. Este es un riesgo potencial de los injertos óseos a considerar, aunque es infrecuente.
La salud general de un paciente y las condiciones médicas preexistentes pueden tener un gran impacto en el éxito de un injerto óseo. Algunas condiciones pueden ralentizar el proceso de curación, aumentar el riesgo de infección y comprometer la capacidad del cuerpo para integrar el nuevo hueso. Es crucial que los pacientes sean honestos sobre su historial de salud.
La diabetes es una de las condiciones médicas más significativas que puede afectar las tasas de éxito de los injertos óseos. Los niveles de azúcar en sangre no controlados pueden perjudicar la capacidad del cuerpo para sanar y combatir infecciones, aumentando significativamente los riesgos del injerto óseo.
Los pacientes diabéticos deben ser monitoreados más de cerca antes y después de la cirugía. Puede que necesiten ajustar la dosis de insulina o de medicamentos para asegurar que sus niveles de azúcar en sangre estén bien controlados. También son más susceptibles a infecciones, por lo que se puede prescribir un curso de antibióticos como medida preventiva.
El control del azúcar en la sangre es crítico para la curación. Los niveles altos de azúcar pueden dañar los vasos sanguíneos, reduciendo el flujo sanguíneo al sitio quirúrgico e interfiriendo con la entrega de nutrientes y oxígeno esenciales. También puede afectar la función de los glóbulos blancos, haciendo que el cuerpo sea menos eficaz para combatir infecciones. Esto puede llevar al fracaso de un injerto óseo dental.
Los diabéticos enfrentan un riesgo significativamente mayor de infección después de cualquier procedimiento quirúrgico, incluido el injerto óseo. El alto nivel de azúcar en sangre crea un ambiente ideal para el crecimiento bacteriano y hace que el cuerpo sea menos capaz de combatir invasores.
Los pacientes con enfermedades autoinmunes, como la artritis reumatoide o el lupus, enfrentan riesgos únicos con los injertos óseos. La enfermedad en sí puede afectar la salud y la curación ósea, y los medicamentos utilizados para manejar estas condiciones también pueden ser un factor.
Muchos medicamentos utilizados para tratar enfermedades autoinmunes, especialmente corticosteroides e inmunosupresores, pueden ralentizar o afectar significativamente el proceso natural de curación ósea del cuerpo. Esto puede llevar a un período de recuperación más largo y a un mayor riesgo de fracaso del injerto.
Los pacientes con enfermedades autoinmunes requieren monitoreo adicional para asegurar que el injerto óseo esté sanando correctamente. Esto puede incluir visitas de seguimiento más frecuentes, análisis de sangre para detectar signos de inflamación y estudios de imagen para evaluar la integración del injerto.
Sí, los medicamentos inmunosupresores pueden aumentar las tasas de fracaso del injerto. Al suprimir el sistema inmunológico, pueden impedir que el cuerpo inicie las respuestas inflamatorias y de curación necesarias para una integración ósea exitosa.
Los trastornos sanguíneos también pueden representar un riesgo significativo durante los procedimientos de injerto óseo, principalmente relacionado con la capacidad del cuerpo para coagular y controlar el sangrado. Los pacientes que toman anticoagulantes también tienen un mayor riesgo de sangrado excesivo.
Para los pacientes que toman anticoagulantes, el riesgo principal es el sangrado excesivo durante y después del procedimiento. Es crucial que estos pacientes consulten con su médico de atención primaria para determinar si es seguro suspender temporalmente su medicación antes de la cirugía.
Los pacientes con trastornos de coagulación, como la hemofilia, requieren un manejo especial durante la cirugía. Esto puede incluir un enfoque en equipo con un hematólogo para administrar factores de coagulación u otras terapias que aseguren un procedimiento seguro.
Los análisis de sangre esenciales antes de la operación incluyen un hemograma completo (CBC) para detectar anemia y un recuento de plaquetas. Para los pacientes con antecedentes de sangrado o que toman anticoagulantes, un panel de coagulación es crucial para evaluar la capacidad de coagulación de la sangre.
Los riesgos del injerto óseo pueden variar según la técnica y el tipo de injerto utilizado. Los autoinjertos (usando su propio hueso) conllevan riesgo de dolor, infección o lesión nerviosa en el sitio donante. Los aloinjertos y xenoinjertos tienen un riesgo muy bajo de reacción inmune o transmisión de enfermedades, aunque estos son extremadamente raros gracias al procesamiento moderno. Además, los procedimientos complejos de injerto pueden aumentar la posibilidad de fallo del injerto, retraso en la cicatrización o daño a estructuras circundantes.
La perforación de la membrana sinusal es la complicación más común durante un procedimiento de elevación de seno. Ocurre cuando el cirujano rasga accidentalmente la membrana delicada. Si ocurre un desgarro pequeño, a menudo puede repararse con una membrana especial, pero un desgarro grande puede requerir que el procedimiento se cancele y se reprograme después de que la membrana haya sanado.
Sí, las infecciones sinusales pueden desarrollarse después del injerto óseo, especialmente después de una elevación de seno. El material del injerto puede contaminarse, lo que lleva a una infección sinusal que requiere antibióticos y, en algunos casos, drenaje quirúrgico. Este es un riesgo principal del injerto óseo en la mandíbula superior.
El aumento de la cresta es un procedimiento para aumentar la altura o el ancho del hueso de la mandíbula. Los principales riesgos son la dehiscencia del tejido blando y la exposición de la membrana, lo que puede llevar a un injerto fallido.
La dehiscencia del tejido blando es un problema significativo en los injertos óseos que ocurre cuando las encías o el tejido blando alrededor del sitio del injerto se separan, exponiendo el material óseo debajo. No es común, pero puede ocurrir si hay demasiada tensión en las encías o si el paciente no sigue las instrucciones postoperatorias.
Sí, el aumento de la cresta puede afectar los dientes adyacentes si no se realiza con meticulosidad. Existe un pequeño riesgo de daño a las raíces de los dientes cercanos o la formación de bolsas periodontales, lo que puede comprometer la salud de esos dientes.
Los errores en la técnica quirúrgica pueden comprometer la estabilidad y el éxito de un injerto óseo. Cortes inexactos, un diseño deficiente del colgajo o un manejo inapropiado de los tejidos pueden provocar sangrado, infección o movimiento del injerto. Estos errores también pueden dañar nervios o vasos sanguíneos circundantes, aumentando el dolor y prolongando la recuperación. Si el injerto no se asegura correctamente, puede no integrarse con el hueso natural, requiriendo eventualmente cirugía de revisión. Por lo tanto, la habilidad y experiencia del cirujano son críticas para minimizar estos riesgos.
La colocación incorrecta del injerto óseo impide el contacto adecuado entre el material del injerto y el hueso nativo, necesario para la integración. Esto puede causar movilidad del injerto, mala curación y eventual fracaso del injerto. Una colocación incorrecta también puede generar espacios que permitan la entrada de bacterias, aumentando el riesgo de infección. En casos graves, puede ser necesario retirar y reemplazar el injerto. La posición precisa es clave para lograr un resultado estable y funcional.
La posición incorrecta del injerto puede interrumpir el suministro de sangre, esencial para la regeneración ósea. Sin un flujo sanguíneo suficiente, el material injertado no puede recibir el oxígeno y los nutrientes necesarios para sanar y fusionarse con el hueso circundante. El contacto deficiente con el hueso nativo limita aún más la migración celular, ralentizando o impidiendo la integración. Esto puede resultar en curación retrasada, mayor dolor y una mayor probabilidad de fracaso del injerto. Una alineación adecuada asegura la mejor oportunidad para un crecimiento óseo exitoso.
Una mala planificación quirúrgica aumenta el riesgo de complicaciones antes de realizar la primera incisión. No evaluar el volumen óseo, la salud del paciente y las necesidades de injerto puede resultar en elegir la técnica o los materiales incorrectos. Este descuido puede causar injertos inestables, mala curación o la necesidad de cirugías adicionales. La planificación inadecuada también puede aumentar el tiempo del procedimiento y la pérdida de sangre. Una evaluación preoperatoria cuidadosa es crítica para evitar riesgos innecesarios y mejorar los resultados.
Los instrumentos contaminados pueden transportar bacterias al sitio quirúrgico, creando un camino directo para la infección. Incluso una pequeña cantidad de contaminación puede causar el fallo del injerto y requerir tratamiento urgente. La infección causada por herramientas contaminadas puede no responder bien a los antibióticos, aumentando el riesgo de pérdida ósea o enfermedad sistémica. Esto puede retrasar significativamente la curación y comprometer la colocación futura de implantes. Por lo tanto, la esterilización adecuada de todos los instrumentos quirúrgicos es imprescindible en los procedimientos de injerto óseo.
Una técnica estéril deficiente puede causar infecciones localizadas, infección ósea grave (osteomielitis) o sepsis potencialmente mortal. Estas pueden requerir antibióticos, drenaje quirúrgico o retirada del injerto. En casos graves, la infección puede propagarse a los tejidos circundantes o al torrente sanguíneo, poniendo en peligro la salud general. La esterilización estricta y el manejo cuidadoso de los instrumentos son fundamentales para prevenir estas complicaciones.
Un quirófano estéril evita que las bacterias contaminen el sitio del injerto. Los sistemas de aire limpio, las cortinas, batas y mascarillas estériles reducen el riesgo de infección. Incluso pequeñas fallas pueden llevar a complicaciones graves o al fallo del injerto. El control ambiental constante mejora significativamente la curación y las tasas de éxito quirúrgico.
Los cirujanos inexpertos pueden colocar mal los injertos, dañar tejidos o pasar por alto complicaciones. Esto aumenta el riesgo de infección, fallo del injerto y problemas de curación. También pueden tener dificultades para manejar sangrado inesperado o desgarros de membrana durante el procedimiento. Elegir un especialista calificado reduce considerablemente estos peligros y asegura mejores resultados a largo plazo.
Los cirujanos experimentados planifican mejor, manejan complicaciones rápidamente y tienen tasas de fallo más bajas. Su conocimiento de técnicas y anatomía asegura resultados más seguros y predecibles. Pueden adaptarse durante la cirugía a problemas inesperados, protegiendo el injerto y las estructuras circundantes. Esta experiencia contribuye directamente a una recuperación más rápida y mayores tasas de éxito.
Los cirujanos de injerto óseo deben ser cirujanos orales o periodoncistas con formación avanzada en injerto óseo. Años de experiencia quirúrgica y un sólido historial de éxito son clave para un tratamiento seguro y efectivo. Los cursos especializados en regeneración ósea e implantología brindan experiencia adicional. Los pacientes siempre deben verificar credenciales y resultados de casos anteriores antes de la cirugía.
Los pacientes pueden verificar las calificaciones del cirujano revisando sus certificaciones, observando opiniones y testimonios de otros pacientes, y preguntando sobre su experiencia con injertos óseos. Está bien tener miedo de un injerto óseo, pero elegir un cirujano altamente calificado puede brindar una gran tranquilidad.
La edad puede ralentizar la curación y regeneración natural del cuerpo, lo que puede llevar a un período de recuperación más largo después de un injerto óseo. Los pacientes mayores también tienen más probabilidades de tener condiciones crónicas que pueden complicar la cirugía y la curación. La evaluación preoperatoria cuidadosa y los planes de tratamiento personalizados ayudan a reducir estos riesgos relacionados con la edad.
Los pacientes mayores a menudo experimentan una circulación sanguínea más lenta y menor densidad ósea, lo que puede retrasar la integración del injerto. También es más probable que estén tomando medicamentos como anticoagulantes o esteroides que interfieren con la curación ósea. Estos factores hacen que la supervisión médica cercana sea esencial durante la recuperación.
A medida que las personas envejecen, la producción de nuevas células óseas disminuye y el metabolismo óseo se ralentiza. Esto significa que el injerto puede tardar más en fusionarse con el hueso existente y puede tener un riesgo ligeramente mayor de fracaso. Los cirujanos a menudo planifican cronogramas de curación más largos en adultos mayores.
Muchos adultos mayores toman múltiples prescripciones para enfermedades cardíacas, diabetes u osteoporosis, lo que puede interferir con la anestesia o la curación. Los anticoagulantes pueden aumentar el sangrado, mientras que los esteroides pueden ralentizar la regeneración ósea. Una revisión completa de la medicación antes de la cirugía es crítica para evitar interacciones dañinas.
Condiciones como la diabetes, enfermedades cardiovasculares o un sistema inmunológico debilitado aumentan el riesgo de infección y ralentizan la reparación de los tejidos. Estos problemas de salud también pueden complicar la anestesia y el cuidado postoperatorio. Los cirujanos generalmente requieren una autorización médica detallada antes de proceder con un injerto en pacientes mayores.
Los pacientes más jóvenes pueden tener mandíbulas en desarrollo, por lo que el momento es crítico para evitar interrumpir el crecimiento óseo natural. El cirujano también debe considerar cómo el injerto apoyará las necesidades dentales futuras durante décadas. La planificación temprana asegura que el injerto permanezca funcional a medida que el paciente madura.
Si la mandíbula todavía está creciendo, colocar un injerto demasiado pronto puede interferir con la formación ósea y la alineación de los dientes. Los cirujanos a menudo esperan hasta que se completen las etapas clave de crecimiento o planifican cuidadosamente la colocación del injerto para acomodar el desarrollo continuo. Esto es especialmente importante en adolescentes.
Los adultos jóvenes necesitan injertos óseos que permanezcan estables durante muchas décadas, apoyando potencialmente implantes futuros. La colocación adecuada y la integración fuerte ayudan a garantizar que el injerto dure toda la vida. Se recomienda un monitoreo dental regular para mantener la salud ósea a lo largo de los años.
Las fluctuaciones hormonales durante la pubertad o la adultez temprana pueden reducir temporalmente la densidad ósea. Esto puede ralentizar la cicatrización o requerir ajustes en el tiempo y el seguimiento. Los cirujanos suelen monitorear los factores hormonales al planificar injertos para pacientes más jóvenes.
Fumar, una dieta pobre, el consumo excesivo de alcohol y la falta de higiene oral aumentan el riesgo de infección y fracaso del injerto. Estos hábitos reducen el flujo sanguíneo y debilitan el sistema inmunológico. Se anima a los pacientes a adoptar estilos de vida más saludables antes y después de la cirugía.
Fumar reduce el suministro de oxígeno al sitio quirúrgico y ralentiza la formación de nuevo hueso. También aumenta el riesgo de infección y de mala integración del injerto. Incluso fumar ligeramente puede reducir significativamente las tasas de éxito.
La nicotina estrecha los vasos sanguíneos, limitando la entrega de oxígeno y nutrientes al injerto. El monóxido de carbono reemplaza el oxígeno en la sangre, privando a los tejidos de lo que necesitan para regenerarse. Estas toxinas juntas crean un ambiente desfavorable para la cicatrización ósea.
La mayoría de los cirujanos recomienda dejar de fumar al menos 2–4 semanas antes del procedimiento para permitir que el flujo sanguíneo y los niveles de oxígeno mejoren. La nicotina y otras toxinas pueden permanecer en el cuerpo, por lo que detenerse temprano da tiempo a los tejidos para recuperarse. También se aconseja a los pacientes permanecer libres de humo durante 3–6 meses después de la cirugía para dar al injerto la mejor oportunidad de integración exitosa. Incluso unos pocos cigarrillos durante la recuperación pueden reducir el suministro de oxígeno y aumentar el riesgo de infección.
Los estudios muestran consistentemente que los fumadores tienen el doble o incluso el triple de la tasa de fracaso en comparación con los no fumadores en el injerto óseo. La nicotina restringe los vasos sanguíneos, reduciendo los nutrientes y el oxígeno necesarios para la regeneración ósea. En algunas investigaciones, hasta el 20–30% de los injertos fallaron en fumadores, en comparación con menos del 10% en no fumadores. El tiempo de curación también es significativamente más largo, aumentando la probabilidad de infección.
Una buena nutrición proporciona los materiales necesarios para que el cuerpo forme nuevo hueso y repare el tejido blando. Las dietas ricas en proteínas, calcio, vitamina D, vitamina K y zinc ayudan a fortalecer el sistema inmunológico y acelerar la recuperación. Por el contrario, una nutrición deficiente ralentiza el crecimiento celular y aumenta el riesgo de infección o fracaso del injerto. Los cirujanos a menudo recomiendan iniciar un plan alimenticio rico en nutrientes varias semanas antes de la cirugía. Beber suficiente agua es igualmente importante, ya que la deshidratación puede reducir la circulación sanguínea en el sitio del injerto.
La vitamina D es crítica para la absorción de calcio, mientras que la vitamina K apoya la mineralización ósea adecuada. Las deficiencias de estas u otros nutrientes como calcio y magnesio pueden retrasar la cicatrización y aumentar la posibilidad de rechazo del injerto. Los niveles bajos de vitamina C también debilitan la producción de colágeno, esencial para la estructura de las encías y el hueso alrededor del injerto.
Por lo general, los pacientes se colocan en una dieta de alimentos blandos durante al menos 1–2 semanas después de la cirugía para evitar presión sobre el injerto. Alimentos como yogur, batidos, puré de verduras, huevos revueltos y batidos de proteínas son ideales durante esta fase. Los alimentos duros, crujientes o picantes pueden alterar el sitio quirúrgico y retrasar la cicatrización. También se deben evitar el alcohol y las bebidas azucaradas, ya que fomentan la inflamación y la infección. A medida que progresa la curación, el cirujano guiará sobre cuándo regresar gradualmente a una dieta normal.
Sí, la desnutrición es un factor de riesgo serio para el fracaso del injerto. Un cuerpo que carece de vitaminas esenciales, proteínas o calorías no puede formar hueso nuevo de manera eficiente ni combatir infecciones. Los pacientes con bajo peso, en recuperación de enfermedades o siguiendo dietas restrictivas son particularmente vulnerables. Los cirujanos pueden recomendar batidos de proteínas o suplementos específicos antes y después de la cirugía. Abordar la desnutrición temprano ayuda a garantizar la integración adecuada del injerto y la estabilidad a largo plazo.
Tanto el alcohol como las drogas recreativas interfieren con los procesos naturales de curación del cuerpo. El alcohol puede diluir la sangre, aumentar el sangrado durante la cirugía y debilitar el sistema inmunológico, mientras que drogas como la cocaína o la marihuana pueden reducir el flujo sanguíneo al sitio del injerto. Estas sustancias también interactúan con la anestesia y los medicamentos recetados, aumentando los riesgos quirúrgicos.
Beber alcohol en los días previos a la cirugía aumenta la probabilidad de sangrado excesivo y de formación de coágulos más lenta. El alcohol también deshidrata el cuerpo, dificultando mantener la presión arterial adecuada durante la anestesia. Después de la cirugía, el alcohol puede interferir con analgésicos o antibióticos recetados, reduciendo su efectividad. La mayoría de los cirujanos recomienda evitar el alcohol al menos una semana antes y dos semanas después del procedimiento. Los bebedores crónicos pueden requerir autorización médica adicional.
Las drogas recreativas como el cannabis, la cocaína y las anfetaminas pueden retrasar significativamente la cicatrización al restringir el flujo sanguíneo o suprimir las respuestas inmunológicas. Algunas drogas también pueden interactuar peligrosamente con la anestesia, aumentando el riesgo de complicaciones cardíacas o respiratorias durante la cirugía. Los pacientes que usan estas sustancias pueden experimentar tiempos de recuperación más largos y tasas de infección más altas.
Algunos medicamentos pueden diluir la sangre o interferir con la cicatrización ósea. La aspirina, el ibuprofeno, los anticoagulantes (como la warfarina) y algunos suplementos herbales como ginkgo o ajo a menudo deben suspenderse antes de la cirugía. Los esteroides y medicamentos para la osteoporosis también pueden ralentizar la regeneración ósea. Siempre siga las instrucciones de su cirujano antes de suspender o ajustar cualquier medicamento.
El injerto óseo puede ser físicamente y emocionalmente exigente, además de implicar costos financieros significativos. Las complicaciones pueden requerir tratamientos adicionales que el seguro no cubre completamente. Los pacientes pueden experimentar ansiedad por el resultado, frustración por los largos períodos de recuperación o temor a procedimientos adicionales.
El estrés financiero, combinado con el malestar físico de la cirugía, puede afectar el bienestar general. Una planificación cuidadosa y el apoyo a la salud mental son clave para manejar estos riesgos.
El injerto óseo suele ser un gasto de bolsillo, especialmente si se realiza para implantes dentales en lugar de por necesidad médica. Los costos pueden variar desde unos pocos cientos hasta varios miles de dólares, dependiendo del tipo de injerto, la anestesia y la ubicación. Si surgen complicaciones, las cirugías de seguimiento, los estudios de imagen y los medicamentos aumentan la factura total.
Si el injerto falla o no se integra, puede ser necesaria una cirugía de revisión para reemplazar o reconstruir el hueso. Estos procedimientos de seguimiento suelen ser más complejos y pueden extender el tiempo de recuperación varios meses. Los cirujanos pueden usar materiales alternativos para el injerto o añadir factores de crecimiento para favorecer la curación. Cada cirugía adicional incrementa los costos totales y puede implicar nuevos riesgos, como infección o daño a los nervios.
El costo de manejar complicaciones varía según la gravedad. Las infecciones menores pueden requerir solo antibióticos que cuestan unos pocos cientos de dólares, mientras que un injerto fallido que necesita revisión puede costar varios miles. La estancia hospitalaria, estudios avanzados de imagen y la anestesia pueden aumentar aún más los costos. Los pacientes deben mantener un fondo de emergencia o un plan de pago para reducir el estrés financiero si ocurren complicaciones.
Muchos planes de seguro cubren el injerto inicial, pero pueden limitar o excluir la cobertura para procedimientos repetidos. Algunas pólizas también separan las tarifas de anestesia y hospital, que podrían no reembolsarse completamente. Los pacientes deben solicitar una explicación por escrito de los beneficios y enviar una preautorización para confirmar lo que está incluido. Revisar la cobertura desde temprano previene facturas sorpresa y ayuda a planificar posibles gastos de bolsillo.
La ansiedad, el miedo al dolor y la incertidumbre sobre el resultado son desafíos emocionales comunes. Los períodos prolongados de curación pueden generar frustración, cambios de humor o incluso depresión. Algunos pacientes desarrollan fobia dental tras una experiencia de injerto difícil, lo que hace que los tratamientos futuros sean estresantes. Buscar consejería profesional o unirse a un grupo de apoyo puede proporcionar estrategias de afrontamiento valiosas.
La recuperación puede durar de tres a seis meses o más, lo que requiere paciencia y resiliencia emocional. Establecer pequeños hitos, como registrar la reducción del dolor o la mejora de la dieta, puede ayudar a mantener la motivación. Muchos pacientes se benefician de prácticas de atención plena, ejercicios suaves o terapia profesional. Mantener contacto regular con el equipo quirúrgico proporciona tranquilidad y orientación durante todo el proceso.
Los pacientes pueden acceder a apoyo a través de terapeutas, consejeros de salud mental o comunidades de recuperación dental en línea. Algunas clínicas dentales también ofrecen coordinadores de pacientes que ayudan a monitorear el bienestar emocional. Las sesiones de consejería por video están disponibles para quienes prefieren privacidad o no pueden asistir en persona. El cuidado temprano de la salud mental puede prevenir que la ansiedad se vuelva abrumadora.
La ansiedad es extremadamente común, especialmente para pacientes que se someten a cirugía dental por primera vez. El miedo al dolor, a las complicaciones o al fracaso del implante puede ser abrumador. Aprender sobre el procedimiento, hacer preguntas y trabajar con un cirujano experimentado ayuda a reducir la preocupación. En algunos casos, se pueden recomendar medicamentos para sedación o relajación para mantener la calma del paciente.
La planificación preoperatoria integral es clave para reducir riesgos. Los cirujanos suelen recomendar análisis de sangre, limpiezas dentales y estudios de imagen para evaluar la calidad del hueso. También se puede aconsejar a los pacientes dejar de fumar, mejorar la nutrición y controlar enfermedades crónicas antes de la cirugía. Estos pasos aseguran que el cuerpo esté en las mejores condiciones posibles para la curación.
Los análisis de sangre verifican infecciones, deficiencias de vitaminas y problemas de coagulación. Las radiografías o tomografías evalúan la densidad ósea y el sitio exacto del injerto. Una revisión de la salud cardíaca y pulmonar asegura que el paciente pueda someterse a la anestesia de manera segura. Cualquier resultado anormal puede llevar a ajustes en el plan quirúrgico o retrasos temporales en el tratamiento.
Seguir una dieta rica en frutas, verduras y proteínas magras fortalece el sistema inmunológico y promueve la cicatrización ósea. Dormir lo suficiente, manejar el estrés y mantenerse bien hidratado son igualmente importantes. Los pacientes con enfermedades crónicas como la diabetes deben trabajar con su médico para lograr niveles estables de glucosa antes de la cirugía. Algunos cirujanos pueden recomendar suplementos de vitaminas o minerales si se detectan deficiencias.
Los anticoagulantes, ciertos antiinflamatorios y suplementos herbales como ginseng o aceite de pescado pueden necesitar suspenderse temporalmente. Estas sustancias aumentan el riesgo de sangrado y pueden complicar la anestesia. Los pacientes nunca deben suspender los medicamentos por su cuenta; todos los cambios deben ser supervisados por el cirujano o el médico que los recetó. Se proporcionará un calendario personalizado para garantizar un tiempo seguro.
La higiene oral estricta, los enjuagues bucales prescritos y una dieta blanda son esenciales después de la cirugía. Los pacientes deben evitar fumar, el alcohol y actividades extenuantes durante varias semanas. Las visitas de seguimiento permiten la detección temprana de infecciones o mala integración del injerto. Dormir con la cabeza elevada y usar compresas de hielo puede reducir la hinchazón y el malestar.
El dolor y la hinchazón son normales durante los primeros días, pero pueden manejarse con compresas de hielo, analgésicos recetados y antiinflamatorios de venta libre (si el cirujano los aprueba). Elevar la cabeza durante el descanso ayuda a drenar líquidos y reduce la hinchazón. Cualquier aumento repentino del dolor o sangrado debe informarse de inmediato. Los enjuagues suaves con solución salina también pueden aliviar el sitio quirúrgico sin afectar el injerto.
Fiebre alta, dolor intenso o en aumento, sangrado persistente o pus alrededor del sitio del injerto son señales de advertencia de infección. El entumecimiento, dificultad para respirar o hinchazón descontrolada también requieren evaluación urgente. El tratamiento rápido puede prevenir el fracaso del injerto y reducir la necesidad de cirugía de revisión.
La mayoría de los pacientes sigue una dieta blanda durante 1–2 semanas, pero los injertos grandes o complejos pueden requerir más tiempo. Los alimentos deben ser fáciles de masticar y ricos en nutrientes para apoyar la cicatrización. La reintroducción gradual de alimentos más duros solo debe ocurrir una vez que el cirujano confirme la estabilidad ósea suficiente. Masticar del lado opuesto de la boca protege el injerto durante la recuperación temprana.
Las visitas regulares de seguimiento son esenciales para monitorear la cicatrización, detectar infecciones y asegurar la integración adecuada del injerto. Estas citas permiten al cirujano ajustar los medicamentos o recomendar estudios de imagen adicionales si es necesario. La intervención temprana durante estas visitas puede prevenir que pequeños problemas se conviertan en complicaciones graves.
Los controles iniciales suelen realizarse entre 3 y 7 días después de la cirugía, seguidos de visitas a las dos semanas, un mes y varios meses postoperatorios. Los casos más complejos pueden requerir estudios de imagen adicionales y un monitoreo más cercano. Los pacientes con condiciones crónicas de salud también pueden programarse para evaluaciones más frecuentes.
Las radiografías dentales, las imágenes panorámicas y los escáneres CT muestran qué tan bien se está uniendo el injerto con el hueso natural. La imagen 3D avanzada puede detectar pequeños cambios en la densidad ósea y el crecimiento a lo largo del tiempo. Estos estudios ayudan al cirujano a decidir cuándo es seguro proceder con implantes u otros tratamientos adicionales.
La mayoría de los pacientes pueden reanudar actividades ligeras como caminar o trabajar en el escritorio dentro de 1–2 días, pero el ejercicio intenso o levantar objetos pesados debe esperar 2–4 semanas. Masticar alimentos duros o usar el sitio del injerto generalmente se evita durante 4–6 semanas o hasta que el cirujano confirme la cicatrización. El tiempo de recuperación puede ser más largo para los fumadores o pacientes con problemas de salud, por lo que siempre se deben seguir las instrucciones específicas de su cirujano.
[sc_fs_multi_faq headline-0=”h3″ question-0=”¿Cuál es el riesgo más grave de un injerto óseo?” answer-0=”La infección grave o el fracaso total del injerto es el riesgo más grave, lo que puede llevar a la extracción del injerto y a una cirugía repetida.” image-0=”” headline-1=”h3″ question-1=”¿Con qué frecuencia ocurren infecciones en injertos óseos?” answer-1=”Las infecciones son poco comunes, afectando aproximadamente al 1–5 % de los casos cuando se sigue una correcta esterilización y cuidado posterior.” image-1=”” headline-2=”h3″ question-2=”¿Pueden los injertos óseos causar cáncer?” answer-2=”No, los injertos óseos no causan cáncer; los materiales utilizados son biocompatibles y bien estudiados.” image-2=”” headline-3=”h3″ question-3=”¿Qué sucede si mi cuerpo rechaza el injerto óseo?” answer-3=”El rechazo es raro, pero puede causar dolor, hinchazón y fracaso del injerto, requiriendo extracción o revisión.” image-3=”” headline-4=”h3″ question-4=”¿Es más riesgoso el injerto óseo para los fumadores?” answer-4=”Sí, fumar reduce el flujo sanguíneo y duplica el riesgo de infección, cicatrización tardía y fracaso del injerto.” image-4=”” headline-5=”h3″ question-5=”¿Cuánto duran los riesgos del injerto óseo?” answer-5=”La mayoría de los riesgos son más altos durante las primeras 2–6 semanas, aunque la integración completa tarda varios meses.” image-5=”” headline-6=”h3″ question-6=”¿Puedo prevenir complicaciones del injerto óseo?” answer-6=”Sí — deje de fumar, siga las instrucciones de cuidado posterior, lleve una dieta saludable y asista a todas las visitas de seguimiento.” image-6=”” headline-7=”h3″ question-7=”¿Cuáles son las señales de advertencia de fallo del injerto óseo?” answer-7=”Dolor persistente, hinchazón, sangrado, pus o implantes sueltos son señales de advertencia clave.” image-7=”” headline-8=”h3″ question-8=”¿Es seguro el injerto óseo para pacientes mayores?” answer-8=”Sí, si la salud general es estable y las condiciones médicas están bien controladas.” image-8=”” headline-9=”h3″ question-9=”¿Qué debo hacer si experimento dolor intenso después de un injerto óseo?” answer-9=”Contacte a su cirujano inmediatamente para descartar infección u otras complicaciones.” image-9=”” headline-10=”h3″ question-10=”¿Pueden los injertos óseos afectar mi capacidad de saborear los alimentos?” answer-10=”Pueden ocurrir cambios temporales en el gusto, pero generalmente se resuelven en pocas semanas.” image-10=”” headline-11=”h3″ question-11=”¿Cómo sé si mi injerto óseo está sanando correctamente?” answer-11=”Encías estables, dolor decreciente y resultados normales en radiografías durante las visitas de seguimiento indican una buena cicatrización.” image-11=”” headline-12=”h3″ question-12=”¿Qué medicamentos aumentan los riesgos del injerto óseo?” answer-12=”Los anticoagulantes, esteroides y medicamentos para la osteoporosis (como los bisfosfonatos) pueden retrasar la cicatrización o aumentar el sangrado.” image-12=”” headline-13=”h3″ question-13=”¿Puede el estrés afectar la cicatrización del injerto óseo?” answer-13=”Sí, el estrés debilita la inmunidad y ralentiza la cicatrización al afectar el flujo sanguíneo y los niveles hormonales.” image-13=”” headline-14=”h3″ question-14=”¿Existen alternativas al injerto óseo con menos riesgos?” answer-14=”Sí — las opciones incluyen elevación de senos, expansión de cresta o implantes dentales cortos según la calidad del hueso.” image-14=”” headline-15=”h3″ question-15=”¿Qué tan comunes son las complicaciones nerviosas por injertos óseos?” answer-15=”Los problemas nerviosos son raros, ocurren en menos del 1 % de los casos y generalmente son temporales.” image-15=”” headline-16=”h3″ question-16=”¿Pueden los injertos óseos causar problemas de senos nasales?” answer-16=”Solo los injertos en el maxilar superior cerca de los senos llevan un pequeño riesgo de infección o presión en los senos.” image-16=”” headline-17=”h3″ question-17=”¿Qué sucede si quedo embarazada después de un injerto óseo?” answer-17=”Una vez que comienza la cicatrización, el embarazo generalmente es seguro, pero informe a su dentista y obstetra.” image-17=”” headline-18=”h3″ question-18=”¿Cómo elijo un cirujano de injertos óseos calificado?” answer-18=”Busque un cirujano oral certificado o periodoncista con amplia experiencia en injertos y buenas reseñas de pacientes.” image-18=”” headline-19=”h3″ question-19=”¿Qué preguntas debo hacer a mi dentista sobre los riesgos del injerto óseo?” answer-19=”Pregunte sobre su experiencia, tasas de infección, tiempo de cicatrización, materiales del injerto y procedimientos de emergencia.” image-19=”” count=”20″ html=”true” css_class=””]

El Dr. Faisal Kayali cuenta con más de 7 años de experiencia clínica y actualmente forma parte del equipo médico de Vitrin Clinic.