

Tabla de contenidos
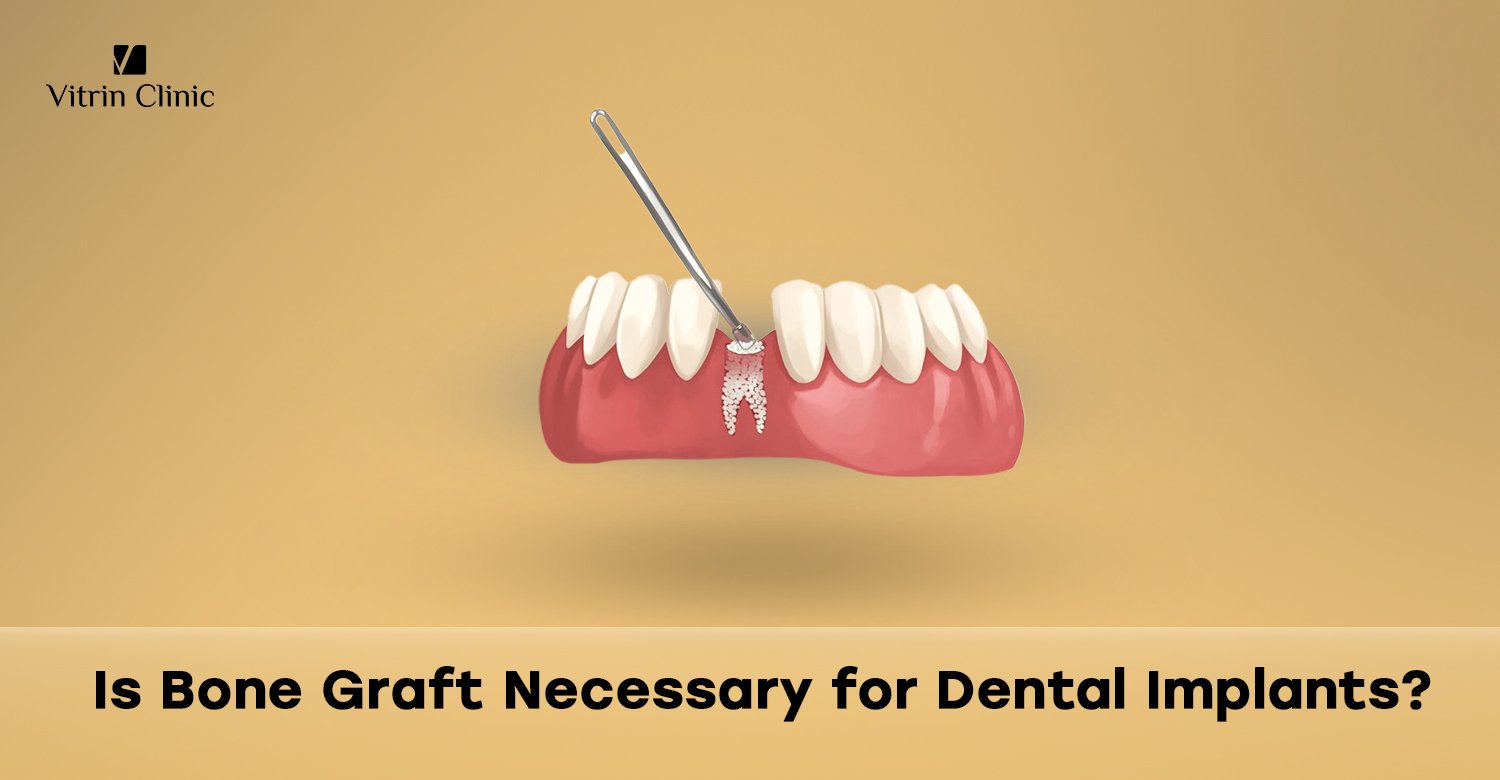
Entonces, ¿realmente se necesita un injerto óseo para los implantes? El injerto óseo no siempre es necesario para los implantes dentales, pero se utiliza comúnmente cuando el paciente carece de volumen o calidad ósea suficiente. Los implantes necesitan hueso estable y denso para un anclaje adecuado y un éxito a largo plazo. En casos donde el hueso se ha reabsorbido debido a la pérdida de dientes, trauma o enfermedad, el injerto ayuda a reconstruir la estructura ósea. Sin embargo, algunos pacientes con hueso adecuado pueden proceder directamente con los implantes. La decisión depende de la anatomía individual, la salud y el tipo de implante, lo que hace esencial una evaluación exhaustiva antes de planificar el tratamiento.
El injerto óseo es un procedimiento quirúrgico que reemplaza o aumenta el hueso faltante en la mandíbula para proporcionar una base sólida para los implantes dentales. El material de injerto, que puede provenir del paciente, un donante, una fuente animal o orígenes sintéticos, fomenta el crecimiento de nuevo hueso actuando como un andamio. Esto promueve la regeneración del tejido óseo necesario para soportar los implantes. Los injertos óseos mejoran la estabilidad del implante, potencian los resultados estéticos y pueden adaptarse según el tamaño y la ubicación del defecto.
El injerto óseo funciona llenando defectos óseos o áreas con volumen insuficiente utilizando material de injerto que estimula la regeneración ósea. El injerto actúa como un marco para que las células naturales del cuerpo crezcan nuevo hueso alrededor del sitio del implante. Con el tiempo, el injerto se integra con el hueso existente mediante un proceso llamado osteointegración. Esto fortalece la mandíbula y crea una base estable para el implante dental, aumentando sus posibilidades de éxito. Los tiempos de curación varían, pero típicamente van de unos pocos meses para permitir la formación completa del hueso antes de la colocación del implante.
Durante la integración ósea, el material de injerto se reemplaza gradualmente por tejido óseo nuevo. Los osteoblastos, las células formadoras de hueso, migran al andamio del injerto y comienzan a depositar matrices mineralizadas. Los vasos sanguíneos crecen en el área, nutriendo el hueso en desarrollo. Este proceso fortalece el sitio del injerto y lo conecta firmemente al hueso mandibular existente. La integración adecuada es crítica para la estabilidad del implante, permitiendo que funcione como una raíz dental natural. Factores como el tipo de injerto, la salud del paciente y la técnica quirúrgica influyen en la velocidad y el éxito de la integración.
El hueso para el injerto puede cosecharse de varios sitios donantes dentro del cuerpo, principalmente los propios huesos del paciente (autoinjertos). Fuentes intraorales comunes incluyen la sínfisis mandibular (área del mentón) y la rama mandibular (parte posterior de la mandíbula). Sitios extraorales como la cresta ilíaca (hueso de la cadera) o la tibia (hueso de la espinilla) se utilizan para injertos más grandes. Estos sitios proporcionan hueso cortical (denso) o esponjoso, dependiendo de la necesidad clínica. Los autoinjertos son preferidos por sus propiedades osteogénicas, pero requieren un segundo sitio quirúrgico, aumentando la complejidad.
Algunos pacientes experimentan pérdida ósea en la mandíbula debido a la extracción dental, enfermedad periodontal, trauma o uso prolongado de dentaduras. Sin volumen y densidad ósea suficiente, los implantes no pueden anclarse de manera segura, lo que lleva al fracaso del implante. El injerto óseo reconstruye este volumen perdido para proporcionar una base estable. En casos de pérdida ósea significativa, el injerto es esencial para restaurar la estructura de la mandíbula, mejorar la estética y soportar la función del implante. Factores específicos del paciente como la salud, la edad y la calidad ósea también influyen en la necesidad de injerto.
La pérdida de hueso mandibular ocurre principalmente debido a la extracción dental sin reemplazo, lo que lleva a la reabsorción ósea porque el hueso ya no recibe estimulación de las fuerzas de masticación. La enfermedad periodontal puede causar inflamación y destrucción del hueso que soporta los dientes. El trauma, las infecciones y ciertas condiciones médicas como la osteoporosis también contribuyen a la pérdida ósea. Además, el uso prolongado de dentaduras removibles puede acelerar la reabsorción. La pérdida de volumen óseo compromete la estabilidad de los implantes dentales y la estructura facial, haciendo necesario el injerto óseo en muchos casos.
El volumen óseo suficiente es crítico para el éxito del implante. Generalmente, los implantes necesitan al menos 10 mm de altura ósea vertical y 6 mm de ancho horizontal para la colocación estándar, aunque los requisitos varían según el diseño del implante. El hueso debe ser lo suficientemente denso para soportar el implante bajo cargas funcionales. El volumen óseo inadecuado aumenta el riesgo de movilidad y fracaso del implante. Cuando el hueso disponible es insuficiente, se realiza un injerto óseo para aumentar el área y lograr las dimensiones necesarias para una fijación segura del implante.
Los materiales de injerto óseo incluyen autoinjertos (hueso propio del paciente), aloinjertos (hueso de donante de otro humano), xenoinjertos (hueso derivado de animales, a menudo bovino) y materiales sintéticos como fosfatos de calcio y vidrio bioactivo. Los autoinjertos proporcionan células vivas que promueven activamente el crecimiento óseo. Los aloinjertos y xenoinjertos actúan principalmente como andamios para soportar la formación de nuevo hueso. Los injertos sintéticos ofrecen consistencia, seguridad y evitan riesgos de transmisión de enfermedades. La elección depende del tamaño del defecto, la salud del paciente y los objetivos clínicos.
Sí, los materiales de injerto óseo sintético son generalmente seguros y ampliamente utilizados. Hechos de sustancias biocompatibles como hidroxiapatita o fosfato tricálcico beta, estos materiales evitan el riesgo de transmisión de enfermedades asociado con injertos biológicos. Proporcionan un andamio para el crecimiento óseo y se reabsorben gradualmente a medida que se forma hueso natural. Los injertos sintéticos son especialmente útiles para pacientes que no desean o no pueden someterse a cirugías de cosecha de hueso. Sin embargo, su éxito depende de la selección adecuada del caso y puede mejorarse al combinarse con factores de crecimiento.
Los injertos óseos derivados de animales (xenoinjertos), comúnmente obtenidos de hueso bovino, sirven como andamios efectivos para el crecimiento de nuevo hueso. Se procesan para eliminar componentes orgánicos, reduciendo reacciones inmunes. Aunque los xenoinjertos carecen de células vivas encontradas en los autoinjertos, están ampliamente disponibles y evitan cirugía adicional. Los injertos de donante humano (aloinjertos) proporcionan una coincidencia biológica más cercana y pueden ofrecer mejor integración, pero conllevan un ligero riesgo de transmisión de enfermedades a pesar de la esterilización. Ambos tipos tienen altas tasas de éxito cuando se seleccionan y preparan adecuadamente.
El injerto óseo se vuelve necesario cuando hay volumen o densidad ósea mandibular insuficiente para soportar de manera segura un implante dental. Esto es común en pacientes que han experimentado pérdida ósea debido a extracción dental, enfermedad periodontal, trauma o uso prolongado de dentaduras. Sin hueso adecuado, los implantes corren riesgo de fracaso debido a una pobre estabilidad. Los injertos óseos restauran la base estructural necesaria para el anclaje del implante, asegurando mejores resultados a largo plazo. La decisión de injertar depende de la evaluación clínica, los resultados de imágenes y las necesidades específicas del sitio del implante.
Los dentistas evalúan la cantidad y calidad del hueso mandibular a través de un examen clínico y estudios de imágenes detallados. Evalúan la altura, el ancho y la densidad del hueso en el sitio propuesto para el implante. Si el hueso es demasiado delgado, blando o insuficiente en volumen, se puede recomendar un injerto. Otros factores como tu historial médico y la salud oral general también se consideran. El objetivo es asegurar que el implante tenga soporte estable para resistir las fuerzas de masticación, lo que reduce el riesgo de fracaso.
Las pruebas de imágenes comunes incluyen radiografías panorámicas, radiografías periapicales y tomografías computarizadas de haz cónico (CBCT). Las radiografías panorámicas proporcionan una visión general de la mandíbula, pero carecen de detalle. Las imágenes periapicales se centran en áreas específicas de dientes. Las exploraciones CBCT ofrecen una vista 3D del volumen y densidad ósea, permitiendo mediciones precisas de ancho, altura y calidad. Esta imagenología avanzada es el estándar de oro para la planificación de implantes y la evaluación de injertos óseos, proporcionando datos detallados para guiar las decisiones de tratamiento.
Sí, las tomografías 3D CT (CBCT) son altamente efectivas para predecir la necesidad de injerto óseo. Proporcionan una vista tridimensional completa de la mandíbula, permitiendo a los dentistas evaluar el volumen óseo y detectar deficiencias invisibles en radiografías regulares. Las exploraciones CBCT ayudan a mapear estructuras anatómicas como nervios y senos paranasales, que son críticos para evitar durante el injerto y la colocación del implante. Esta imagenología precisa ayuda a crear planes de tratamiento personalizados, mejorando los resultados y reduciendo riesgos quirúrgicos.
El injerto óseo es más comúnmente necesario en la mandíbula superior, especialmente en la región posterior cerca de los molares y premolares. Esta área es propensa a la pérdida ósea después de la extracción dental y la pneumatización sinusal (agrandamiento de la cavidad sinusal), lo que reduce la altura ósea. La mandíbula inferior, particularmente la región frontal, también puede requerir injerto si ha ocurrido pérdida ósea. El área específica y la extensión del injerto dependen del volumen óseo, la calidad y la posición planificada del implante.
La mandíbula superior es más susceptible a la pérdida ósea debido a su anatomía y la presencia de los senos maxilares, grandes cavidades llenas de aire sobre los molares y premolares. Después de la pérdida dental, el piso del seno puede expandirse hacia abajo (pneumatización), reduciendo la altura ósea disponible. Además, la mandíbula superior típicamente tiene hueso menos denso que la mandíbula inferior, haciéndola más vulnerable a la reabsorción. Estos factores a menudo requieren procedimientos de elevación sinusal o injertos óseos antes de la colocación del implante.
Sí, los molares a menudo requieren técnicas de injerto especializadas debido a su ubicación cerca del seno y la necesidad de resistir fuerzas de masticación más altas. En la mandíbula superior, los injertos de elevación sinusal son comunes para aumentar la altura ósea vertical. Las regiones molares también requieren materiales de injerto que proporcionen soporte fuerte e integración rápida para asegurar la estabilidad del implante. En la mandíbula inferior, los injertos deben considerar el hueso cortical más grueso y la proximidad del nervio. El injerto personalizado mejora el éxito del implante en estos sitios complejos.
Los implantes colocados en hueso insuficiente corren riesgo de inestabilidad y fracaso. Sin suficiente hueso para anclar el implante, la osteointegración —fusión crítica de hueso e implante— puede no ocurrir adecuadamente. Esto puede llevar a movilidad del implante, dolor, infección y eventual pérdida. El soporte óseo pobre también compromete la capacidad del implante para resistir fuerzas de masticación, aumentando el riesgo de fractura. Omitir el injerto cuando es necesario a menudo resulta en complicaciones costosas y la necesidad de cirugías de revisión.
Sí, el soporte óseo inadecuado es una causa principal de fracaso del implante. Los implantes requieren una base ósea firme y densa para permanecer estables. Si el hueso es demasiado delgado o blando, el implante puede no integrarse adecuadamente, causando aflojamiento temprano o fracaso tardío debido a la pérdida ósea alrededor del implante. El injerto óseo aborda estos problemas al aumentar las áreas óseas deficientes, mejorando la estabilidad y longevidad del implante.
La insuficiencia ósea reduce el área de superficie disponible para la integración del implante, debilitando el soporte mecánico. Esto compromete la capacidad del implante para resistir tensiones funcionales, aumentando el micromovimiento durante la curación. El movimiento excesivo interrumpe la regeneración ósea, llevando a la formación de tejido fibroso en lugar de hueso sólido. El resultado es pobre estabilidad, aflojamiento del implante y posible fracaso. El injerto óseo mejora la estabilidad al aumentar el volumen y densidad ósea, asegurando un entorno seguro para el éxito del implante.
Los implantes dentales pueden utilizar varios tipos de injertos óseos para restaurar el volumen mandibular. Los tipos principales incluyen autógenos (autoinjertos), aloinjertos, xenoinjertos y materiales de injerto sintético. Los autoinjertos usan el propio hueso del paciente, proporcionando células vivas para la regeneración. Los aloinjertos provienen de donantes humanos, mientras que los xenoinjertos se derivan de animales, a menudo fuentes bovinas. Los injertos sintéticos están hechos de materiales biocompatibles como fosfato de calcio. Cada tipo tiene ventajas y limitaciones únicas, y la elección depende del tamaño del defecto, la preferencia del paciente y los objetivos clínicos.
Los injertos óseos autógenos se consideran el estándar de oro en la regeneración ósea debido a sus propiedades osteogénicas, osteoinductivas y osteoconductivas. Usar el propio hueso del paciente proporciona células vivas y factores de crecimiento que promueven activamente la formación de nuevo hueso. Esto lleva a tasas de integración más altas y curación más rápida en comparación con otros tipos de injertos. Los autoinjertos también tienen menores riesgos de rechazo ya que provienen del paciente. Sin embargo, la cosecha de hueso requiere un sitio quirúrgico adicional, lo que puede aumentar el tiempo de recuperación y posibles complicaciones.
Los cirujanos comúnmente cosechan hueso autógeno de sitios intraorales como la sínfisis mandibular (mentón) y la rama mandibular (parte posterior de la mandíbula). Estas áreas proporcionan hueso cortical y esponjoso adecuado para defectos pequeños a moderados. Para injertos más grandes, se pueden usar sitios extraorales como la cresta ilíaca (hueso de la cadera) o la tibia (hueso de la espinilla). La elección depende de la cantidad de hueso necesaria, la anatomía del paciente y los objetivos quirúrgicos. La cosecha intraoral ofrece menor morbilidad y recuperación más rápida en comparación con fuentes extraorales.
Aunque los autoinjertos tienen altas tasas de éxito, conllevan riesgos como dolor en el sitio donante, hinchazón, infección y posible lesión nerviosa. La cirugía adicional alarga el tiempo del procedimiento y la recuperación. También existe el riesgo de volumen o calidad ósea insuficiente del sitio donante, limitando el tamaño del injerto. La planificación cuidadosa y la habilidad quirúrgica son esenciales para minimizar complicaciones. A pesar de estos riesgos, muchos pacientes y cirujanos prefieren los autoinjertos debido a su potencial regenerativo superior.
Los aloinjertos, obtenidos de donantes humanos, se recomiendan cuando la cosecha de autoinjerto no es factible o cuando los pacientes prefieren evitar cirugía adicional. También se usan para defectos óseos moderados que requieren andamiaje confiable para el crecimiento óseo. Los aloinjertos reducen el tiempo quirúrgico y la morbilidad, proporcionando una alternativa conveniente con tasas de éxito aceptables. Los dentistas a menudo combinan aloinjertos con factores de crecimiento o autoinjertos para mejorar los resultados. Los aloinjertos procesados adecuadamente minimizan el riesgo de transmisión de enfermedades y rechazo inmunológico.
Los materiales óseos de donante se someten a un procesamiento riguroso, incluyendo esterilización, liofilización y desmineralización, para eliminar patógenos y proteínas inmunorreactivas. Estos pasos reducen el riesgo de transmisión de enfermedades y rechazo mientras preservan las propiedades de andamiaje del injerto. Los bancos de tejidos siguen estrictos estándares de control de calidad regulados por autoridades sanitarias para garantizar la seguridad. A pesar del procesamiento, los aloinjertos retienen su capacidad para soportar la formación de nuevo hueso al proporcionar un marco osteoconductivo.
Los aloinjertos sirven principalmente como andamios osteoconductivos, soportando el crecimiento de nuevo hueso pero careciendo de las células vivas encontradas en los autoinjertos. Aunque se integran bien con el hueso huésped, su remodelación y curación tienden a ser más lentas y menos robustas. Estudios clínicos muestran buenas tasas de éxito con aloinjertos, especialmente cuando se combinan con factores de crecimiento o autoinjertos. La elección depende de las necesidades del paciente, el tamaño del injerto y los objetivos quirúrgicos, equilibrando la conveniencia con la actividad biológica.
Los xenoinjertos, a menudo derivados de hueso bovino, son ampliamente utilizados debido a su disponibilidad y similitud estructural con el hueso humano. Proporcionan un andamio natural que mantiene la arquitectura y el volumen óseo durante la curación. Los xenoinjertos eliminan la necesidad de cirugía en el sitio donante, reduciendo la morbilidad del paciente. Son especialmente útiles en casos que requieren reabsorción lenta y preservación de volumen a largo plazo, como elevaciones sinusales. Sin embargo, carecen de células vivas y factores osteoinductivos, haciendo que la integración sea más lenta en comparación con los autoinjertos.
Los injertos de hueso bovino típicamente se integran durante varios meses a años, dependiendo del tamaño del defecto y la salud del paciente. Su tasa de reabsorción lenta mantiene el volumen, pero significa que la formación de nuevo hueso ocurre gradualmente. Esta presencia prolongada puede proporcionar soporte duradero para los implantes, pero requiere una selección cuidadosa del caso. Monitorear el progreso de curación asegura que el injerto sea reemplazado adecuadamente por hueso natural antes de la carga del implante.
Sí, algunos pacientes pueden tener preocupaciones religiosas o culturales respecto a los xenoinjertos derivados de animales como vacas o cerdos. Por ejemplo, ciertas religiones prohíben el uso de productos bovinos o porcinos. Es importante que los dentistas discutan estas preocupaciones abiertamente y ofrezcan materiales de injerto alternativos. Los injertos sintéticos o derivados de humanos pueden ser sustitutos adecuados para pacientes con tales preferencias.
Los sustitutos óseos sintéticos son materiales hechos por el hombre diseñados para imitar las propiedades físicas y químicas del hueso natural. Tipos comunes incluyen cerámicas de fosfato de calcio, hidroxiapatita y vidrio bioactivo. Proporcionan un andamio seguro y consistente que soporta el crecimiento óseo sin riesgo de transmisión de enfermedades. Aunque los injertos sintéticos carecen de células vivas y factores de crecimiento, los avances han mejorado sus propiedades osteoconductivas. Son especialmente útiles para pacientes que no desean o no pueden someterse a cirugías de cosecha de hueso.
Los injertos óseos sintéticos típicamente usan compuestos de fosfato de calcio como hidroxiapatita y fosfato tricálcico beta debido a su biocompatibilidad y similitud con el mineral óseo natural. El vidrio bioactivo es otro material que promueve la regeneración ósea al estimular la actividad celular. Estos materiales se reabsorben gradualmente a medida que el hueso natural los reemplaza, manteniendo espacio para la formación ósea. Sus propiedades físicas pueden personalizarse para coincidir con necesidades clínicas específicas.
Aunque los injertos sintéticos carecen de células osteogénicas, son osteoconductivos, lo que significa que proporcionan un andamio que soporta la migración y adhesión de las células formadoras de hueso propias del paciente. Algunos materiales sintéticos se combinan con factores de crecimiento para mejorar la osteoinducción, estimulando la regeneración ósea. La investigación en biomateriales inteligentes busca mejorar su actividad biológica, haciendo que los injertos sintéticos sean cada vez más efectivos en promover la curación ósea natural.
El procedimiento de injerto óseo involucra varios pasos cuidadosamente planificados para restaurar el volumen óseo y soportar los implantes dentales. Comienza con una consulta detallada y evaluación para determinar la necesidad de injerto. Después de la planificación, el cirujano prepara el sitio del injerto, cosecha o selecciona el material de injerto adecuado y lo coloca en el área deficiente. Luego, el injerto se asegura y protege para promover la curación. El cuidado postoperatorio asegura una integración exitosa antes de la colocación del implante. Todo el proceso varía dependiendo del tipo de injerto, el tamaño del defecto y la salud del paciente.
Durante la consulta inicial, el dentista revisa tu historial dental y médico y realiza un examen clínico. Pruebas de imágenes como radiografías o tomografías 3D CT evalúan el volumen y calidad ósea. El dentista discute las opciones de tratamiento, explicando si es necesario un injerto óseo y qué materiales de injerto se adaptan a tu caso. Se consideran las preocupaciones del paciente, alergias y preferencias. Esta cita establece la base para un plan de tratamiento personalizado dirigido a resultados exitosos de implantes.
El proceso de evaluación típicamente toma una o dos citas. Los exámenes iniciales y las imágenes pueden completarse en una sola visita, a menudo durando de 30 a 60 minutos. Las imágenes detalladas como exploraciones CBCT pueden requerir programación adicional. Después de recopilar toda la información necesaria, el dentista revisa los hallazgos y discute el plan de tratamiento, generalmente durante una visita de seguimiento. En general, la etapa de evaluación abarca unos pocos días para asegurar una evaluación exhaustiva y una toma de decisiones informada.
El historial médico es crucial para identificar condiciones que puedan afectar la curación o aumentar los riesgos quirúrgicos. Detalles importantes incluyen enfermedades crónicas como diabetes, trastornos autoinmunes, problemas de coagulación sanguínea y medicamentos como anticoagulantes o esteroides. El tabaquismo y el consumo de alcohol también impactan el éxito del injerto. Se revisan alergias y cirugías previas en el área del injerto. Esta información ayuda al dentista a personalizar el procedimiento, manejar riesgos y optimizar los resultados de curación.
Los cirujanos comienzan adormeciendo el área con anestesia local o sedación para la comodidad del paciente. El tejido gingival se incide cuidadosamente y se levanta para exponer el sitio óseo deficiente. El área se limpia para eliminar cualquier infección o desechos. Si es necesario, los sitios receptores se moldean o decortican para mejorar la integración del injerto. Luego, el material de injerto se moldea y se coloca en el sitio preparado. Finalmente, el tejido blando se sutura de nuevo para proteger el injerto durante la curación.
La anestesia general rara vez se requiere para el injerto óseo dental de rutina. La mayoría de los procedimientos se realizan bajo anestesia local combinada con sedación, manteniendo a los pacientes cómodos y sin dolor. La anestesia general puede considerarse para injertos extensos, pacientes ansiosos o cuando están involucrados múltiples sitios quirúrgicos. La elección depende de la complejidad del procedimiento, la preferencia del paciente y el historial médico.
Protocolos estrictos de esterilización aseguran un entorno quirúrgico limpio y reducen el riesgo de infección. Los instrumentos se esterilizan usando autoclaves, y se usan materiales desechables cuando sea posible. El sitio quirúrgico se desinfecta con soluciones antisépticas antes de la incisión. Los cirujanos usan guantes, mascarillas y batas estériles. Cortinas estériles aíslan el área, y una técnica quirúrgica meticulosa minimiza la contaminación. La esterilización adecuada es vital para el éxito del injerto y la seguridad del paciente.
Las técnicas de colocación de injerto óseo varían dependiendo del tipo de injerto y el sitio. El material de injerto se empaqueta cuidadosamente en el defecto, asegurando contacto cercano con el hueso nativo para promover la integración. Para injertos particulados, se pueden colocar membranas o barreras de colágeno sobre el injerto para estabilizarlo y protegerlo. En injertos en bloque, tornillos o pines aseguran la pieza ósea en su lugar. La adaptación y estabilización precisas son cruciales para una curación exitosa y regeneración ósea.
El material de injerto se asegura usando varios métodos. Los injertos particulados a menudo se cubren con membranas reabsorbibles o no reabsorbibles que mantienen el material en posición. Los injertos en bloque se estabilizan con tornillos o pines de titanio para prevenir movimiento. Suturar el tejido gingival firmemente sobre el injerto protege aún más el sitio. La fijación adecuada asegura que el injerto permanezca inmóvil durante la curación, lo cual es esencial para la formación de nuevo hueso.
Sí, los cirujanos frecuentemente usan membranas, ya sea reabsorbibles o no reabsorbibles, para cubrir el sitio del injerto. Estas membranas actúan como barreras, previniendo que el tejido blando invada el injerto y permitiendo que las células óseas pueblen el área. Ayudan a mantener el espacio, protegen el injerto de fuerzas externas y promueven una curación óptima. La elección de la membrana depende del tipo de injerto, el sitio y la preferencia del cirujano.
La duración de la cirugía de injerto óseo depende de la complejidad y el tamaño del injerto, pero típicamente varía de 30 minutos a dos horas. Los injertos más pequeños para defectos menores requieren menos tiempo, mientras que los injertos en bloque grandes o múltiples sitios pueden tomar más tiempo. La técnica quirúrgica eficiente y la planificación cuidadosa pueden minimizar el tiempo operatorio y la incomodidad del paciente.
Sí, el tamaño y tipo de injerto óseo influyen significativamente en la duración de la cirugía. Los injertos particulados pequeños o aumentos menores se realizan más rápido. Los injertos más grandes, como injertos óseos en bloque o elevaciones sinusales, requieren manejo más preciso, fijación y preparación más larga del sitio de curación, aumentando el tiempo de cirugía. Además, la cosecha de hueso autógeno de sitios extraorales extiende la duración del procedimiento.
En algunos casos, múltiples sitios de injerto pueden tratarse durante una sola sesión quirúrgica, reduciendo el número de procedimientos y el tiempo total de tratamiento. Sin embargo, esto depende de la salud del paciente, el tamaño del injerto y la evaluación del cirujano. Los injertos extensos pueden escalonarse para asegurar una curación óptima y reducir riesgos quirúrgicos. La decisión se adapta a las necesidades de cada paciente.
La recuperación del injerto óseo involucra un período de curación donde el injerto se integra con tu hueso natural. Espera algo de hinchazón, molestias leves y posible moretones durante los primeros días. Seguir las instrucciones postoperatorias de tu dentista es esencial para promover la curación y evitar complicaciones. Los chequeos regulares monitorean el progreso del injerto, y el tiempo de curación varía según el tipo de injerto, la ubicación y la salud individual. Con el cuidado adecuado, la mayoría de los pacientes experimentan una integración exitosa, allanando el camino para la colocación del implante.
La curación del injerto óseo típicamente toma entre 3 y 6 meses. Los injertos más pequeños pueden curar más rápido, mientras que los injertos más grandes o complejos requieren tiempo extendido para integrarse completamente. La velocidad de curación depende de factores como el material del injerto, la salud del paciente, la edad y la higiene oral. El hueso debe remodelarse y volverse lo suficientemente fuerte para soportar implantes dentales, lo cual se confirma mediante imágenes de seguimiento y evaluaciones clínicas antes de proceder.
El tiempo de curación está influenciado por el tipo de injerto utilizado, la edad del paciente, el estado de tabaquismo y la salud general. Condiciones como diabetes o trastornos inmunológicos pueden ralentizar la curación. La higiene oral adecuada, la nutrición y evitar trauma al sitio del injerto son críticos. La técnica quirúrgica y el tamaño del injerto también afectan la velocidad de recuperación. Los pacientes que siguen las instrucciones postoperatorias generalmente experimentan una curación más suave y rápida.
Los signos de curación adecuada incluyen dolor mínimo, reducción de la hinchazón después de la primera semana y ausencia de síntomas de infección como pus o mal olor. El sitio quirúrgico debe cerrarse gradualmente sin enrojecimiento o sangrado excesivo. Las radiografías de seguimiento típicamente muestran integración del injerto y formación de nuevo hueso. Cualquier molestia persistente, hinchazón o signos de infección deben llevar a una consulta inmediata con tu dentista.
El dolor después de la cirugía de injerto óseo suele ser leve a moderado y manejable con medicamentos de venta libre como ibuprofeno o acetaminofeno. En algunos casos, los dentistas pueden recetar analgésicos más fuertes para alivio a corto plazo. Las compresas frías aplicadas en la cara pueden reducir la hinchazón y la incomodidad. El dolor típicamente disminuye significativamente en unos pocos días, y un control efectivo del dolor ayuda a mejorar la recuperación general.
El dolor postquirúrgico suele durar de 3 a 7 días, alcanzando su punto máximo en las primeras 48 horas. La mayoría de los pacientes encuentran que la incomodidad disminuye gradualmente a medida que la hinchazón se reduce y el proceso de curación avanza. El dolor persistente o que empeora más allá de una semana puede indicar complicaciones y debe evaluarse de inmediato.
Los medicamentos para el dolor recetados no siempre son necesarios y a menudo se reservan para injertos más extensos o pacientes con menor tolerancia al dolor. Muchos pacientes se manejan bien con analgésicos de venta libre y cuidado en casa. Los dentistas adaptan el manejo del dolor según el caso individual y las preferencias del paciente.
Después de la cirugía de injerto óseo, se recomienda una dieta blanda o líquida para evitar ejercer presión en el sitio quirúrgico. Los alimentos deben ser fáciles de masticar y tragar, evitando artículos duros, crujientes o picantes que podrían irritar o desplazar el injerto. Mantenerse hidratado y mantener una nutrición equilibrada soporta la curación. Gradualmente, los pacientes pueden reintroducir alimentos regulares a medida que la comodidad lo permita.
Los hábitos alimenticios normales generalmente pueden reanudarse dentro de 2 a 4 semanas después de la cirugía, dependiendo del progreso de curación y el consejo del cirujano. Los pacientes deben avanzar su dieta gradualmente, comenzando con alimentos blandos y evitando masticar cerca del sitio del injerto hasta que esté completamente curado. El monitoreo cercano asegura que no haya disrupción al injerto.
Evita alimentos duros, crujientes, pegajosos, picantes o ácidos durante la curación, ya que pueden irritar el sitio quirúrgico o causar desplazamiento del injerto. Alimentos como nueces, papas fritas, carnes duras y especias picantes deben evitarse. El alcohol y el tabaquismo también perjudican la curación y deben minimizarse o detenerse completamente durante la recuperación.
La higiene oral adecuada es esencial para prevenir infecciones y promover la integración del injerto. El enjuague suave con enjuague bucal antimicrobiano recetado o agua salada ayuda a mantener el área limpia. El cepillado debe evitar el contacto directo con el sitio del injerto inicialmente para prevenir trauma. Sigue todas las instrucciones de cuidado postoperatorio proporcionadas por tu dentista para optimizar la curación.
Los pacientes deben mantener una buena higiene oral cepillando los dientes lejos del sitio del injerto y usando hilo dental con cuidado en otras áreas. Usar enjuagues antimicrobianos según las indicaciones ayuda a reducir bacterias. Evita enjuagues vigorosos o escupir durante la primera semana para prevenir disrupción del injerto. Los chequeos dentales regulares permiten a los profesionales monitorear la curación y proporcionar orientación.
El cepillado cerca del sitio del injerto generalmente puede reanudarse suavemente después de 1 a 2 semanas, dependiendo del progreso de curación. El dentista te aconsejará cuándo es seguro limpiar el área sin arriesgar la perturbación del injerto. Usar un cepillo de cerdas suaves y una técnica suave previene la irritación mientras mantiene la limpieza.
Aunque el injerto óseo es generalmente seguro y efectivo, como cualquier cirugía, conlleva algunos riesgos. Las posibles complicaciones incluyen infección, fracaso del injerto, hinchazón y dolor prolongado. El fracaso puede resultar de una curación pobre, suministro sanguíneo inadecuado o disrupción mecánica. Comprender los riesgos potenciales ayuda a los pacientes a seguir precauciones y buscar atención oportuna. Los dentistas evalúan exhaustivamente a los pacientes antes de la cirugía para minimizar complicaciones y adaptar los tratamientos en consecuencia.
Injerto óseo el fracaso es relativamente poco común, ocurriendo en aproximadamente 5-10% de los casos dependiendo del tipo de injerto y factores del paciente. Los fracasos a menudo resultan de infección, integración pobre del injerto o estrés mecánico en el sitio del injerto. El tabaquismo, enfermedades sistémicas y higiene oral pobre aumentan el riesgo de fracaso. El monitoreo cercano durante la curación permite intervención temprana para abordar problemas potenciales y mejorar los resultados.
Los signos de fracaso del injerto incluyen hinchazón persistente, dolor creciente más allá del tiempo de curación esperado, dehiscencia de la herida (apertura), secreción de pus y fracaso de la integración ósea visible en radiografías de seguimiento. La movilidad del material de injerto o hueso expuesto también puede indicar fracaso. Los pacientes deben reportar estos síntomas inmediatamente a su dentista para evaluación.
Sí, los injertos óseos fallidos a menudo pueden repetirse con éxito después de abordar problemas subyacentes como infección o curación pobre. El segundo procedimiento puede involucrar técnica quirúrgica mejorada, materiales de injerto alternativos o mejor preparación del paciente. Los dentistas evalúan cada caso individualmente para maximizar las posibilidades de éxito en el injerto repetido.
Las infecciones postquirúrgicas pueden incluir infecciones localizadas en el sitio o, raramente, infecciones sistémicas más serias si las bacterias se propagan. El riesgo de infección aumenta con higiene oral pobre, tabaquismo o contaminación durante la cirugía. Los síntomas incluyen hinchazón, enrojecimiento, pus, fiebre y dolor aumentado. El tratamiento rápido es esencial para prevenir la pérdida del injerto y otras complicaciones.
Las infecciones típicamente se manejan con antibióticos, higiene oral mejorada y, a veces, drenaje quirúrgico si se forman abscesos. La detección temprana permite un tratamiento efectivo con impacto mínimo en el éxito del injerto. Las infecciones severas o persistentes pueden requerir remoción del injerto o intervenciones adicionales.
Síntomas como hinchazón excesiva, dolor severo no aliviado por medicamentos, secreción de pus, fiebre, dificultad para respirar o tragar y entumecimiento deben llevar a una evaluación médica inmediata. Estos podrían indicar infección seria o involucramiento nervioso y requieren atención urgente.
Las complicaciones a largo plazo son raras pero pueden incluir reabsorción del injerto, integración incompleta o inflamación crónica. Algunos pacientes pueden experimentar sensibilidad prolongada o sensación alterada cerca del sitio del injerto. Los seguimientos continuos ayudan a identificar y manejar cualquier problema tardío de manera efectiva.
Las reacciones alérgicas son poco comunes pero posibles, particularmente con aloinjertos, xenoinjertos o materiales sintéticos. Los síntomas incluyen enrojecimiento, hinchazón, erupción o picazón en el sitio quirúrgico. La evaluación prequirúrgica y el uso de materiales biocompatibles minimizan este riesgo.
Condiciones preexistentes como diabetes, osteoporosis, enfermedades autoinmunes o historial de tabaquismo pueden impactar negativamente el éxito del injerto óseo. Estas condiciones perjudican la curación y la respuesta inmunológica, aumentando los riesgos de infección y fracaso. El manejo médico adecuado y modificaciones de estilo de vida mejoran los resultados para pacientes con estos desafíos de salud.
Los costos de injerto óseo en Turquía son generalmente más asequibles en comparación con muchos países occidentales. Los precios varían dependiendo del tipo de injerto, la complejidad y la ubicación de la clínica. En promedio, los procedimientos de injerto óseo pueden variar de $500 a $2,000 USD. Esta precios competitivos combinados con cuidado de alta calidad hacen de Turquía un destino popular para tratamientos dentales, especialmente para pacientes internacionales que buscan soluciones rentables sin comprometer los estándares.

Varios factores afectan el precio del injerto óseo, incluyendo el tipo de material de injerto utilizado, la complejidad quirúrgica y el tamaño del injerto necesario. Los procedimientos avanzados que involucran múltiples sitios de injerto o tratamientos adicionales como elevaciones sinusales pueden aumentar los costos. La reputación de la clínica, la experiencia del cirujano y la tecnología también influyen en el precio. Los pacientes deben considerar estos elementos al comparar cotizaciones para entender qué está incluido.
Los autoinjertos, que involucran la cosecha de tu propio hueso, tienden a ser más costosos debido al tiempo quirúrgico adicional y la complejidad. Los aloinjertos y xenoinjertos suelen costar menos ya que eliminan la cirugía en el sitio donante. Los materiales sintéticos varían ampliamente en precio dependiendo de su composición y marca. La elección del material impacta no solo el costo sino también el tiempo de recuperación y el éxito del injerto.
Sí, los casos complejos que requieren injertos más grandes o múltiples, elevaciones sinusales o procedimientos preparatorios adicionales generalmente cuestan más. La cirugía más extensa significa tiempo de operación más largo, materiales aumentados y cuidado de seguimiento. Tu cirujano evaluará la complejidad durante la consulta y proporcionará una estimación de costo precisa.
Los costos de injerto óseo dental en Turquía son significativamente más bajos que en EE.UU., Reino Unido y muchos países europeos, a menudo 40-60% menos. Esta asequibilidad, combinada con especialistas calificados e instalaciones modernas, atrae a muchos turistas dentales. Los pacientes pueden recibir cuidado de alta calidad sin pagar los precios premium comúnmente cobrados en otros lugares.
Turquía ofrece una combinación única de precios asequibles, profesionales dentales experimentados y clínicas de vanguardia. Además, los pacientes disfrutan de excelente hospitalidad y la oportunidad de combinar el tratamiento con viajes. Muchas clínicas proporcionan paquetes de cuidado personalizados, incluyendo alojamiento y transporte, haciendo el proceso conveniente para visitantes internacionales.
Algunos pacientes pueden encontrar costos adicionales como tarifas de consulta, pruebas de imágenes, medicamentos o visitas de seguimiento no incluidas en la cotización inicial. Es importante aclarar qué servicios están cubiertos de antemano para evitar sorpresas. Las clínicas transparentes proporcionan precios detallados y paquetes inclusivos para minimizar gastos ocultos.
La cobertura para el injerto óseo varía ampliamente según el plan de seguro y el país. En muchos casos, el seguro dental no cubre completamente el injerto ya que puede considerarse electivo o parte de un tratamiento cosmético. Los pacientes deben verificar con su aseguradora para entender qué porción, si alguna, es reembolsable.
Los pacientes internacionales a menudo pagan por adelantado mediante tarjeta de crédito, transferencia bancaria o a través de financiamiento ofrecido por la clínica. Muchos centros dentales en Turquía aceptan múltiples monedas y proporcionan opciones de pago seguras. Es aconsejable confirmar los métodos de pago antes del tratamiento para asegurar transacciones fluidas.
Muchas clínicas ofrecen planes de pago flexibles u opciones de financiamiento para pacientes que requieren múltiples procedimientos o tratamientos costosos. Estos planes pueden incluir cuotas mensuales con interés bajo o cero, ayudando a los pacientes a manejar los costos con el tiempo. Discute las opciones de pago con tu proveedor durante la consulta.
El momento para la colocación del implante después del injerto óseo varía dependiendo del tipo de injerto, el tamaño y la capacidad de curación individual. Típicamente, los dentistas recomiendan esperar entre 3 y 6 meses para permitir que el injerto se integre completamente con el hueso existente. Este período de espera asegura que el sitio injertado sea lo suficientemente fuerte para soportar implantes dentales, reduciendo el riesgo de fracaso del implante y promoviendo el éxito a largo plazo.
La mayoría de los pacientes esperan aproximadamente de 4 a 6 meses antes de la colocación del implante después del injerto óseo. Los injertos más pequeños podrían curar en tan solo 3 meses, mientras que los injertos más grandes o complejos pueden requerir hasta 9 meses. La evaluación del cirujano y las imágenes de seguimiento determinan el momento exacto para asegurar una estabilidad ósea óptima antes de la inserción del implante.
Los factores que influyen en el período de espera incluyen el tipo de material de injerto, el tamaño del injerto, la salud del paciente y el sitio anatómico del injerto. Los autoinjertos generalmente se integran más rápido, mientras que los aloinjertos y materiales sintéticos pueden tomar más tiempo. El tabaquismo, condiciones sistémicas e higiene oral también impactan la velocidad de curación, afectando el tiempo de espera recomendado.
En casos seleccionados, la colocación simultánea de implantes con injerto óseo es posible, especialmente con defectos menores y volumen óseo inicial suficiente. Este enfoque reduce el tiempo de tratamiento pero requiere planificación cuidadosa y experiencia quirúrgica para asegurar la estabilidad tanto del injerto como del implante. No todos los pacientes son candidatos para este método.
Los dentistas usan evaluación clínica y técnicas de imágenes para evaluar la integración del injerto y la preparación para implantes. Verifican signos de volumen óseo estable, ausencia de inflamación y curación adecuada de tejidos blandos. Un injerto bien integrado debe soportar la colocación del implante sin complicaciones.
Las imágenes radiográficas, incluyendo radiografías panorámicas y tomografías CT, confirman la formación de nuevo hueso y la estabilidad del injerto. En algunos casos, la retroalimentación táctil durante la cirugía o mediciones de densidad ósea también pueden usarse para evaluar la preparación. Estas pruebas guían al dentista en el momento adecuado para la colocación del implante.
Sí, las radiografías pueden revelar densidad ósea, volumen y la continuidad entre el injerto y el hueso nativo. Las tomografías 3D CT proporcionan imágenes detalladas para evaluar la calidad del injerto, asegurando que se haya formado suficiente hueso para anclar de manera segura los implantes dentales antes de que proceda la cirugía.
Si el injerto no ha curado completamente, la colocación del implante puede retrasarse para evitar el fracaso. El dentista puede recomendar tiempo de curación adicional o un segundo procedimiento de injerto para aumentar el volumen óseo. La paciencia durante esta fase mejora el éxito del implante a largo plazo.
El injerto adicional a veces es necesario, especialmente en casos con defectos grandes, infección o curación comprometida. No es muy común pero varía según el individuo. El monitoreo cuidadoso ayuda a detectar cualquier insuficiencia temprano y planificar tratamientos suplementarios si es necesario.
Ciertos suplementos, como vitamina D, calcio y colágeno, pueden soportar la curación ósea, pero no pueden reemplazar el tiempo de curación quirúrgica adecuada. Los dentistas pueden recomendar optimización nutricional y cambios de estilo de vida para promover la recuperación, pero la integración del injerto finalmente depende de procesos biológicos que toman tiempo.
El injerto óseo tiene una alta tasa de éxito cuando se realiza correctamente, con la mayoría de los estudios reportando más del 90% de éxito en la preparación de sitios para implantes dentales. El éxito depende de la selección adecuada del paciente, la técnica quirúrgica y el cuidado postoperatorio. Los injertos exitosos permiten una colocación estable del implante y función a largo plazo, mejorando tanto la estética como la salud oral. Los avances en materiales y tecnología continúan mejorando los resultados, haciendo del injerto óseo un paso confiable en la odontología de implantes.
Las tasas de éxito a largo plazo de los injertos óseos típicamente varían de 85% a 95%, dependiendo de factores como el tipo de injerto, la salud del paciente y la experiencia quirúrgica. Los estudios muestran que los injertos bien integrados mantienen volumen y soportan implantes durante muchos años, a menudo excediendo una década. La curación adecuada y el cuidado de seguimiento son cruciales para estos resultados favorables, enfatizando la importancia del cumplimiento del paciente y el monitoreo profesional.
Los autoinjertos generalmente tienen las tasas de éxito más altas debido a sus propiedades osteogénicas naturales, a menudo excediendo el 90%. Los aloinjertos y xenoinjertos también muestran buenos resultados, aunque ligeramente más bajos, ya que dependen más de la osteoconducción. Los injertos sintéticos funcionan bien para defectos más pequeños pero pueden tener éxito variable en casos grandes o complejos. Elegir el tipo de injerto correcto es crítico para resultados óptimos.
Los factores que predicen un mejor éxito del injerto óseo incluyen buena higiene oral, estado de no fumador, condiciones sistémicas saludables y el uso de materiales de injerto de alta calidad. La precisión quirúrgica, suministro sanguíneo adecuado y evitar infección también juegan roles principales. El cumplimiento del paciente con las instrucciones de cuidado postoperatorio influye significativamente en la curación y la integración del implante.
Los factores individuales del paciente como la salud general, hábitos de estilo de vida y calidad ósea impactan el éxito del injerto óseo. Enfermedades crónicas, nutrición pobre y hábitos como el tabaquismo pueden dificultar la curación. Por el contrario, los pacientes más jóvenes y saludables con buena densidad ósea típicamente experimentan mejor integración y longevidad del implante.
La edad puede influir en la curación, ya que los pacientes mayores a menudo tienen regeneración ósea más lenta y menor densidad ósea. Sin embargo, con cuidado y evaluación adecuados, el injerto exitoso y la colocación de implantes son alcanzables a casi cualquier edad adulta. La edad por sí sola no es un descalificador pero requiere evaluación cuidadosa.
El tabaquismo reduce significativamente el flujo sanguíneo y perjudica la respuesta inmunológica, llevando a curación retrasada y mayor riesgo de fracaso del injerto. Los fumadores tienen tasas más altas de infección y regeneración ósea comprometida. Dejar de fumar antes y después de la cirugía mejora el éxito del injerto y el pronóstico general del implante.
La experiencia del cirujano es crucial para lograr injertos óseos exitosos y resultados de implantes. Los cirujanos calificados entienden matices anatómicos, seleccionan materiales de injerto adecuados y manejan complicaciones de manera efectiva. Su experiencia lleva a una colocación precisa del injerto y minimiza riesgos, asegurando tasas de éxito más altas.
Las clínicas especializadas en implantología e injerto óseo a menudo proporcionan mejores resultados debido a experiencia enfocada, tecnología avanzada y equipos multidisciplinarios. Tales centros aseguran cuidado integral, desde el diagnóstico hasta el seguimiento postoperatorio, aumentando la confianza del paciente y el éxito.
Los pacientes deben preguntar sobre la experiencia del cirujano con injertos óseos, tasas de éxito, tipos de materiales de injerto utilizados, riesgos potenciales y expectativas de recuperación. Preguntar sobre tratamientos alternativos, costos y cuidado de seguimiento ayuda a asegurar una toma de decisiones informada y confianza.
El injerto óseo no siempre es necesario para los implantes dentales. Los avances en diseño de implantes y técnicas quirúrgicas han introducido alternativas que pueden evitar o reducir la necesidad de injertos. Opciones como implantes cortos, implantes cigomáticos y tratamientos All-on-4 ofrecen soluciones para pacientes con volumen óseo insuficiente. Estas alternativas pueden acortar el tiempo de tratamiento, reducir costos y minimizar trauma quirúrgico. Sin embargo, su idoneidad depende de la anatomía individual y condiciones clínicas, por lo que una evaluación exhaustiva por un especialista dental es esencial.
Los implantes cortos están diseñados para pacientes con altura ósea limitada, permitiendo la colocación del implante sin injerto. Típicamente miden 6-8 mm de longitud y funcionan bien en áreas con volumen óseo reducido, como las mandíbulas posteriores. Los implantes cortos evitan cirugía adicional, resultando en recuperación más rápida y menos incomodidad. Sin embargo, su uso está limitado por el ancho y densidad ósea, y requieren planificación precisa para asegurar estabilidad y longevidad.
Los implantes cortos son ideales cuando la altura ósea vertical es insuficiente para implantes estándar pero hay suficiente ancho y hueso de calidad. Se usan comúnmente para reemplazos de dientes individuales o puentes pequeños en las regiones molares. Los pacientes que desean evitar injertos o tienen condiciones de salud que complican la cirugía pueden beneficiarse de este enfoque. La selección cuidadosa del caso es importante para asegurar el éxito.
Los estudios muestran que los implantes cortos tienen tasas de supervivencia a largo plazo comparables a los implantes estándar cuando se colocan adecuadamente. Con avances en tecnología de superficie de implantes y diseño, su estabilidad e integración han mejorado significativamente. Sin embargo, pueden ser menos adecuados para restauraciones de arco completo o áreas con calidad ósea extremadamente pobre, por lo que el seguimiento y mantenimiento son esenciales.
Los implantes cigomáticos se anclan en el hueso cigomático denso (hueso de la mejilla) en lugar de la mandíbula superior, haciéndolos una opción poderosa para pacientes con pérdida ósea maxilar severa. Eliminan la necesidad de injerto y permiten carga inmediata o temprana de implantes. Esta técnica requiere experiencia quirúrgica especializada y es más adecuada para casos complejos donde los implantes convencionales no son factibles.
Los pacientes con reabsorción ósea severa de la mandíbula superior, injertos fallidos o aquellos que buscan rehabilitación más rápida pueden ser candidatos para implantes cigomáticos. A menudo se usan en reconstrucciones de arco completo o cuando los implantes tradicionales no pueden colocarse debido a hueso insuficiente. Una evaluación exhaustiva es crítica para determinar la candidatura y planificar el tratamiento.
La colocación de implantes cigomáticos es un procedimiento complejo que involucra implantes más largos y proximidad a estructuras anatómicas vitales como la cavidad sinusal y la órbita. Requiere habilidad quirúrgica avanzada y experiencia. A pesar de su complejidad, ofrece una alternativa menos invasiva a múltiples procedimientos de injerto y puede reducir significativamente el tiempo de tratamiento.
La técnica All-on-4 usa cuatro implantes angulados estratégicamente para soportar una prótesis de arco completo, a menudo evitando el injerto óseo incluso en casos con pérdida ósea. Al utilizar el hueso existente de manera eficiente, proporciona soporte estable de implantes con menos implantes y menor necesidad de aumento. Este método acorta el tiempo de tratamiento y recuperación.
Los implantes All-on-4 se colocan en ángulos que maximizan el contacto con el hueso disponible, a menudo involucrando regiones más densas como la mandíbula anterior. Esta angulación ayuda a evitar áreas de pérdida ósea y evita las cavidades sinusales, reduciendo la necesidad de injerto. El resultado es una prótesis fija el día o poco después de la cirugía.
Los pacientes con pérdida ósea significativa pero hueso suficiente en la mandíbula frontal pueden beneficiarse de All-on-4. Se adapta a aquellos que buscan dientes fijos de arco completo con cirugía menos invasiva y tiempo de tratamiento más corto. Sin embargo, los candidatos deben tener buena salud general y expectativas realistas. Una evaluación integral por un implantólogo calificado es necesaria.
Seleccionar la clínica adecuada para el injerto óseo es crucial para resultados exitosos. Los pacientes deben priorizar clínicas con cirujanos experimentados, tecnología moderna y cuidado integral. Una clínica confiable asegura planes de tratamiento personalizados, comunicación clara y estándares estrictos de higiene. Leer reseñas de pacientes y buscar recomendaciones también puede ayudar a identificar centros reputados. En última instancia, una combinación de experiencia del cirujano, instalaciones de la clínica y soporte al paciente determina la calidad del cuidado que recibirás.
Tu cirujano debe tener entrenamiento especializado en implantología dental, cirugía oral o periodoncia. Las certificaciones de junta y membresías en organizaciones profesionales demuestran adherencia a altos estándares. La educación continua refleja habilidades y conocimientos actualizados. Los cirujanos con extensa experiencia en injerto óseo están mejor equipados para manejar casos complejos y minimizar riesgos, mejorando tus posibilidades de un injerto e implante exitoso.
Las certificaciones de junta validan la experiencia del cirujano y el compromiso con la seguridad del paciente y la ética profesional. Indican que el cirujano ha pasado exámenes rigurosos y cumple con los estándares de la industria. Elegir un cirujano certificado por junta reduce riesgos y aumenta la confianza en tu tratamiento, asegurando que recibas cuidado de un profesional calificado.
Tanto los periodoncistas como los cirujanos orales están calificados para el injerto óseo. Los periodoncistas se especializan en salud de encías y hueso de soporte, mientras que los cirujanos orales se centran en procedimientos quirúrgicos. Tu elección depende de la complejidad de tu caso y la experiencia del cirujano. Muchas clínicas tienen equipos multidisciplinarios que combinan estas especialidades para un cuidado óptimo.
La tecnología avanzada mejora el diagnóstico, la planificación del tratamiento y la precisión quirúrgica. Las clínicas con equipo actualizado a menudo entregan mejores resultados y comodidad del paciente. Herramientas clave incluyen imágenes 3D, escáneres digitales y sistemas de cirugía guiada por computadora, que mejoran la precisión y reducen complicaciones.
Las imágenes 3D, como tomografías de haz cónico CT, proporcionan vistas detalladas de la estructura ósea y anatomía vital. Esto permite una evaluación precisa de sitios de injerto y colocación de implantes. Las clínicas con imágenes 3D aseguran cirugías más seguras y planes de tratamiento personalizados adaptados a tu anatomía única.
Las herramientas digitales ayudan a crear guías quirúrgicas precisas y simulaciones. Ayudan a predecir resultados, minimizar errores y optimizar la colocación del injerto. Usar estas tecnologías lleva a resultados más predecibles y recuperación más rápida, haciéndolas un activo valioso en clínicas dentales modernas.
Pregunta sobre la experiencia del cirujano con injertos óseos, tipos de materiales de injerto utilizados y tiempos de recuperación esperados. Indaga sobre riesgos potenciales, manejo de complicaciones y costos. Entender los protocolos de seguimiento y la disponibilidad de soporte asegura que estés completamente informado y preparado.
Una clínica confiable tiene protocolos claros para manejar complicaciones como infecciones o fracasos de injerto. Proporcionan intervención oportuna, educación al paciente y soporte para resolver problemas. Saber cómo una clínica maneja complicaciones ofrece tranquilidad y demuestra profesionalismo.
El cuidado de seguimiento incluye chequeos regulares, imágenes para monitorear la integración del injerto y orientación sobre higiene oral. Las clínicas deben ofrecer acceso rápido a cuidado si surgen problemas e instrucciones detalladas para el cuidado en casa. El seguimiento integral asegura una curación exitosa y preparación para implantes.
[sc_fs_multi_faq headline-0=”h3″ question-0=”¿El injerto óseo siempre es doloroso?” answer-0=”Algunas molestias son normales, pero el dolor suele ser manejable con medicamentos.” image-0=”” headline-1=”h3″ question-1=”¿Puedo comer normalmente después de la cirugía de injerto óseo?” answer-1=”No, se recomienda una dieta blanda inicialmente para evitar perturbar el injerto.” image-1=”” headline-2=”h3″ question-2=”¿Cuántas citas se necesitan para el injerto óseo?” answer-2=”Típicamente 2–4 visitas, incluyendo consulta, cirugía y seguimientos.” image-2=”” headline-3=”h3″ question-3=”¿Mi seguro cubrirá los procedimientos de injerto óseo?” answer-3=”La cobertura varía; verifica con tu aseguradora y proveedor.” image-3=”” headline-4=”h3″ question-4=”¿Puedo fumar después de la cirugía de injerto óseo?” answer-4=”Se desaconseja fuertemente el tabaquismo ya que perjudica la curación.” image-4=”” headline-5=”h3″ question-5=”¿Cuánto tiempo antes de que pueda obtener mis implantes después del injerto?” answer-5=”Usualmente de 3 a 6 meses, dependiendo del progreso de curación.” image-5=”” headline-6=”h3″ question-6=”¿Cuáles son los signos de rechazo del injerto óseo?” answer-6=”Dolor, hinchazón, infección o movilidad del injerto.” image-6=”” headline-7=”h3″ question-7=”¿Pueden realizarse los injertos óseos bajo anestesia local?” answer-7=”Sí, la anestesia local se usa comúnmente.” image-7=”” headline-8=”h3″ question-8=”¿Cuánto material de injerto óseo se necesita típicamente?” answer-8=”Depende del tamaño del defecto; cantidades pequeñas a moderadas son comunes.” image-8=”” headline-9=”h3″ question-9=”¿Hay límites de edad para los procedimientos de injerto óseo?” answer-9=”Usualmente se realiza en adultos; el crecimiento de los niños puede afectar el momento.” image-9=”” headline-10=”h3″ question-10=”¿Puede la diabetes afectar la curación del injerto óseo?” answer-10=”Sí, la diabetes mal controlada puede ralentizar la curación.” image-10=”” headline-11=”h3″ question-11=”¿Con qué frecuencia se necesitan repetir los injertos óseos?” answer-11=”Rara vez, a menos que falle el injerto inicial o se necesite más hueso.” image-11=”” headline-12=”h3″ question-12=”¿Qué sucede si no obtengo un injerto óseo cuando se recomienda?” answer-12=”Los implantes pueden fallar o ser imposibles debido a hueso insuficiente.” image-12=”” headline-13=”h3″ question-13=”¿Pueden los injertos óseos mejorar la apariencia facial?” answer-13=”Sí, al restaurar la estructura y contorno óseo.” image-13=”” headline-14=”h3″ question-14=”¿Hay suplementos dietéticos que ayuden a la curación?” answer-14=”Calcio, vitamina D y proteínas soportan la curación pero consulta a tu médico.” image-14=”” headline-15=”h3″ question-15=”¿Cómo sé si mi injerto óseo es exitoso?” answer-15=”Curación sin complicaciones y confirmación por radiografías.” image-15=”” headline-16=”h3″ question-16=”¿Puede el ejercicio afectar la curación del injerto óseo?” answer-16=”La actividad extenuante debe evitarse inicialmente para proteger el sitio” image-16=”” headline-17=”h3″ question-17=”¿Cuál es la edad más joven para procedimientos de injerto óseo?” answer-17=”Típicamente después de que el crecimiento mandibular esté casi completo, finales de la adolescencia o más.” image-17=”” headline-18=”h3″ question-18=”¿Cómo afectan los injertos óseos el habla temporalmente?” answer-18=”Cambios leves temporales debido a hinchazón o incomodidad.” image-18=”” headline-19=”h3″ question-19=”¿Puedo viajar después de la cirugía de injerto óseo?” answer-19=”Viajes ligeros suelen estar bien después de unos días; evita viajes extenuantes inicialmente.” image-19=”” count=”20″ html=”true” css_class=””]
“`

El Dr. Faisal Kayali cuenta con más de 7 años de experiencia clínica y actualmente forma parte del equipo médico de Vitrin Clinic.