

جدول المحتويات
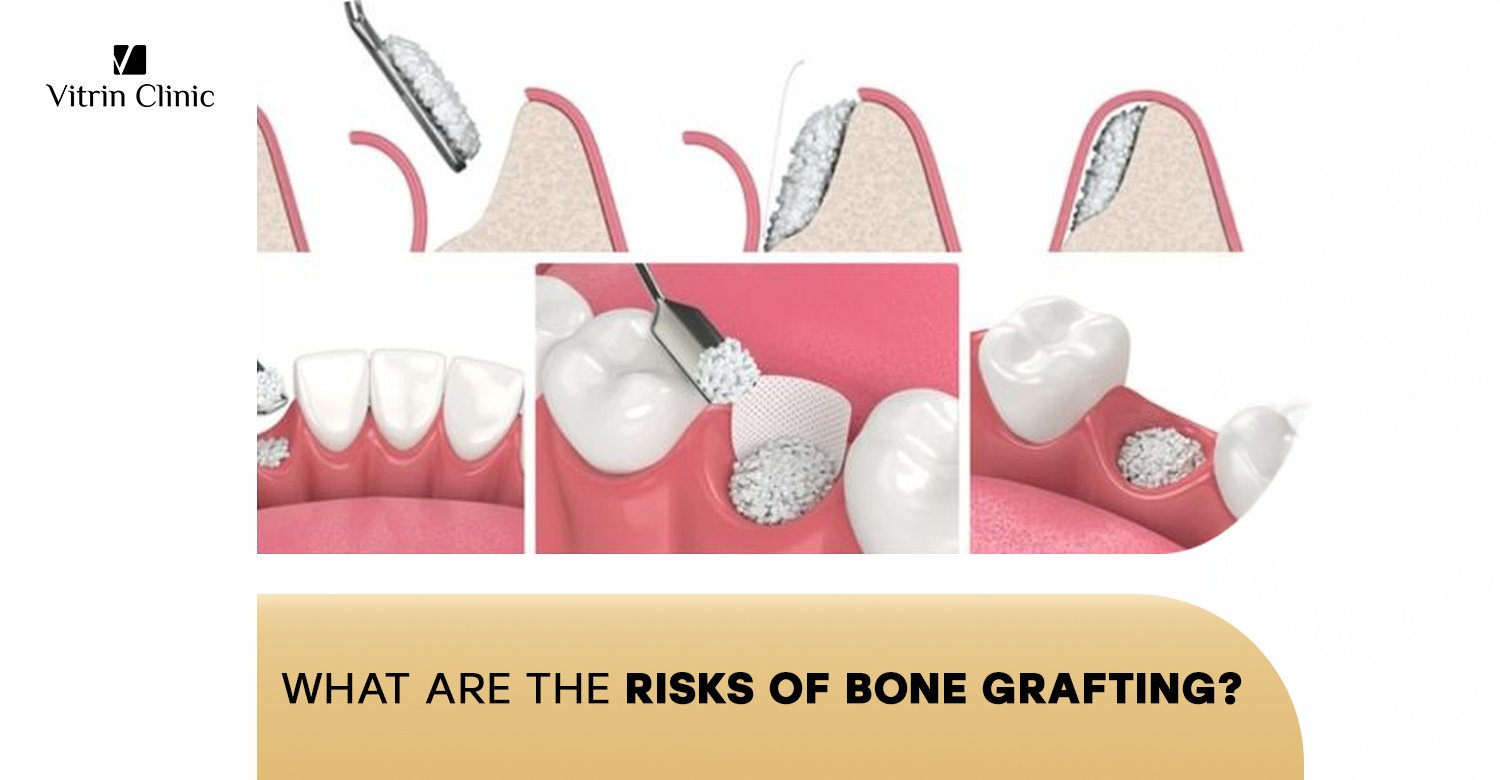
تتم غالبية إجراءات زراعة العظام دون مشاكل، ولكن مثل أي عملية جراحية، هناك مخاطر شائعة متضمنة. غالبًا ما تكون هذه المخاطر طفيفة ومؤقتة، لكنها مهمة لكي يكون المرضى على دراية بها قبل الخضوع للجراحة. تشمل أكثر المشكلات شيوعًا التورم الموضعي، والكدمات، وبعض درجات الألم بعد العملية. ومن المخاوف الشائعة الأخرى الحمى الخفيفة، وهي استجابة مناعية طبيعية للصدمة الجراحية، ولكنها قد تكون مقلقة إذا لم تكن متوقعًا.
أثناء الإجراء نفسه، قد تنشأ بعض المضاعفات الفورية، على الرغم من ندرتها. عادةً ما يتعامل الفريق الجراحي معها فور حدوثها، مما يقلل من أي آثار طويلة الأمد. القلق الكبير للعديد من الأشخاص هو احتمال حدوث نزيف مفرط، ولهذا السبب سيستعرض الجراح تاريخك الطبي، خاصة إذا كنت تتناول أدوية مميعة للدم. تلف الأعصاب هو خطر محتمل آخر، وإن كان نادرًا جدًا، قد يؤدي إلى خدر مؤقت أو، في حالات نادرة للغاية، خدر دائم.
النزيف المفرط أثناء إجراء زراعة العظام ليس شائعًا. يأخذ الجراحون عناية دقيقة لضمان إدارة الأوعية الدموية وتقليل فقدان الدم طوال العملية. بالنسبة للمرضى الذين يتناولون أدوية لتخفيف الدم، عادةً ما ينصحهم الطبيب بالتوقف عن تناولها قبل عدة أيام من الجراحة لتقليل هذا الخطر. خبرة الجراح وتقنيته الدقيقة هما المفتاح لمنع هذه المشكلة، مما يجعل النزيف الكبير حدثًا نادرًا.
تلف الأعصاب أثناء زراعة العظام هو مضاعفة نادرة تحدث بشكل أساسي عندما يكون موقع الجراحة قريبًا من عصب رئيسي، مثل العصب السنخي السفلي في الفك السفلي. السبب عادة يكون صدمة غير مقصودة للعصب أثناء الحفر أو التلاعب بعظم الفك. ومعظم المشكلات المتعلقة بالأعصاب تكون مؤقتة وتزول من تلقاء نفسها.
مضاعفات التخدير، رغم ندرتها، هي خطر موجود في أي إجراء جراحي. يمكن أن تتراوح من آثار جانبية طفيفة مثل الغثيان أو الدوخة إلى مشكلات أكثر خطورة تهدد الحياة، على الرغم من أن الأخيرة نادرة جدًا مع بروتوكولات التخدير الحديثة. المرضى الذين لديهم حالات موجودة مسبقًا مثل مشاكل القلب أو الرئة هم أكثر عرضة قليلًا، ولهذا السبب يُعد التقييم الطبي الشامل جزءًا إلزاميًا من عملية ما قبل الجراحة.
بعد اكتمال الجراحة، يتحول التركيز إلى إدارة المخاطر بعد العملية، والتي هي أكثر شيوعًا بكثير من المضاعفات الجراحية الفورية. تشمل هذه المخاطر الألم والتورم والكدمات، وكلها جزء طبيعي من استجابة الجسم للشفاء. في حين أن معظم هذه الأعراض مؤقتة ويمكن التحكم فيها، فمن الضروري معرفة ما يجب الانتباه إليه الذي قد يشير إلى وجود مشكلة. الحمى الخفيفة أيضًا شائعة في أول 24-48 ساعة. الأمر الأكثر أهمية هو اتباع تعليمات الرعاية بعد العملية التي يقدمها الجراح بدقة لتقليل مخاطر زراعة العظام وضمان التعافي بسلاسة.
الألم بعد الجراحة الناتج عن زراعة العظام عادةً ما يستمر خلال الأيام القليلة الأولى بعد الإجراء. يكون عادةً أشد خلال أول 24 إلى 48 ساعة، ثم يخف تدريجيًا. سيصف لك الجراح أدوية لتخفيف الألم لمساعدتك على التحكم في هذا الانزعاج، ويجد العديد من المرضى أن مسكنات الألم التي تُصرف بدون وصفة كافية بعد الفترة الأولية.
عادةً ما يصل التورم الطبيعي بعد زراعة العظام إلى ذروته خلال يومين إلى ثلاثة أيام، ثم يبدأ في الانخفاض. ومع ذلك، قد يكون التورم غير الطبيعي علامة على مشكلة، خاصة إذا كان شديدًا، يمتد خارج المنطقة الجراحية المباشرة، أو يصاحبه زيادة في الألم والاحمرار. قد يشير ذلك إلى عدوى أو ورم دموي.
الكدمات حول موقع الجراحة هي أثر جانبي شائع وطبيعي جدًا لزراعة العظام. تنجم عن النزيف تحت الجلد وتظهر عادةً كلون أزرق أو بنفسجي يتلاشى إلى الأصفر أو الأخضر مع مرور الوقت. يجب القلق بشأن الكدمات إذا كانت شديدة، تنتشر بسرعة، أو يصاحبها علامات أخرى لمضاعفة، مثل ارتفاع الحرارة أو القيح. عادةً ما تختفي الكدمات الطبيعية خلال أسبوع إلى أسبوعين.
إذا خضعت لزراعة عظام الأسنان، فمن المهم مراقبة الأعراض التي قد تشير إلى عدوى أو فشل الطعم. تشمل علامات التحذير الرئيسية ما يلي:
نصيحة: اتصل بطبيب الأسنان أو جراح الفم على الفور إذا لاحظت أيًا من هذه الأعراض لمنع المضاعفات.
خلال الأسبوع الأول من التعافي، كن متيقظًا للإشارات التحذيرية الطفيفة، مثل:
نصيحة عملية: إذا لاحظت أيًا من هذه العلامات، اتصل فورًا بجراح الفم أو طبيب الأسنان لمنع تفاقم العدوى.
أسباب العدوى البكتيرية في طعوم العظام
هناك عدة عوامل يمكن أن تسمح للبكتيريا بالدخول إلى موقع الطعم والتسبب في العدوى، وتشمل:
نصيحة وقائية: الحفاظ على نظافة الفم بدقة، الالتزام الصارم بالعناية بعد العملية، والمتابعة المنتظمة مع طبيب الأسنان أو الجراح هي مفتاح لتقليل خطر العدوى.
إذا تُركت دون علاج، يمكن أن تصبح عدوى الطعم العظمي خطيرة جدًا. قد تؤدي إلى فشل كامل للطعم، مما يتطلب إزالة المادة المزروعة وإجراء عملية جديدة. في الحالات الشديدة، يمكن أن تنتشر العدوى إلى أجزاء أخرى من عظم الفك أو حتى إلى مجرى الدم، مما يؤدي إلى عدوى جهازية (تعفن الدم) والتي تُعتبر حالة طبية طارئة. لهذا السبب من الضروري الاتصال بالجراح فورًا إذا كنت تشك بوجود عدوى.
رفض الطعم العظمي هو مضاعفة خطيرة ومخيفة، لكنه نادر جدًا، خاصة مع المواد الحديثة للزراعة. يحدث الرفض عندما يتعرف جهاز المناعة في الجسم على المادة المزروعة كمهاجم أجنبي ويهاجمها، مما يمنع اندماجها مع العظم الموجود. غالبًا ما يرتبط هذا بالطعوم الممنوحة من متبرع (عظم متوفى) أو من حيوانات، حيث يمكن للجسم التفاعل مع البروتينات في المادة المانحة.
يمكن أن يظهر رفض الطعم العظمي على شكل ألم مستمر، تورم، احمرار، أو حساسية تدوم بعد فترة الشفاء الطبيعية. قد يبدو الطعم مرتخيًا، مكشوفًا، أو يفشل في الاندماج مع العظم المحيط. على عكس العدوى، هذه الأعراض لن تتحسن مع المضادات الحيوية وغالبًا ما تتطلب إزالة الطعم.
رفض الطعم العظمي نادر جدًا لأن الطعوم الحديثة والمعالَجة تزيل الخلايا المثيرة للمناعة. الطعوم الذاتية، التي تستخدم عظامك الخاصة، تكاد تكون بلا خطر للرفض. هذا يجعل فشل الطعم بسبب الرفض أمرًا غير شائع في إجراءات طب الأسنان والجراحة.
ردود الفعل التحسسية لمواد الطعوم العظمية نادرة جدًا، حيث يتم معالجة معظم الطعوم لإزالة البروتينات التي قد تسبب الحساسية. في حالات نادرة، قد يتفاعل المرضى مع مكونات أخرى مثل الأغشية الحاجزة أو مواد التثبيت. يمكن أن تؤدي هذه التفاعلات إلى الالتهاب والتورم، مما قد يؤثر على استقرار الطعم.
فشل الطعم العظمي هو أكثر المخاطر الطويلة المدى شيوعًا، ويمكن أن يحدث نتيجة مجموعة من العوامل. الأهم من ذلك هو ضعف التروية الدموية لموقع الطعم، وهو أمر ضروري لنمو العظم الجديد واندماجه. تشمل العوامل الأخرى الصحة العامة للمريض، بعض الأدوية، وسوء الرعاية بعد العملية. فهم ما يمكن أن يسبب فشل الطعم هو المفتاح لتجنب هذه النتيجة.
ضعف التروية الدموية هو أحد الأسباب الرئيسية لفشل الطعم العظمي. يحتاج العظم الجديد، سواء من متبرع أو من جسمك، إلى تدفق دم غني لتوصيل الأكسجين والمواد المغذية اللازمة لنمو الخلايا واندماجها. إذا كانت التروية الدموية غير كافية، فلن يتمكن الطعم من “الالتصاق”، ولن يتشكل العظم الجديد، مما يؤدي إلى فشل الطعم العظمي. هذا أحد المخاطر الرئيسية لزراعة العظام.
يمكن أن يلعب عمر المريض دورًا مهمًا في فشل الطعم العظمي. بينما لا يمنع العمر نفسه نجاح الطعم، فإن المرضى الأكبر سنًا غالبًا ما يكون لديهم عملية شفاء أبطأ وفرصة أكبر لوجود حالات طبية أساسية مثل السكري أو هشاشة العظام أو أمراض القلب والأوعية الدموية، وكلها يمكن أن تؤثر على شفاء العظام. لذلك، يعد الفحص الصحي الشامل ضروريًا للمرضى الأكبر سنًا الذين يفكرون في زراعة العظام.
نعم، للتدخين تأثير سلبي وعميق على معدلات نجاح الطعم العظمي. كيف يؤثر التدخين على الطعوم العظمية؟ النيكوتين وأول أكسيد الكربون في دخان التبغ يقيّد تدفق الدم والأكسجين إلى الموقع الجراحي، مما يعيق بشكل كبير قدرة الجسم على الشفاء واندماج العظم الجديد. لدى المدخنين معدل فشل أعلى بكثير للطعم، ويرفض العديد من الجراحين إجراء العملية على المرضى الذين لن يقلعوا عن التدخين لفترة قبل وبعد الجراحة.
حتى إذا لم يفشل الطعم العظمي تمامًا، فإن عدم اكتمال اندماج العظام يمكن أن يكون خطرًا كبيرًا للطعوم العظمية في زراعة الأسنان. هذا يعني أنه بينما قد لا يتم رفض الطعم، إلا أنه لا يندمج بالكامل مع العظم الأصلي، مما يؤدي إلى قاعدة أضعف من المرغوب فيها للزرع النهائي. هذا يمكن أن يؤدي إلى عدم استقرار الزرع والحاجة إلى إجراءات تصحيحية مستقبلية.
عادةً ما يستغرق الاندماج الكامل لزرع العظم، وهي عملية تُعرف بالاندماج العظمي، فترة تتراوح بين 4 إلى 9 أشهر، على الرغم من أن هذا يمكن أن يختلف حسب نوع الطعم ومعدل شفاء المريض الفردي. خلال هذا الوقت، تنمو خلايا العظم الطبيعية في الجسم حول مادة الطعم، محوِّلة إياها إلى عظم جديد حي. التعجل في العملية يمكن أن يؤدي إلى مشكلة كبيرة في طعم العظم.
عندما لا تندمج طعوم العظام بشكل صحيح، قد يكون العظم ناعماً جداً أو ضعيفاً لدعم الزرع السني. هذا يمكن أن يؤدي إلى عدم ثبات الزرع، أو ارتخائه، أو حتى فشله تماماً. هذا هو السبب الأساسي الذي يجعل الجراحين ينتظرون عدة أشهر قبل وضع الزرع السني. المخاطر المحتملة لتلقي طعم عظم لا يندمج بشكل صحيح قد تعني جراحة إضافية وتكاليف أعلى.
بالطبع. سوء نظافة الفم هو أحد الأسباب الرئيسية القابلة للوقاية لمضاعفات فشل طعوم العظام. يمكن للبكتيريا الموجودة في البلاك وبقايا الطعام أن تدخل بسهولة إلى موقع الجراحة، مما يؤدي إلى عدوى تُضعف الطعم. هذا علامة شائعة على فشل طعم العظم السني ويمكن أن يدمر العظم الجديد تمامًا قبل أن تتاح له فرصة للشفاء.
يلعب نوع مادة الطعم العظمي المستخدمة دوراً كبيراً في المخاطر والنتائج المحددة. الأنواع الأكثر شيوعاً هي الطعوم الذاتية، والطعوم المانحة، والطعوم الصناعية. لكل منها مجموعة من المزايا والعيوب التي يمكن أن تؤثر على اختيار مادة الطعم لإجراء محدد. الفهم الواضح للمخاطر المرتبطة بكل نوع أمر ضروري لكل من الجراح والمريض.
تُعتبر الطعوم العظمية الذاتية، حيث يُؤخذ العظم من جسم المريض نفسه، المعيار الذهبي لأنها تحمل أقل خطر للرفض. ومع ذلك، يحمل الإجراء مجموعة فريدة من المخاطر، ترتبط بشكل رئيسي بموقع الجراحة الثانوي الذي يُؤخذ منه العظم.
تحدث المضاعفات الأساسية للطعوم العظمية الذاتية في موقع المتبرع، والذي غالباً ما يكون الذقن أو الورك أو الساق. قد تشمل هذه الألم، العدوى، تلف الأعصاب، وزيادة خطر الكسر إذا تم أخذ كمية كبيرة من العظم. كما يمكن أن يكون موقع المتبرع مصدرًا لألم كبير بعد الجراحة وفترة تعافي أطول.
غالباً ما تكون عملية التعافي في موقع المتبرع أكثر إيلامًا من الطعم السني نفسه. يختلف مستوى الألم حسب مكان أخذ العظم. على سبيل المثال، مواقع الورك للمتبرع معروفة بأنها مؤلمة للغاية ويمكن أن تحد من الحركة لعدة أيام إلى أسبوع. هذا جزء أساسي من نقاش مزايا وعيوب الطعوم العظمية الجثثية، حيث تلغي الطعوم من الجثث الحاجة إلى موقع جراحي ثانٍ.
أحد القيود الرئيسية لاستخدام عظم المريض نفسه هو الكمية المحدودة من العظم المتاح. هذا يجعل استخدامه لإجراءات الطعوم الأكبر صعباً. القيد الثاني هو الحاجة إلى جراحة إضافية، والتي تأتي مع مجموعة مخاطرها الخاصة وعملية تعافي أكثر تعقيداً. يجب موازنة المخاطر المحتملة للحصول على طعم من نفسك مقابل معدل نجاحه العالي.
الطعوم العظمية المانحة، التي تستخدم عظماً من متبرع متوفى، شائعة جداً في إجراءات الطعوم العظمية. بينما تلغي الحاجة إلى موقع جراحي ثانٍ، فإنها تحمل مجموعة من المخاطر تختلف عن الطعوم الذاتية.
خطر انتقال الأمراض من نسيج المتبرع منخفض جداً، لكنه ليس صفرًا. يتم فحص نسيج المتبرع وتعقيمه بدقة لقتل أي مسببات محتملة، بما في ذلك الفيروسات مثل HIV والتهاب الكبد. على الرغم من أن احتمال حدوث عدوى خطيرة يكاد يكون ضئيلاً، إلا أن هذا الخطر لا يزال جزءًا من المناقشة. هل أنت خائف من الحصول على طعم عظم؟ هذا قلق مفهوم.
يتم فحص الطعوم المانحة لضمان السلامة من خلال عملية صارمة تشمل مراجعة تاريخ صحة المتبرع، وفحص الدم للأمراض المعدية، ومعالجة النسيج لإزالة جميع الخلايا التي قد تحمل الأمراض أو تحفز استجابة مناعية. هذا النهج متعدد الطبقات يجعل النسيج آمناً للغاية ويُعد السبب الرئيسي لأمان طعوم العظام.
كما ذُكر سابقاً، ردود الفعل المناعية تجاه الطعوم العظمية المانحة نادرة جداً. يُعالج العظم لإزالة جميع الخلايا والمواد البروتينية التي قد يتعرف عليها جهاز المناعة في الجسم. ومع ذلك، في بعض الحالات المعزولة، يمكن أن تحدث ردود فعل، مما يؤدي إلى مشكلة أو فشل في الطعم. أعراض رفض طعم العظم من الجثث نادرة جداً.
توفر الطعوم العظمية الصناعية، المصنوعة من مواد مثل فوسفات الكالسيوم أو السيراميك، بديلاً جيداً للطعوم الذاتية والمانحة. فهي تلغي المخاطر المرتبطة بالموقع الجراحي الثاني والمخاطر البعيدة لانتقال الأمراض. ومع ذلك، ليست خالية من المشكلات المحتملة.
تم تصميم المواد الصناعية لتقليد خصائص العظم الطبيعي، لكنها ليست متطابقة. فهي تعمل كهيكل يمكن للعظم الطبيعي في الجسم أن ينمو فيه، لكنها لا تحتوي على الخلايا الحية وعوامل النمو الموجودة في الطعوم الذاتية. هذا يمكن أن يؤدي أحياناً إلى عملية اندماج أبطأ وأقل توقعاً.
الآثار الطويلة الأمد للبدائل العظمية الصناعية لا تزال قيد الدراسة، لكنها تعتبر عامة آمنة. تم تصميم بعض المواد ليتم امتصاصها من قبل الجسم مع نمو العظم الجديد، بينما صُممت مواد أخرى للبقاء بشكل دائم. هناك خطر ألا يتم امتصاص المادة بالكامل أو ألا تندمج بشكل جيد مثل العظم الطبيعي.
نعم، في بعض الحالات النادرة، يمكن للطعوم الصناعية أن تسبب رد فعل للجسم الغريب. يحدث هذا عندما يكتشف جهاز المناعة المادة الصناعية ويحاول حصرها أو إزالتها، مما يؤدي إلى التهاب واندماج غير كامل. هذا خطر محتمل يجب أخذه بعين الاعتبار عند الطعوم العظمية، لكنه نادر.
يمكن أن يكون للصحة العامة للمريض والحالات الطبية الموجودة مسبقاً تأثير كبير على نجاح طعم العظم. بعض الحالات يمكن أن تبطئ عملية الشفاء، وتزيد من خطر العدوى، وتضعف قدرة الجسم على دمج العظم الجديد. من الضروري أن يكون المرضى صريحين بشأن تاريخهم الصحي.
يُعد مرض السكري من أهم الحالات الطبية التي يمكن أن تؤثر على نجاح طعوم العظام. يمكن أن تؤثر مستويات السكر في الدم غير المضبوطة على قدرة الجسم على الشفاء ومقاومة العدوى، مما يزيد بشكل كبير من مخاطر الطعوم العظمية.
يحتاج مرضى السكري إلى مراقبة أقرب قبل وبعد الجراحة. قد يحتاجون إلى تعديل جرعات الإنسولين أو الأدوية لضمان التحكم الجيد في مستويات السكر في الدم. كما أنهم أكثر عرضة للعدوى، لذا قد يتم وصف دورة من المضادات الحيوية كإجراء وقائي.
التحكم في السكر أمر بالغ الأهمية للشفاء. يمكن أن تتلف مستويات السكر العالية الأوعية الدموية، مما يقلل تدفق الدم إلى موقع الجراحة ويعيق توصيل العناصر الغذائية والأكسجين الأساسية. كما يمكن أن يضعف وظيفة خلايا الدم البيضاء، مما يجعل الجسم أقل قدرة على مقاومة العدوى. هذا يمكن أن يؤدي إلى فشل طعم العظم السني.
يواجه مرضى السكري خطرًا متزايدًا بشكل كبير للإصابة بالعدوى بعد أي إجراء جراحي، بما في ذلك طعوم العظام. يخلق ارتفاع السكر في الدم بيئة مثالية لنمو البكتيريا ويجعل الجسم أقل قدرة على محاربة الجراثيم.
يواجه المرضى المصابون بأمراض المناعة الذاتية، مثل التهاب المفاصل الروماتويدي أو الذئبة، مخاطر فريدة عند استخدام طعوم العظام. يمكن أن يؤثر المرض نفسه على صحة العظام والشفاء، ويمكن أن تلعب الأدوية المستخدمة لإدارة هذه الحالات دورًا أيضاً.
يمكن للعديد من الأدوية المستخدمة لعلاج أمراض المناعة الذاتية، وخاصة الكورتيكوستيرويدات والمثبطات المناعية، أن تبطئ أو تعيق بشكل كبير عملية شفاء العظام الطبيعية في الجسم. هذا يمكن أن يؤدي إلى فترة تعافي أطول وزيادة خطر فشل طعم العظم.
يتطلب المرضى المصابون بأمراض المناعة الذاتية مراقبة إضافية لضمان شفاء طعم العظم بشكل صحيح. قد يشمل ذلك زيارات متابعة أكثر تكرارًا، اختبارات دم لفحص علامات الالتهاب، ودراسات تصويرية لتقييم اندماج الطعم.
نعم، يمكن للأدوية المثبطة للمناعة زيادة معدلات فشل الطعوم. من خلال تثبيط جهاز المناعة، يمكنها منع الجسم من بدء الاستجابات الالتهابية والشفائية اللازمة لنجاح اندماج العظم.
يمكن أن تشكل اضطرابات الدم أيضًا خطرًا كبيرًا أثناء إجراءات زراعة العظام، ويرتبط ذلك بشكل أساسي بقدرة الجسم على التجلط والتحكم في النزيف. المرضى الذين يتناولون مميعات الدم هم أيضًا أكثر عرضة للنزيف المفرط.
بالنسبة للمرضى الذين يتناولون مميعات الدم، فإن الخطر الرئيسي هو النزيف المفرط أثناء وبعد الإجراء. من الضروري أن يستشير هؤلاء المرضى طبيب الرعاية الأولية لتحديد ما إذا كان من الآمن التوقف مؤقتًا عن تناول الدواء قبل الجراحة.
يحتاج المرضى الذين يعانون من اضطرابات التجلط، مثل الهيموفيليا، إلى إدارة خاصة أثناء الجراحة. قد يشمل ذلك نهجًا جماعيًا مع أخصائي أمراض الدم لإعطاء عوامل التجلط أو علاجات أخرى لضمان إجراء آمن.
تشمل اختبارات الدم الأساسية قبل العملية تعداد الدم الكامل (CBC) لفحص فقر الدم وعدد الصفائح الدموية. بالنسبة للمرضى الذين لديهم تاريخ من النزيف أو يتناولون مميعات الدم، فإن لوحة التجلط ضرورية لتقييم قدرة الدم على التجلط.
يمكن أن تختلف مخاطر زراعة العظام اعتمادًا على التقنية ونوع الطعم المستخدم. الطعوم الذاتية (باستخدام عظام المريض نفسها) تحمل خطر الألم أو العدوى أو إصابة الأعصاب في موقع المتبرع. الطعوم المانحة والطعوم الحيوانية لديها خطر منخفض جدًا من رد الفعل المناعي أو انتقال الأمراض، على الرغم من أن هذا نادر جدًا بسبب المعالجة الحديثة. بالإضافة إلى ذلك، قد تزيد الإجراءات المعقدة من احتمال فشل الطعم أو تأخر الشفاء أو تلف الهياكل المحيطة.
تمزق غشاء الجيوب الأنفية هو المضاعفة الأكثر شيوعًا أثناء إجراء رفع الجيوب. يحدث عندما يتمزق الغشاء الرقيق عن طريق الخطأ. إذا حدث تمزق صغير، غالبًا ما يمكن إصلاحه بغشاء خاص، لكن التمزق الكبير قد يتطلب إلغاء الإجراء وإعادة جدولته بعد شفاء الغشاء.
نعم، يمكن أن تتطور التهابات الجيوب بعد زراعة العظام، خاصة بعد رفع الجيوب. يمكن أن تتلوث مادة الطعم، مما يؤدي إلى عدوى في الجيوب تتطلب المضادات الحيوية، وفي بعض الحالات التصريف الجراحي. وهذا يعتبر خطرًا أساسيًا لزراعة العظام في الفك العلوي.
تكبير الحافة هو إجراء لزيادة ارتفاع أو عرض عظم الفك. المخاطر الرئيسية هي انفصال الأنسجة الرخوة وانكشاف الغشاء، مما قد يؤدي إلى فشل الطعم.
انفصال الأنسجة الرخوة هو مشكلة كبيرة في زراعة العظام تحدث عندما تنفصل اللثة أو الأنسجة الرخوة حول موقع الطعم، مما يكشف عن مادة العظم أسفلها. ليس شائعًا، لكنه قد يحدث إذا كان هناك توتر شديد على اللثة أو إذا لم يتبع المريض تعليمات ما بعد الجراحة.
نعم، يمكن لتكبير الحافة أن يؤثر على الأسنان المجاورة إذا لم يتم تنفيذه بعناية. هناك خطر صغير بتلف جذور الأسنان القريبة أو تكوين جيوب حول الأسنان، مما قد يؤثر على صحة هذه الأسنان.
يمكن أن تؤثر أخطاء التقنية الجراحية على استقرار ونجاح الطُعم العظمي. القطوع غير الدقيقة، تصميم الرفرف السيء، أو التعامل غير الصحيح مع الأنسجة يمكن أن يؤدي إلى النزيف، العدوى، أو تحرك الطُعم. قد تتسبب هذه الأخطاء أيضًا في تلف الأعصاب أو الأوعية الدموية المحيطة، مما يزيد الألم ويطيل فترة التعافي. إذا لم يتم تثبيت الطُعم بشكل صحيح، فقد يفشل في الاندماج مع العظم الطبيعي، مما قد يتطلب جراحة تصحيحية لاحقًا. لذلك، فإن مهارة وخبرة الجراح أمران حاسمان لتقليل هذه المخاطر.
يمنع الوضع غير الصحيح للطُعم العظمي الاتصال السليم بين مادة الطُعم والعظم الطبيعي، وهو أمر ضروري للاندماج. قد يؤدي ذلك إلى حركة الطُعم، ضعف الشفاء، وفشل الطُعم في النهاية. كما يمكن أن يخلق الوضع الخاطئ فراغات تسمح بدخول البكتيريا، مما يزيد خطر العدوى. في الحالات الشديدة، قد يحتاج الطُعم إلى الإزالة والاستبدال. الموضع الدقيق هو المفتاح لتحقيق نتيجة مستقرة وفعالة.
يمكن أن يؤدي الوضع غير الصحيح للطُعم إلى تعطيل إمداد الدم، وهو أمر أساسي لتجديد العظم. بدون تدفق دم كافٍ، لا يمكن لمادة الطُعم تلقي الأكسجين والمواد الغذائية اللازمة للشفاء والاندماج مع العظم المحيط. الاتصال الضعيف مع العظم الطبيعي يحد من هجرة الخلايا، مما يبطئ أو يمنع الاندماج. يمكن أن يؤدي ذلك إلى تأخر الشفاء، زيادة الألم، وزيادة احتمالية فشل الطُعم. المحاذاة الصحيحة تضمن أفضل فرصة لنمو عظمي ناجح.
يزيد التخطيط الجراحي السيء من خطر المضاعفات قبل القيام بالشق الأول. الفشل في تقييم حجم العظم، صحة المريض، واحتياجات الزرع يمكن أن يؤدي إلى اختيار التقنية أو المواد الخاطئة. قد يؤدي هذا الإهمال إلى طُعوم غير مستقرة، ضعف الشفاء، أو الحاجة إلى عمليات جراحية إضافية. التخطيط غير الكافي يمكن أن يزيد أيضًا من وقت العملية وفقدان الدم. التقييم الدقيق قبل الجراحة أمر بالغ الأهمية لتجنب المخاطر غير الضرورية وتحسين النتائج.
يمكن للأدوات الملوثة أن تحمل البكتيريا إلى موقع الجراحة، مما يخلق مسارًا مباشرًا للعدوى. حتى كمية صغيرة من التلوث يمكن أن تؤدي إلى فشل الطُعم وتستلزم علاجًا عاجلًا. قد لا تستجيب العدوى الناتجة عن الأدوات الملوثة بشكل جيد للمضادات الحيوية، مما يزيد من خطر فقدان العظم أو المرض الجهازي. هذا يمكن أن يؤخر الشفاء بشكل كبير ويؤثر على نجاح الزرع في المستقبل. لذلك، فإن التعقيم السليم لجميع الأدوات الجراحية أمر لا بد منه في إجراءات زرع العظم.
يمكن أن تسبب تقنية التعقيم السيئة عدوى موضعية، عدوى عظيمة شديدة (التهاب العظم والنقي)، أو تعفن الدم المهدد للحياة. قد تتطلب هذه المضادات الحيوية أو تصريف جراحي أو إزالة الطُعم. في الحالات الشديدة، يمكن أن تنتشر العدوى إلى الأنسجة المحيطة أو مجرى الدم، مما يعرض الصحة العامة للخطر. التعقيم الصارم والتعامل الحذر مع الأدوات أمران حاسمان لمنع هذه المضاعفات.
تمنع غرفة العمليات المعقمة البكتيريا من تلوث موقع الطُعم. أنظمة الهواء النظيف، الأغطية المعقمة، الرداءات والأقنعة تقلل جميعها من خطر العدوى. حتى الإهمالات الصغيرة يمكن أن تؤدي إلى مضاعفات خطيرة أو فشل الطُعم. التحكم البيئي المستمر يحسن بشكل كبير من الشفاء ونسب نجاح الجراحة.
قد يضع الجراحون غير المتمرسون الطُعوم بشكل سيء، أو يتلفون الأنسجة، أو يفوتون المضاعفات. هذا يزيد من خطر العدوى، وفشل الطُعم، ومشاكل الشفاء. قد يواجهون أيضًا صعوبة في إدارة النزيف غير المتوقع أو تمزق الغشاء أثناء العملية. اختيار أخصائي ماهر يقلل كثيرًا من هذه المخاطر ويضمن نتائج أفضل على المدى الطويل.
يخطط الجراحون المتمرسون بشكل أفضل، يتعاملون مع المضاعفات بسرعة، ولديهم معدلات فشل أقل. معرفتهم بالتقنيات والتشريح تضمن نتائج أكثر أمانًا وتوقعًا. يمكنهم التكيف أثناء الجراحة مع المشكلات غير المتوقعة، مما يحمي الطُعم والهياكل المحيطة. هذه الخبرة تساهم مباشرة في التعافي السريع وزيادة معدلات النجاح.
يجب أن يكون جراحو الطُعم العظمي أطباء أسنان جراحون أو أطباء لثة مع تدريب متقدم في زرع العظم. سنوات من الخبرة الجراحية وسجل نجاح قوي هما مفتاح العلاج الآمن والفعال. توفر الدورات المتخصصة في تجديد العظم وزراعة الأسنان خبرة إضافية. يجب على المرضى دائمًا التحقق من شهادات الجراح ونتائج الحالات السابقة قبل الجراحة.
يمكن للمرضى التحقق من مؤهلات الجراح من خلال مراجعة شهاداته، الاطلاع على تقييمات المرضى وشهاداتهم، وسؤاله عن خبرته في زرع العظم. من الطبيعي أن يشعر الشخص بالخوف من إجراء زرع العظم، لكن اختيار جراح مؤهل بدرجة عالية يوفر راحة بال كبيرة.
يمكن أن يبطئ العمر عملية الشفاء والتجديد الطبيعي للجسم، مما قد يؤدي إلى فترة تعافي أطول بعد زرع العظم. كما أن كبار السن أكثر عرضة للإصابة بحالات مزمنة قد تعقد الجراحة والشفاء. تساعد التقييمات الدقيقة قبل العملية وخطط العلاج المصممة خصيصًا على تقليل هذه المخاطر المرتبطة بالعمر.
غالبًا ما يعاني كبار السن من بطء الدورة الدموية وانخفاض كثافة العظم، مما قد يؤخر اندماج الطُعم. كما أنهم أكثر عرضة لتناول أدوية مثل مميعات الدم أو الستيرويدات التي تتداخل مع شفاء العظم. تجعل هذه العوامل المراقبة الطبية الدقيقة أمرًا ضروريًا أثناء فترة التعافي.
مع التقدم في العمر، يقل إنتاج خلايا العظم الجديدة وتتباطأ عملية الأيض العظمي. هذا يعني أن الطُعم قد يستغرق وقتًا أطول للاندماج مع العظم الموجود وقد يكون معرضًا لخطر الفشل بشكل طفيف. غالبًا ما يخطط الجراحون لجداول زمنية أطول للشفاء لدى كبار السن.
يتناول العديد من كبار السن عدة وصفات لأمراض القلب أو السكري أو هشاشة العظام، والتي يمكن أن تتداخل مع التخدير أو الشفاء. يمكن أن تزيد مميعات الدم من النزيف، بينما قد تبطئ الستيرويدات تجديد العظم. يعد مراجعة دقيقة للأ
الحالات مثل السكري، وأمراض القلب والأوعية الدموية، أو ضعف جهاز المناعة تزيد من خطر العدوى وتبطئ عملية شفاء الأنسجة. يمكن أن تجعل هذه المشاكل الصحية التخدير والرعاية بعد الجراحة أكثر تعقيدًا. عادةً ما يطلب الجراحون موافقة طبية مفصلة قبل المضي قدمًا في عملية الزرع لدى المرضى الأكبر سنًا.
قد يكون فك المرضى الأصغر سنًا لا يزال في مرحلة النمو، لذا فإن التوقيت مهم لتجنب تعطيل نمو العظام الطبيعي. يجب على الجراح أيضًا مراعاة كيف سيساهم الزرع في تلبية الاحتياجات السنية المستقبلية على مدى عقود. التخطيط المبكر يضمن بقاء الزرع وظيفيًا مع نضوج المريض.
إذا كان الفك لا يزال ينمو، فإن وضع الزرع مبكرًا جدًا قد يتداخل مع تكوين العظام ومحاذاة الأسنان. غالبًا ما ينتظر الجراحون حتى تكتمل مراحل النمو الرئيسية أو يخططون بعناية لمكان الزرع لاستيعاب التطور المستمر. هذا مهم بشكل خاص في مرحلة المراهقة.
يحتاج البالغون الشباب إلى زرع عظام يظل مستقرًا لعقود عديدة، وقد يدعم زرع المستقبل للغرسات. يضمن الموضع الصحيح والتكامل القوي بقاء الزرع مدى الحياة. يُوصى بالمتابعة الدورية لصحة الأسنان للحفاظ على صحة العظام على مر السنين.
يمكن أن تقلل التقلبات الهرمونية أثناء فترة البلوغ أو الشباب من كثافة العظام مؤقتًا. قد يبطئ هذا الشفاء أو يتطلب تعديلات في التوقيت والرعاية اللاحقة. غالبًا ما يراقب الجراحون العوامل الهرمونية عند تخطيط الزرع للمرضى الأصغر سنًا.
التدخين، سوء التغذية، الاستهلاك المفرط للكحول، وعدم النظافة الفموية كلها تزيد من خطر العدوى وفشل الزرع. تقلل هذه العادات من تدفق الدم وتضعف جهاز المناعة. يُشجع المرضى على تبني أنماط حياة صحية قبل وبعد الجراحة.
يقلل التدخين من إمداد الأكسجين إلى موقع الجراحة ويبطئ تكوين العظام الجديدة. كما يزيد من خطر العدوى وسوء تكامل الزرع. حتى التدخين الخفيف يمكن أن يقلل بشكل كبير من معدلات النجاح.
يقوم النيكوتين بتضييق الأوعية الدموية، مما يحد من توصيل الأكسجين والمواد الغذائية إلى الزرع. يحل أول أكسيد الكربون محل الأكسجين في الدم، مما يحرم الأنسجة مما تحتاجه للتجدد. هذه السموم معًا تخلق بيئة ضعيفة لشفاء العظام.
يوصي معظم الجراحين بالتوقف عن التدخين لمدة 2–4 أسابيع على الأقل قبل العملية لتحسين تدفق الدم ومستويات الأكسجين. يمكن أن تبقى النيكوتين والسموم الأخرى في الجسم، لذا فإن التوقف المبكر يمنح الأنسجة وقتًا للتعافي. يُنصح المرضى أيضًا بالبقاء خالين من التدخين لمدة 3–6 أشهر بعد الجراحة لمنح الزرع أفضل فرصة للاندماج الناجح. حتى بضع سجائر أثناء التعافي يمكن أن تقلل من إمداد الأكسجين وتزيد من خطر العدوى.
تُظهر الدراسات باستمرار أن المدخنين لديهم معدل فشل مضاعف أو حتى ثلاثي مقارنة بغير المدخنين فيما يتعلق بزرع العظام. يحد النيكوتين من الأوعية الدموية، مما يقلل من المواد الغذائية والأكسجين اللازمة لتجديد العظام. في بعض الدراسات، فشل 20–30٪ من الزرعات عند المدخنين، مقارنة بأقل من 10٪ لدى غير المدخنين. كما أن وقت الشفاء أطول بشكل ملحوظ، مما يزيد من خطر العدوى.
توفر التغذية الجيدة المواد الخام التي يحتاجها الجسم لتكوين عظام جديدة وإصلاح الأنسجة الرخوة. تساعد الأنظمة الغذائية الغنية بالبروتين، والكالسيوم، وفيتامين د، وفيتامين ك، والزنك على تعزيز جهاز المناعة وتسريع التعافي. من ناحية أخرى، تؤدي التغذية السيئة إلى بطء نمو الخلايا وزيادة خطر العدوى أو فشل الزرع. غالبًا ما يوصي الجراحون بالبدء في خطة غذائية غنية بالعناصر الغذائية قبل عدة أسابيع من الجراحة. شرب كمية كافية من الماء مهم أيضًا، لأن الجفاف يمكن أن يقلل من دوران الدم إلى موقع الزرع.
فيتامين د ضروري لامتصاص الكالسيوم، بينما يدعم فيتامين ك تمعدن العظام بشكل صحيح. يمكن أن يؤدي نقص هذه العناصر أو غيرها من المغذيات مثل الكالسيوم والمغنيسيوم إلى تأخير الشفاء وزيادة احتمال رفض الزرع. كما أن انخفاض مستويات فيتامين ج يضعف إنتاج الكولاجين، وهو أمر أساسي لهيكل اللثة والعظام حول الزرع.
عادةً ما يتم وضع المرضى على نظام غذائي من الأطعمة اللينة لمدة 1–2 أسبوع على الأقل بعد الجراحة لتجنب الضغط على الزرع. الأطعمة مثل الزبادي، والعصائر المخلوطة، والخضروات المهروسة، والبيض المخفوق، ومشروبات البروتين مثالية خلال هذه المرحلة. يمكن أن تؤثر الأطعمة الصلبة أو المقرمشة أو الحارة على موقع الجراحة وتؤخر الشفاء. يجب أيضًا تجنب الكحول والمشروبات السكرية لأنها تعزز الالتهاب والعدوى. مع تقدم الشفاء، سيقوم الجراح بتوجيه الوقت المناسب للعودة التدريجية إلى النظام الغذائي الطبيعي.
نعم، سوء التغذية هو عامل خطر جدي لفشل الزرع. الجسم الذي يفتقر إلى الفيتامينات الأساسية أو البروتينات أو السعرات الحرارية لا يمكنه بناء عظام جديدة بكفاءة أو مقاومة العدوى. المرضى الذين يعانون من نقص الوزن، أو يتعافون من مرض، أو يتبعون حميات صارمة معرضون بشكل خاص. قد يوصي الجراحون بمخفوقات البروتين أو مكملات محددة قبل وبعد الجراحة. معالجة سوء التغذية مبكرًا يساعد في ضمان اندماج الزرع بشكل صحيح واستقرار طويل الأمد.
يتداخل كل من الكحول والمخدرات الترفيهية مع عمليات الشفاء الطبيعية في الجسم. يمكن أن يخفف الكحول الدم، ويزيد من النزيف أثناء الجراحة، ويضعف جهاز المناعة، بينما يمكن أن تقلل المخدرات مثل الكوكايين أو الماريجوانا من تدفق الدم إلى موقع الزرع. تتفاعل هذه المواد أيضًا مع التخدير والأدوية الموصوفة، مما يزيد من المخاطر الجراحية.
يزيد شرب الكحول في الأيام التي تسبق الجراحة من احتمال حدوث نزيف مفرط وبطء تكوين الجلطات. كما يؤدي الكحول إلى جفاف الجسم، مما يجعل من الصعب الحفاظ على ضغط الدم المناسب أثناء التخدير. بعد الجراحة، يمكن أن يتداخل الكحول مع مسكنات الألم أو المضادات الحيوية الموصوفة، مما يقلل من فعاليتها. يوصي معظم الجراحين بتجنب الكحول لمدة أسبوع على الأقل قبل العملية وأسبوعين بعدها. قد يحتاج المدمنون على المدى الطويل إلى موافقة طبية إضافية.
يمكن أن تؤخر المخدرات الترفيهية مثل القنب والكوكايين والأمفيتامينات الشفاء بشكل كبير عن طريق تقييد تدفق الدم أو تثبيط استجابة الجهاز المناعي. قد تتفاعل بعض المخدرات أيضًا بشكل خطير مع التخدير، مما يزيد من خطر المضاعفات القلبية أو التنفسية أثناء الجراحة. المرضى الذين يستخدمون هذه المواد قد يواجهون فترات تعافي أطول ومعدلات عدوى أعلى.
يمكن أن تعمل بعض الأدوية على تسييل الدم أو تتداخل مع شفاء العظام. يجب غالبًا إيقاف الأسبرين، والإيبوبروفين، ومميعات الدم (مثل الوارفارين)، وبعض المكملات العشبية مثل الجنكو أو الثوم قبل الجراحة. كما يمكن للستيرويدات وأدوية هشاشة العظام إبطاء تجديد العظام. اتبع دائمًا تعليمات الجراح قبل التوقف أو تعديل أي دواء.
يمكن أن يكون زرع العظام متطلبًا جسديًا وعاطفيًا، كما أنه ينطوي على تكاليف مالية كبيرة. قد تتطلب المضاعفات علاجات إضافية لا تغطيها التأمين بالكامل. قد يشعر المرضى بالقلق بشأن النتيجة، أو بالإحباط بسبب فترات التعافي الطويلة، أو بالخوف من إجراءات إضافية.
يمكن أن يؤثر الضغط المالي، إلى جانب الانزعاج الجسدي الناتج عن الجراحة، على الصحة العامة والرفاهية. التخطيط الدقيق والدعم النفسي هما المفتاح لإدارة هذه المخاطر.
عادةً ما تكون عملية ترقيع العظام مصروفًا يتحمله المريض شخصيًا، خاصة إذا كانت تُجرى لغرسات الأسنان بدلاً من الضرورة الطبية. يمكن أن تتراوح التكاليف من بضع مئات إلى عدة آلاف من الدولارات حسب نوع الترقيع، والتخدير، والموقع. إذا ظهرت مضاعفات، فإن العمليات الجراحية التالية، وفحوصات التصوير، والأدوية ستزيد من إجمالي الفاتورة.
إذا فشل الترقيع أو لم يندمج، قد تكون هناك حاجة لجراحة مراجعة لاستبدال أو إعادة بناء العظم. عادةً ما تكون هذه الإجراءات التالية أكثر تعقيدًا وقد تطيل جدول التعافي لعدة أشهر. قد يستخدم الجراحون مواد ترقيع بديلة أو يضيفون عوامل نمو لتشجيع الشفاء. كل عملية إضافية تزيد من التكاليف الإجمالية وقد تنطوي على مخاطر جديدة، مثل العدوى أو تلف الأعصاب.
تختلف تكلفة إدارة المضاعفات حسب شدتها. قد تتطلب العدوى البسيطة مضادات حيوية تكلف بضع مئات من الدولارات فقط، بينما قد يكلف الترقيع الفاشل الذي يحتاج إلى مراجعة عدة آلاف من الدولارات. يمكن أن تزيد الإقامة في المستشفى، والفحوصات المتقدمة، والتخدير من التكاليف أيضًا. يجب على المرضى الحفاظ على صندوق طوارئ أو خطة دفع لتقليل الضغط المالي إذا حدثت مضاعفات.
تغطي العديد من خطط التأمين الترقيع الأولي، ولكن قد تحد أو تستثني التغطية للإجراءات المتكررة. بعض السياسات تفصل أيضًا بين رسوم التخدير والمستشفى، والتي قد لا تُعوض بالكامل. يجب على المرضى طلب شرح مكتوب للمزايا وتقديم تفويض مسبق لتأكيد ما هو مشمول. يساعد مراجعة التغطية مبكرًا في منع الفواتير المفاجئة والتخطيط للنفقات المحتملة من الجيب.
القلق، والخوف من الألم، وعدم اليقين بشأن النتيجة هي تحديات عاطفية شائعة. يمكن أن تؤدي فترات الشفاء الممتدة إلى الإحباط، وتقلب المزاج، أو حتى الاكتئاب. بعض المرضى يطورون رهاب الأسنان بعد تجربة ترقيع صعبة، مما يجعل العلاجات المستقبلية مرهقة. يمكن أن يوفر طلب الاستشارة المهنية أو الانضمام إلى مجموعة دعم استراتيجيات تكيف قيمة.
قد يستغرق التعافي من ثلاثة إلى ستة أشهر أو أكثر، وهو ما يتطلب الصبر والمرونة العاطفية. يمكن أن يساعد تحديد أهداف صغيرة، مثل تتبع تقليل الألم أو تحسين النظام الغذائي، في الحفاظ على التحفيز. يستفيد العديد من المرضى من ممارسات اليقظة الذهنية، أو التمارين الخفيفة، أو العلاج المهني. يوفر البقاء على اتصال منتظم مع الفريق الجراحي الطمأنينة والإرشاد طوال العملية.
يمكن للمرضى الوصول إلى الدعم عبر المعالجين النفسيين، ومستشاري الصحة العقلية، أو مجتمعات التعافي السنية عبر الإنترنت. بعض عيادات الأسنان توفر أيضًا منسقي مرضى لمراقبة الحالة العاطفية. تتوفر جلسات استشارة عبر الفيديو لأولئك الذين يفضلون الخصوصية أو لا يمكنهم الحضور شخصيًا. يمكن للرعاية المبكرة للصحة النفسية منع القلق من أن يصبح ساحقًا.
القلق شائع جدًا، خاصة للمرضى الذين يخضعون لجراحة الأسنان لأول مرة. يمكن أن يكون الخوف من الألم، أو المضاعفات، أو فشل الغرسة ساحقًا. يساعد التعرف على الإجراء، وطرح الأسئلة، والعمل مع جراح ذو خبرة في تقليل القلق. في بعض الحالات، قد يُنصح بالتهدئة أو أدوية الاسترخاء للحفاظ على هدوء المرضى.
التخطيط الشامل قبل العملية هو المفتاح لتقليل المخاطر. غالبًا ما يوصي الجراحون بإجراء اختبارات الدم، وتنظيف الأسنان، وفحوصات التصوير لتقييم جودة العظم. قد يُنصح المرضى أيضًا بالإقلاع عن التدخين، وتحسين التغذية، وإدارة الحالات المزمنة قبل الجراحة. تضمن هذه الخطوات أن يكون الجسم في أفضل حالة ممكنة للشفاء.
تفحص اختبارات الدم العدوى، ونقص الفيتامينات، ومشكلات التجلط. تقييم الأشعة السينية أو الأشعة المقطعية كثافة العظام ومكان الترقيع بدقة. يضمن مراجعة صحة القلب والرئتين أن يتمكن المريض من الخضوع للتخدير بأمان. قد تؤدي أي نتائج غير طبيعية إلى تعديل خطة الجراحة أو تأجيل مؤقت للعلاج.
تناول نظام غذائي غني بالفواكه والخضروات والبروتينات قليلة الدسم يقوي جهاز المناعة ويعزز شفاء العظام. النوم الكافي، وإدارة التوتر، والترطيب الجيد مهمة بنفس القدر. يجب على المرضى المصابين بأمراض مزمنة مثل السكري العمل مع الطبيب لتحقيق مستويات مستقرة للسكر في الدم قبل الجراحة. قد يوصي بعض الجراحين بمكملات الفيتامينات أو المعادن إذا تم اكتشاف أي نقص.
قد تحتاج مميعات الدم، وبعض الأدوية المضادة للالتهاب، والمكملات العشبية مثل الجنسنغ أو زيت السمك إلى التوقف مؤقتًا. هذه المواد تزيد من مخاطر النزيف ويمكن أن تعقد التخدير. لا يجب على المرضى التوقف عن الأدوية بمفردهم؛ يجب أن تتم جميع التغييرات تحت إشراف الجراح أو الطبيب الموصي. سيتم تقديم جدول زمني مخصص لضمان التوقيت الآمن.
النظافة الفموية الصارمة، وغسولات الفم الموصوفة، ونظام غذائي ناعم ضرورية بعد الجراحة. يجب على المرضى تجنب التدخين، والكحول، والأنشطة الشاقة لعدة أسابيع. تسمح الزيارات التالية بالكشف المبكر عن العدوى أو سوء تكامل الترقيع. النوم مع رفع الرأس واستخدام كمادات الثلج يمكن أن يقلل من التورم والانزعاج.
الألم والتورم أمر طبيعي خلال الأيام القليلة الأولى، لكن يمكن التحكم فيهما باستخدام كمادات الثلج، ومسكنات الألم الموصوفة، والمضادات الالتهابية التي لا تستلزم وصفة (إذا وافق الجراح). يساعد رفع الرأس أثناء الراحة على تصريف السوائل وتقليل التورم. يجب الإبلاغ فورًا عن أي زيادة مفاجئة في الألم أو النزيف. يمكن أيضًا لغسولات الملح اللطيفة تهدئة موقع الجراحة دون إزعاج الترقيع.
الحمى العالية، الألم الشديد أو المتزايد، النزيف المستمر، أو القيح حول موقع الترقيع هي علامات تحذيرية للعدوى. كما تتطلب الخدر، أو صعوبة التنفس، أو التورم غير المنضبط تقييمًا عاجلًا. يمكن للعلاج السريع منع فشل الترقيع وتقليل الحاجة إلى جراحة المراجعة.
يتبع معظم المرضى نظامًا غذائيًا ناعمًا لمدة 1–2 أسبوع، لكن الترقيعات الكبيرة أو المعقدة قد تتطلب فترة أطول. يجب أن تكون الأطعمة سهلة المضغ وغنية بالمغذيات لدعم الشفاء. يجب إعادة إدخال الأطعمة الصلبة تدريجيًا فقط بعد أن يؤكد الجراح استقرار العظام بشكل كافٍ. المضغ على الجانب المقابل للفم يحمي الترقيع أثناء التعافي المبكر.
تُعد زيارات المتابعة المنتظمة ضرورية لمراقبة الشفاء، واكتشاف العدوى، وضمان تكامل الطُعم بشكل صحيح. تتيح هذه المواعيد للجراح تعديل الأدوية أو التوصية بإجراء تصوير إضافي إذا لزم الأمر. يمكن أن تمنع التدخلات المبكرة خلال هذه الزيارات تحول المشكلات الصغيرة إلى مضاعفات خطيرة.
عادة ما تتم الفحوصات الأولية خلال 3–7 أيام بعد الجراحة، يليها زيارات بعد أسبوعين، وشهر، وعدة أشهر بعد العملية. قد تتطلب الحالات الأكثر تعقيدًا تصويرًا إضافيًا ومراقبة أقرب. قد يتم جدولة المرضى الذين يعانون من حالات صحية مزمنة لتقييمات أكثر تواترًا.
تُظهر الأشعة السينية للأسنان، والصور البانورامية، والأشعة المقطعية مدى ارتباط الطُعم بالعظم الطبيعي. يمكن للتصوير ثلاثي الأبعاد المتقدم اكتشاف تغييرات صغيرة في كثافة العظام والنمو مع مرور الوقت. تساعد هذه الدراسات الجراح في تحديد الوقت المناسب للمضي قدمًا في زراعة الأسنان أو العلاجات الإضافية.
يمكن لمعظم المرضى استئناف الأنشطة الخفيفة مثل المشي أو العمل المكتبي خلال 1–2 يوم، لكن يجب تأجيل التمارين الشديدة أو رفع الأوزان الثقيلة لمدة 2–4 أسابيع. عادة ما يُتجنب مضغ الأطعمة الصلبة أو استخدام موقع الطُعم لمدة 4–6 أسابيع أو حتى يؤكد الجراح الشفاء. قد تكون مدة التعافي أطول للمدخنين أو المرضى الذين لديهم مشاكل صحية، لذلك يجب دائمًا اتباع تعليمات الجراح الخاصة.
[sc_fs_multi_faq headline-0=”h3″ question-0=”ما هو أخطر خطر في عملية زراعة العظم؟” answer-0=”أخطر خطر هو العدوى الشديدة أو فشل الطُعم بالكامل، مما قد يؤدي إلى إزالة الطُعم وإجراء جراحة ثانية.” image-0=”” headline-1=”h3″ question-1=”كم مرة تحدث عدوى زراعة العظم؟” answer-1=”العدوى نادرة، حيث تؤثر على نحو 1–5٪ من الحالات عند اتباع التعقيم الصحيح والرعاية بعد العملية.” image-1=”” headline-2=”h3″ question-2=”هل يمكن أن تسبب طعوم العظام السرطان؟” answer-2=”لا، طعوم العظام لا تسبب السرطان؛ المواد المستخدمة متوافقة حيويًا ومدروسة جيدًا.” image-2=”” headline-3=”h3″ question-3=”ماذا يحدث إذا رفض جسمي الطُعم العظمي؟” answer-3=”الرفض نادر، لكنه قد يسبب ألمًا وتورمًا وفشل الطُعم، مما يتطلب الإزالة أو التعديل.” image-3=”” headline-4=”h3″ question-4=”هل زراعة العظم أكثر خطورة للمدخنين؟” answer-4=”نعم، التدخين يقلل من تدفق الدم ويضاعف خطر العدوى، وتأخر الشفاء، وفشل الطُعم.” image-4=”” headline-5=”h3″ question-5=”كم تستمر مخاطر زراعة العظم؟” answer-5=”تكون معظم المخاطر أعلى خلال أول 2–6 أسابيع، رغم أن التكامل الكامل يستغرق عدة أشهر.” image-5=”” headline-6=”h3″ question-6=”هل يمكنني منع مضاعفات زراعة العظم؟” answer-6=”نعم — توقف عن التدخين، اتبع تعليمات الرعاية بعد العملية، تناول نظامًا غذائيًا صحيًا، واحضر جميع زيارات المتابعة.” image-6=”” headline-7=”h3″ question-7=”ما هي علامات التحذير من فشل الطُعم العظمي؟” answer-7=”الألم المستمر، والتورم، والنزيف، والقيح، أو الزرعات الفضفاضة هي علامات تحذير رئيسية.” image-7=”” headline-8=”h3″ question-8=”هل زراعة العظم آمنة لكبار السن؟” answer-8=”نعم، إذا كانت الصحة العامة مستقرة وتم إدارة الحالات الطبية بشكل جيد.” image-8=”” headline-9=”h3″ question-9=”ماذا أفعل إذا شعرت بألم شديد بعد زراعة العظم؟” answer-9=”اتصل بجراحك فورًا لاستبعاد العدوى أو المضاعفات الأخرى.” image-9=”” headline-10=”h3″ question-10=”هل يمكن أن تؤثر طعوم العظام على قدرتي على تذوق الطعام؟” answer-10=”قد تحدث تغييرات مؤقتة في التذوق لكنها عادةً ما تزول خلال أسابيع.” image-10=”” headline-11=”h3″ question-11=”كيف أعرف أن الطُعم العظمي يلتئم بشكل صحيح؟” answer-11=”اللثة المستقرة، انخفاض الألم، ونتائج الأشعة الطبيعية في المتابعات تشير إلى شفاء جيد.” image-11=”” headline-12=”h3″ question-12=”ما الأدوية التي تزيد من مخاطر زراعة العظم؟” answer-12=”مضادات التجلط، الستيرويدات، وأدوية هشاشة العظام (مثل البيسفوسفونات) يمكن أن تؤخر الشفاء أو تزيد النزيف.” image-12=”” headline-13=”h3″ question-13=”هل يمكن أن يؤثر التوتر على شفاء الطُعم العظمي؟” answer-13=”نعم، التوتر يضعف المناعة ويبطئ الشفاء من خلال تأثيره على تدفق الدم ومستويات الهرمونات.” image-13=”” headline-14=”h3″ question-14=”هل هناك بدائل لزراعة العظم بمخاطر أقل؟” answer-14=”نعم — تشمل الخيارات رفع الجيوب الأنفية، توسيع الحافة، أو زرعات قصيرة حسب جودة العظم.” image-14=”” headline-15=”h3″ question-15=”ما مدى شيوع مضاعفات الأعصاب بعد زراعة العظم؟” answer-15=”مشاكل الأعصاب نادرة، تحدث في أقل من 1٪ من الحالات، وعادةً ما تكون مؤقتة.” image-15=”” headline-16=”h3″ question-16=”هل يمكن أن تسبب طعوم العظام مشاكل في الجيوب الأنفية؟” answer-16=”فقط الطعوم في الفك العلوي بالقرب من الجيوب تحمل خطرًا صغيرًا للعدوى أو الضغط على الجيوب.” image-16=”” headline-17=”h3″ question-17=”ماذا يحدث إذا حملت بعد زراعة العظم؟” answer-17=”بمجرد بدء الشفاء، تكون الحمل آمنًا عمومًا، لكن أبلغ طبيب الأسنان وطبيب النساء والتوليد.” image-17=”” headline-18=”h3″ question-18=”كيف أختار جراح زراعة عظم مؤهل؟” answer-18=”ابحث عن جراح فم معتمد أو اختصاصي لثة ذو خبرة واسعة في الزراعة وتقييمات قوية من المرضى.” image-18=”” headline-19=”h3″ question-19=”ما الأسئلة التي يجب أن أسألها لطبيبي حول مخاطر زراعة العظم؟” answer-19=”اسأل عن خبرته، معدلات العدوى، وقت الشفاء، مواد الطُعم، وإجراءات الطوارئ.” image-19=”” count=”20″ html=”true” css_class=””]

يمتلك د. فيصل كيالي خبرة سريرية تزيد عن 7 سنوات، وهو حالياً عضو في الفريق الطبي في عيادة "فيترين